La estructura de los tejidos periodontales.
Traducción automática
El artículo original está escrito en idioma RU (enlace para leerlo) .
El periodonto es un complejo de tejidos que rodean el diente y aseguran su fijación en el alvéolo. El periodonto está formado por los siguientes tejidos:
chicle;
ligamento periodontal;
cemento de raíz;
hueso.
Más información actualizada sobre la enfermedad periodontal en el curso online Tratamiento Avanzado de las Enfermedades Periodontales .
Chicle
Se pueden distinguir las siguientes partes de la encía:
gratis;
adjunto;
marginal.

Figura 1. Estructura del periodonto.
La encía libre se encuentra entre los dientes y está representada por papilas interdentales, que tienen forma de triángulos y sus vértices miran hacia el plano oclusal.
La encía adherida es la parte de la encía que se encuentra en el proceso alveolar. Desde el vestíbulo de la cavidad bucal, la encía adherida pasa suavemente en la base del proceso alveolar a una parte de la mucosa que rompe el cuerpo de la mandíbula y luego forma un pliegue de transición. En el lado de la cavidad bucal, la encía adherida pasa a la membrana mucosa que recubre el paladar duro y el suelo de la boca. Esta parte de la encía está unida de forma fija al periostio gracias a las fibras de la propia mucosa.
La parte marginal de la encía es el área de la encía adyacente al cuello de los dientes; aquí se tejen las fibras del periodonto marginal, el ligamento circular o circular del diente;
La encía libre está representada por una papila gingival, separada de la superficie del diente por un surco gingival; normalmente, la papila gingival está bastante adyacente a la superficie del diente; La mayor parte de la encía libre está formada por colágeno y fibras elásticas, está ricamente inervada, contiene corpúsculos de Meissner y fibras delgadas equipadas con receptores de temperatura y dolor.
La turgencia tisular es la presión intersticial provocada por una sustancia interfibrilar de alto peso molecular, que asegura la estanqueidad de la encía marginal al cuello del diente y la resistencia a todo tipo de influencias externas.
Estructura histológica de las encías.
Histológicamente se distinguen:
epitelio escamoso estratificado;
lámina propia;
la capa submucosa de la encía no se expresa.
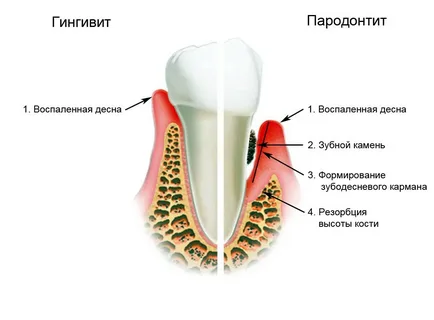
Figura 2. Desarrollo de la enfermedad periodontal.
El epitelio de las encías está queratinizado, hay una capa granular cuyas células son ricas en queratohialina. Los científicos consideran la queratinización del epitelio gingival como una reacción protectora en respuesta a la constante influencia irritante de factores externos:
químico;
mecánico;
térmico.
Los glucosaminoglicanos son componentes de la matriz intercelular del epitelio escamoso estratificado, proporcionan una función protectora y no permiten que las toxinas y los agentes infecciosos penetren en el tejido subyacente. Los glicosaminoglicanos ácidos también realizan una función trófica, asegurando el crecimiento y la regeneración del tejido conectivo. Se aíslan en pequeñas cantidades en la membrana basal y en las papilas del tejido conectivo.
En los tejidos periodontales, los glucosaminoglicanos ácidos se encuentran en las paredes vasculares, a lo largo de las fibras de colágeno, principalmente en el ligamento circular del diente. Además, estos compuestos están contenidos en los mastocitos del cemento, principalmente secundarios, alrededor de los osteocitos en el tejido óseo, en el borde de las osteonas.
Glucógeno: se refiere a los glicosaminoglicanos neutros, que se encuentran en el epitelio gingival, se concentra principalmente en la capa espinosa y su cantidad disminuye con la edad. Los GAG neutros también se detectan en el endotelio, a lo largo de las fibras de colágeno en todo el espesor del periodonto, mínimamente en el cemento primario, más en el cemento secundario y alrededor de los canales de osteonas en el tejido óseo.
Figura 3. Periodonto sano.
El ácido ribonucleico es un componente del citoplasma de las células epiteliales de la capa basal, así como de las células plasmáticas del tejido conectivo. Las capas superficiales queratinizadas del epitelio contienen grupos sulfhidrilo; pueden estar en el citoplasma o en el espacio intercelular. Desaparecen con el desarrollo de edema y pérdida de conexiones intercelulares, lo que se observa con el desarrollo de enfermedades periodontales.
De gran importancia en la regulación de la permeabilidad de las estructuras del tejido conectivo capilar es el par ácido hialurónico - hialuronidasa. Este último es un producto del metabolismo bacteriano, promueve la despolarización de los glucosaminoglicanos, provoca la hidrólisis, la destrucción del enlace entre la proteína y el ácido hialurónico, mientras que la permeabilidad del tejido conectivo aumenta significativamente y se pierden las propiedades de barrera. De ahí las características protectoras de los GAG para los tejidos periodontales frente a agentes infecciosos.
La composición celular del tejido conectivo de las encías está representada por las siguientes células, enumeradas en orden decreciente de porcentaje:
fibroblastos maduros y jóvenes;
fibrocitos;
histiocitos;
linfocitos;
plasma y mastocitos;
otras células.
unión dentogingival
El epitelio de la papila gingival está representado por los siguientes componentes estructurales:
epitelio gingival;
epitelio hendido o epitelio sulcal;
epitelio de unión o epitelio de unión.
Figura 4. Pérdida de inserción periodontal.
El epitelio gingival está representado por el epitelio escamoso estratificado, mientras que el epitelio hendidura es una opción intermedia entre el epitelio escamoso estratificado y conectivo. Aunque el epitelio gingival y de unión tienen características similares, histológicamente son completamente diferentes. El epitelio conectivo son células alargadas dispuestas en filas, orientadas paralelas a la superficie del diente. Durante los estudios de laboratorio, fue posible establecer que las células epiteliales conectivas contienen prolina y se renuevan completamente en 5 a 8 días, lo que es mucho más rápido que las células epiteliales gingivales. Sin embargo, hasta ahora los científicos no han podido descubrir el mecanismo de unión del epitelio a la superficie del diente.
Las células superficiales del epitelio de inserción están equipadas con numerosos hemidesmosomas; se comunican con cristales de hidroxiapatita a través de la capa cuticular, una capa granular de material orgánico rico en queratina y glicosaminoglicanos neutros.
Los hemidesmosomas y la membrana basal son los eslabones principales del mecanismo de conexión del epitelio de inserción con la superficie del diente.
El surco gingival es un espacio estrecho, un espacio formado por la superficie del diente por un lado y la encía sana por el otro, que se determina mediante un ligero sondeo sin presión. El surco gingival normalmente tiene una profundidad de no más de 0,5 mm. Existen surcos gingivales clínicos y anatómicos, el primero siempre es más profundo que el segundo.
Si se altera la conexión entre la capa cuticular de esmalte y el epitelio de inserción, esto indica la formación de una bolsa periodontal. Este último siempre contiene líquido gingival que contiene fagocitos e inmunoglobulinas, por lo que desempeña una función protectora contra el periodonto marginal. Normalmente, la producción de líquido gingival es mínima, pero aumenta con la inflamación o la irritación mecánica.
periodonto
Se trata de un aparato ligamentoso, representado por muchas fibras de colágeno recogidas en haces, una sustancia intercelular en la que se ubican los vasos y elementos celulares. La función principal del aparato ligamentoso es la absorción de impactos: la transformación de la energía mecánica y su redistribución a los tejidos circundantes: hueso, microvasculatura, aparato neurorreceptor.

Figura 5. Progresión de la enfermedad periodontal.
El periodonto se distingue por su diversidad de composición celular, las células se concentran principalmente cerca del hueso en la parte apical del periodonto y su característica distintiva es la alta tasa de procesos metabólicos.
Mención especial merecen las células de Malasse: son grupos de células epiteliales ubicadas aleatoriamente en diferentes partes del periodonto. No se manifiestan de ninguna manera durante un largo período de tiempo y solo bajo la influencia de ciertos irritantes, incluidos agentes infecciosos, pueden convertirse en una fuente de formación de un foco patológico.
tabique interdental
Está representado por una placa cortical, que consta de un sistema de osteonas y placas óseas, atravesada por muchos capilares y terminaciones nerviosas. La placa cortical en las radiografías se asemeja a una franja claramente definida, mientras que la sustancia esponjosa ubicada entre las capas de hueso compacto tiene un patrón en bucle.
Las fibras del aparato ligamentoso se estiran entre el cemento y el hueso. El cemento es estructuralmente similar al tejido óseo, pero carece de células en casi toda su longitud y se conservan solo en la zona del ápice; Normalmente, los procesos de resorción y formación ósea están equilibrados y regulados por hormonas.
La nutrición de los tejidos periodontales se lleva a cabo por los vasos de las redes capilares y linfáticas, también realizan una función protectora. La permeabilidad vascular es un indicador cuyo significado es muy significativo en la patogénesis de las enfermedades periodontales.
Obtenga más información sobre el tratamiento de la periodontitis en el seminario web Tratamiento de pacientes con enfermedades periodontales .