Ingeniería de Tejidos en la Reconstrucción de la Articulación Temporomandibular
Traducción automática
El artículo original está escrito en idioma EN (enlace para leerlo) .
Introducción
La reconstrucción de la articulación temporomandibular (ATM) presenta muchos desafíos. Se debe tener cuidado al diseñar protocolos de estudio para evitar resultados erróneos o dudosos. También es imperativo elegir correctamente el tipo de animal a incluir en los estudios. Los fracasos del pasado, utilizando materiales a base de silicona y teflón en la ATM, han sido lecciones clave para el futuro. El crecimiento gradual de la ingeniería de tejidos (ET) puede ser un campo prometedor para los biomateriales emergentes de la ATM si se respetan los principios básicos para lograr soluciones seguras y efectivas para la ATM.
Modelo animal para la ingeniería de tejidos de la articulación temporomandibular
Para mejorar la salud humana, los descubrimientos científicos y las tecnologías deben ser traducidos en aplicaciones prácticas. Tales avances clásicamente comienzan con investigación básica y luego progresan al nivel clínico. Inherente al desarrollo de nuevas tecnologías está el papel de los ensayos preclínicos utilizando modelos animales. Aunque ningún modelo animal puede replicar completamente las condiciones humanas, los modelos animales son clave para la evaluación de los mecanismos de la enfermedad, la prueba de nuevas tecnologías, la aplicación de nuevos procedimientos y el progreso de la ET.
La ausencia de un modelo animal bien establecido para la investigación de la ATM ha sido un factor limitante para el potencial progreso de la TE de la ATM. La elección de un animal para el diseño experimental no es sencilla, principalmente debido a las diferencias fisiológicas y anatómicas. La ATM es una característica cardinal que define la clase Mammalia y separa a los mamíferos de otros vertebrados. La ATM muestra una notable variación morfológica y funcional entre diferentes especies, reflejando no solo la gran adaptación de los mamíferos a los mecanismos de alimentación, sino también diferentes comportamientos biomecánicos. Las variaciones morfológicas están mayormente correlacionadas con la carga (por ejemplo, el tamaño de las superficies articulares) o el movimiento (por ejemplo, la orientación de la articulación), o ambos. La carga de la ATM es una fuerza de reacción que surge de la contracción de los músculos masticatorios; su magnitud depende en gran medida de la posición del punto de mordida en relación con la línea de acción del músculo. Muchos estudios preclínicos utilizaron animales de laboratorio, especialmente roedores; sin embargo, caen en la categoría de carga mínima de la ATM, especialmente durante la masticación. En contraste, los carnívoros, como los perros, soportan cargas en la ATM que son más altas que las de los primates. La apertura de la mandíbula generalmente implica una combinación de rotación y deslizamiento hacia adelante (traslación), pero algunos carnívoros han perdido la capacidad de deslizarse, y algunos osos hormigueros especializados en su lugar utilizan una rotación alrededor del eje largo de la mandíbula curvada. Las variantes evolutivas más extremas incluyen la pérdida de la cavidad sinovial en algunas ballenas de barbas; pérdida (o posiblemente ausencia primitiva) del disco en monotremas, algunos marsupiales y edentados (osos hormigueros y perezosos); variaciones en la orientación de la cavidad articular de sagital (muchos roedores) a transversal (muchos carnívoros); inversión de la relación convexa/concava habitual de modo que el processus condylaris se convierta en el elemento femenino (muchos ungulados artiodáctilos como ovejas y ganado). Además, el tamaño de la articulación es extremadamente variable. Cerdo, oveja, conejo y mono han sido utilizados como modelos de defecto del disco de la ATM en muchos estudios. El modelo de mono se utiliza poco en los últimos años, considerando el alto costo, la difícil operación quirúrgica y la aprobación ética. El conejo se utiliza a menudo como modelo para estudios de desplazamiento del disco. Sin embargo, las mismas limitaciones están presentes en el conejo: (1) el pequeño tamaño de la ATM, aumentando la dificultad para el abordaje quirúrgico; (2) el arco cigomático a veces necesita ser removido para acceder a la articulación; (3) la carga de la ATM se reduce, causando un posible sesgo en los resultados. El estudio más citado de un modelo de desplazamiento del disco de la ATM utilizó conejos machos adultos de Nueva Zelanda para inducir quirúrgicamente el desplazamiento anterior del disco. El procedimiento requería una incisión por encima del proceso cigomático y fractura del proceso cigomático del hueso temporal escamoso para acceder a la articulación. El abordaje quirúrgico por sí solo podría tener un impacto en los resultados y es una limitación de este modelo.
Una de las principales razones por las que se utilizan comúnmente animales más grandes, en lugar de ratones, ratas y conejos, para el estudio de los métodos quirúrgicos de la ATM es el acceso quirúrgico adecuado y la carga adecuada de la ATM, lo que aumenta la precisión de las posibles pruebas mecánicas. Por esa razón, los ratones, ratas y conejos presentan desafíos técnicos que a menudo plantean preguntas sobre la relevancia translacional para la ATM humana, justificando por qué esos animales no se recomiendan para ensayos preclínicos rigurosos para la TE de la ATM.
En la sección de animales grandes, históricamente, el cerdo ha sido considerado el estándar de oro, basado en similitudes generales con la anatomía humana, específicamente, el tamaño de las estructuras articulares de la ATM y la forma del disco. Además, un estudio reciente y completo ha validado el uso del mini cerdo de Yucatán como modelo animal para estudios de TE de la ATM. Sin embargo, el arco cigomático protege el espacio articular en el cerdo de granja, representando, en opinión de los autores, una limitación para el uso de este modelo. Además, las fuerzas biomecánicas del mini cerdo pueden comprometer los resultados.
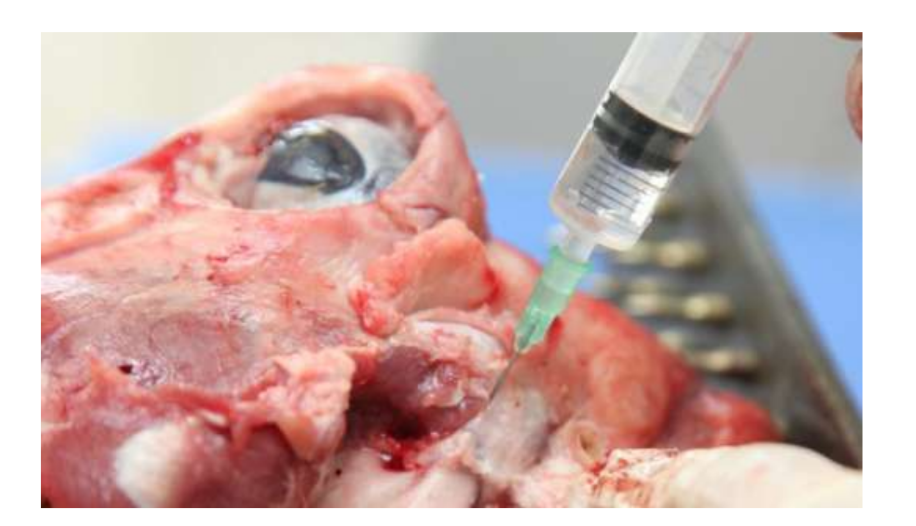
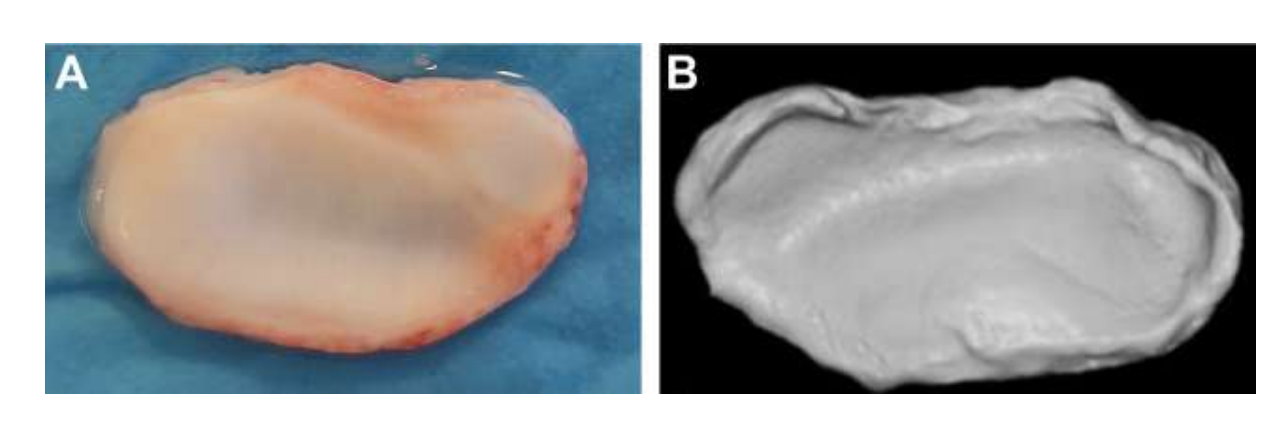
La anatomía, histología y biomecánica de la ATM de las ovejas Merino negras también han sido estudiadas (Fig. 1). Con una incisión preauricular y disección roma, la cápsula de la ATM se puede acceder fácilmente (Figs. 2 y 4), incluso para la artrocentesis de la ATM. Una ventaja es que el arco cigomático no protege el espacio articular, como es el caso en el cerdo de granja. El disco de la ATM separa el compartimento superior del inferior (Fig. 3 y 4). El cóndilo de la oveja es cóncavo mediolateralmente con forma elipsoidal y con el eje más largo en la posición mediolateral (Figs. 5 y 6). Estas similitudes anatómicas con la ATM humana, asociadas con la gran experiencia en in-vivo investigación quirúrgica de la ATM, sugieren que la oveja puede ser considerada un modelo adecuado para llevar a cabo investigaciones quirúrgicas rigurosas de la ATM.
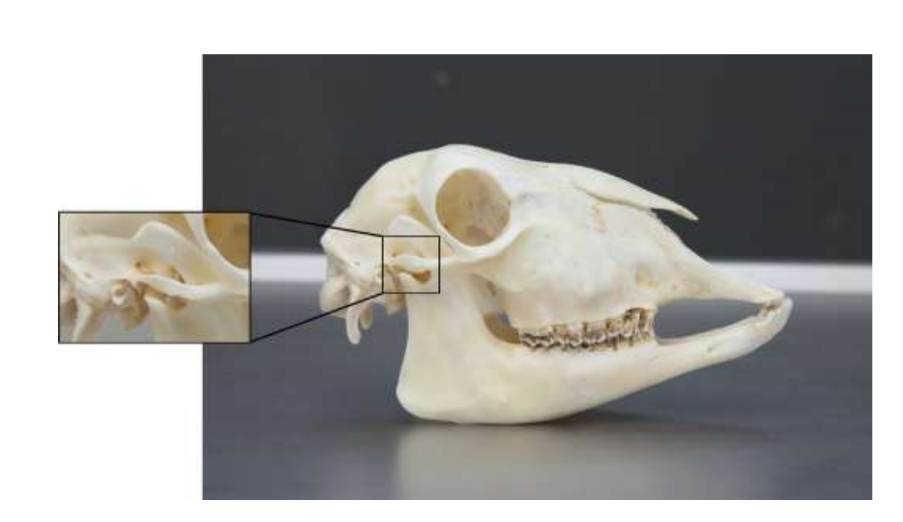
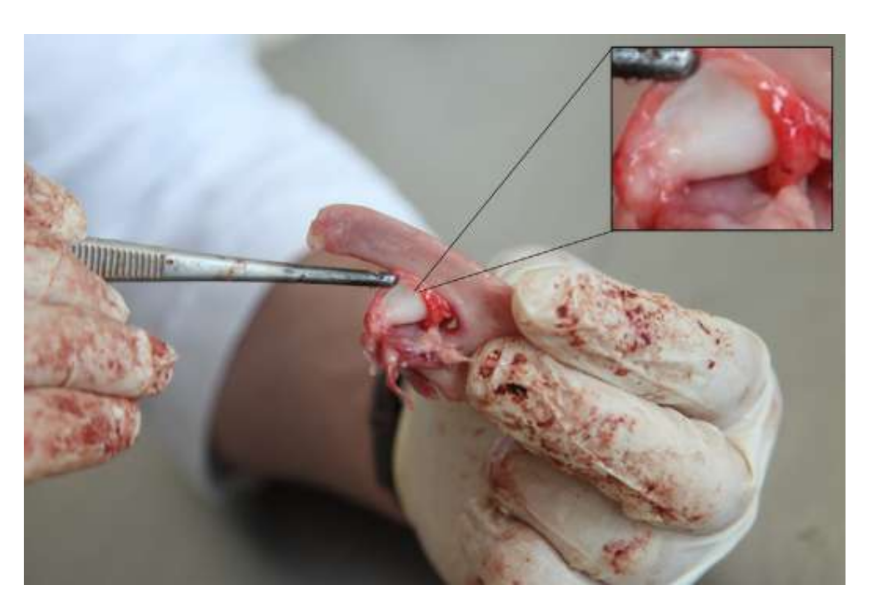
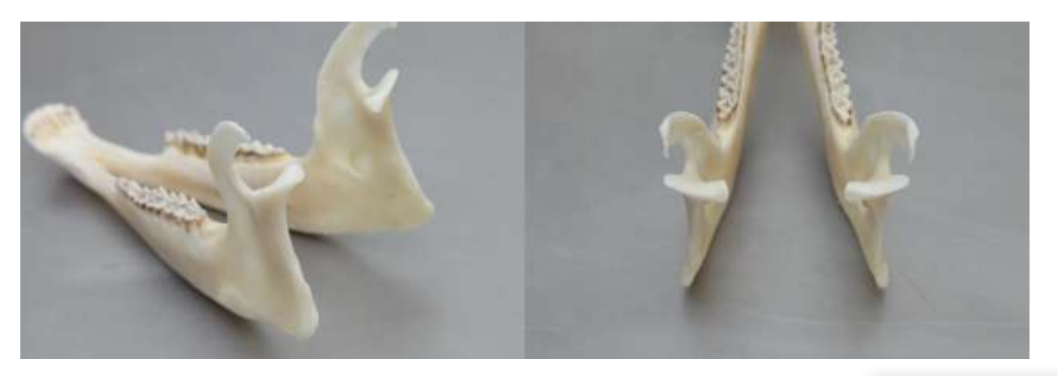
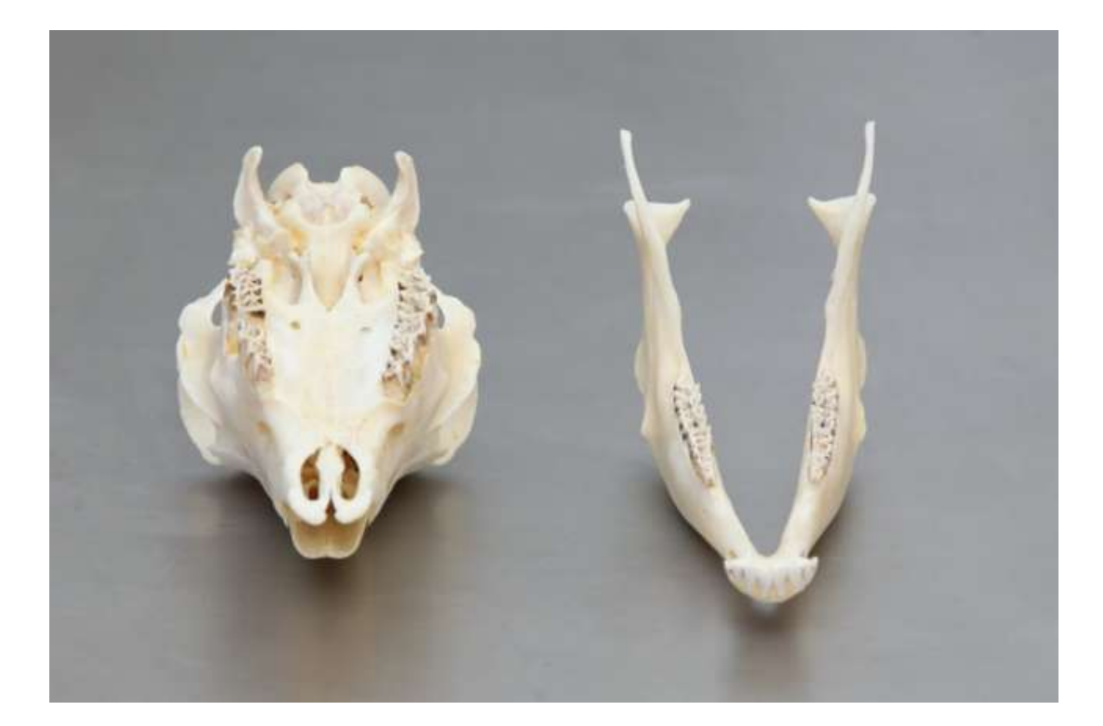
Las ovejas son una opción válida para estudios de la ATM considerando el tamaño de la ATM, el proceso condilar y la forma de la fosa mandibular, el tamaño del disco, la morfología y los anexos. El análisis histológico tiene una gran semejanza con la ATM humana (Figs. 7 y 8). Otra ventaja importante respecto al modelo ovino es el proceso de rumia (Fig. 9), que proporciona una carga biomecánica adicional en la ATM, ideal para probar la resistencia del material TE in-vivo. Recientemente, el modelo animal ovino se utilizó con éxito en un estudio preclínico de reconstrucción aloplástica de la ATM.
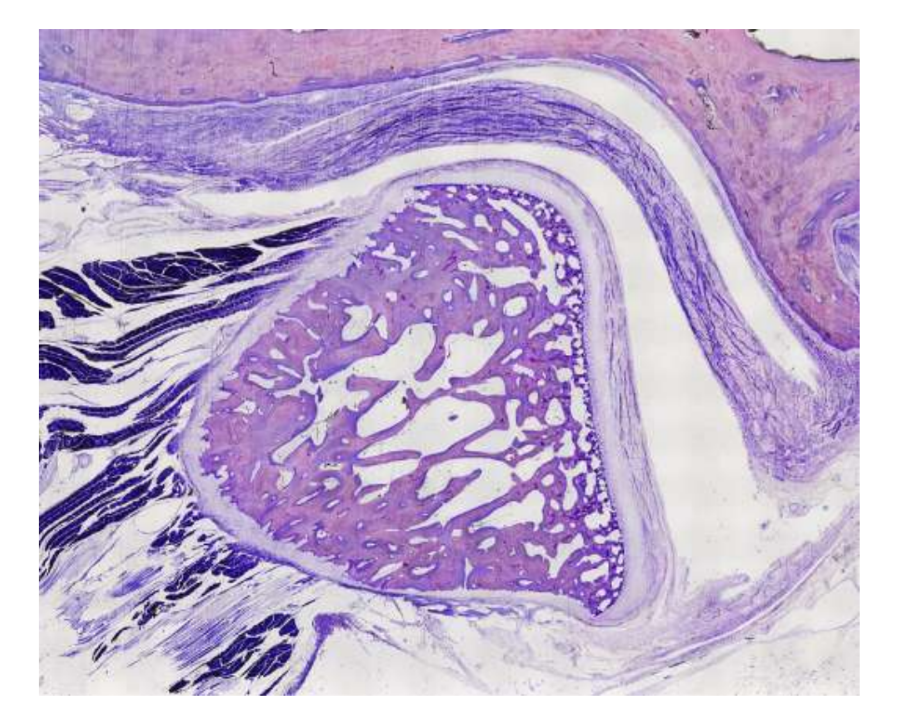
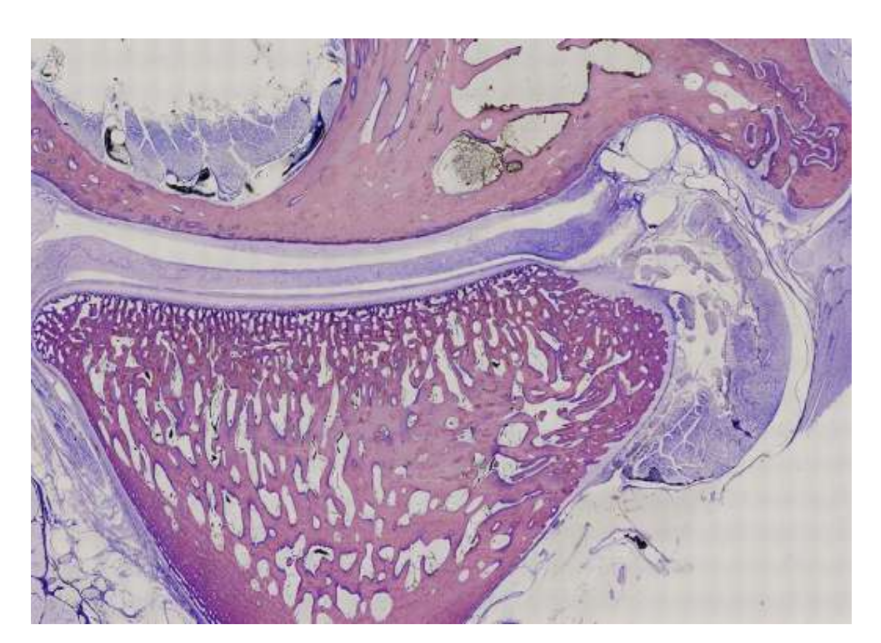

Aunque ninguna especie proporciona el estándar de oro para todos los estudios preclínicos de ingeniería de tejidos de la articulación temporomandibular (ATM), las ovejas han surgido como una opción líder. El minipig y el cerdo de granja pueden considerarse cuando hay recursos adecuados disponibles, sirviendo como alternativas aceptables.
Diseño del estudio para la ingeniería de tejidos de la articulación temporomandibular preclínica
La ausencia de opciones eficaces para sustituir el disco de la ATM puede estar relacionada con las dificultades en la traducción de la evidencia animal a la práctica clínica en humanos. Estas limitaciones probablemente están relacionadas con lo siguiente:
- El uso de modelos animales heterogéneos con resultados conflictivos, posiblemente debido a la anatomía variable y la carga intraarticular entre especies;
- El uso de la ATM contralateral como control, lo que puede estar asociado con la sobrecarga contralateral;
- Los biomateriales utilizados para reemplazar el disco, que no tienen en cuenta las características morfológicas y biomecánicas del disco nativo de la ATM;
- La ausencia de ensayos controlados aleatorios con cegamiento de los evaluadores de resultados;
- La falta de equipos multidisciplinarios involucrados en el proyecto.
La investigación preclínica debe promover la traducción efectiva del conocimiento a la práctica. Los aspectos mencionados anteriormente pueden limitar la traducción efectiva del conocimiento científico de calidad a la práctica clínica, y estos pueden presentar problemas potenciales para los pacientes, los clínicos y el progreso científico.
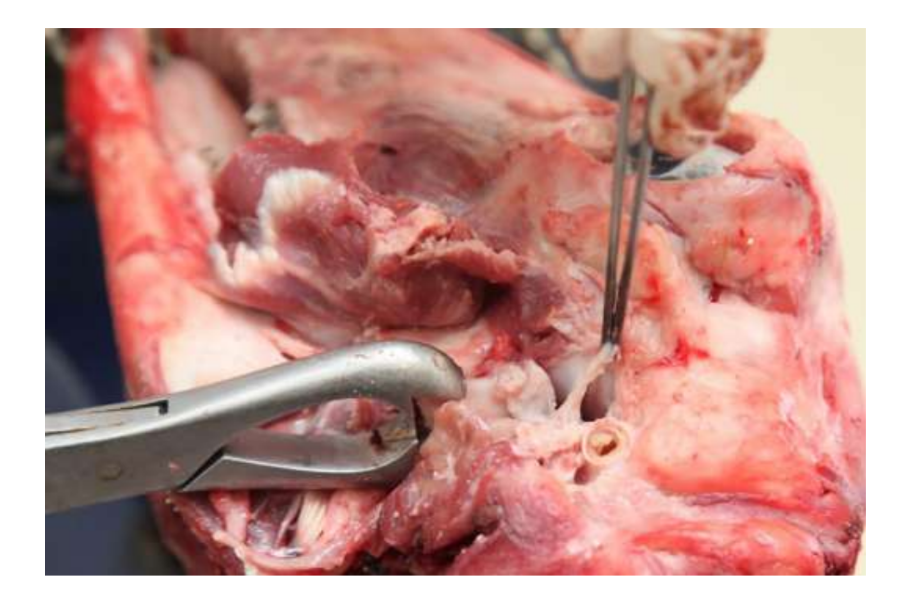
La ausencia contemporánea de opciones exitosas para sustituir el disco de la ATM sigue siendo un problema importante para la salud pública. Poco ha cambiado en la última década en cuanto a los diseños de estudio para la investigación de la ATM, y el tratamiento de pacientes con trastornos temporomandibulares severos (TMD) sigue siendo controvertido. Por estas razones, los estudios futuros deben ser rigurosos en el diseño del estudio, respetando las pautas ARRIVE. TEMPOJIMS es un estudio preclínico riguroso, con el protocolo disponible públicamente. El resultado primario debe ser el análisis histopatológico. Para ello, los autores recomiendan retirar cuidadosamente el bloque de la ATM como se muestra en Fig. 10. La preparación histológica es un desafío, pero el protocolo está bien detallado por nuestro grupo, la mayor parte de la dificultad radica en el proceso de descalcificación. El protocolo del estudio se ha utilizado en la fase 1 de TEMPOJIMS: comparando los resultados de discectomía de la ATM versus discopexia de la ATM versus cirugía simulada de la ATM, obteniendo una línea base para la interpretación de futuros resultados del disco de la ATM.
La justificación para la ingeniería de tejidos de la articulación temporomandibular
Para justificar la investigación en ingeniería de tejidos en la ATM, es necesario demostrar la necesidad clínica de un sustituto del disco de la ATM. Hasta donde se sabe, la discectomía de la ATM está asociada con resultados favorables a largo plazo, entonces, ¿por qué invertir tiempo y recursos en un sustituto del disco de la ATM?
Probablemente, porque, además de la fuerte evidencia, algunos resultados sobre la discectomía son contradictorios. En estudios preclínicos anteriores en este campo, los investigadores han utilizado el lado contralateral no operado como control y modelos animales debatibles. Usar el lado contralateral como control puede ser inapropiado considerando el impacto de la sobrecarga contralateral. Teóricamente, un enfoque bilateral podría reducir el sesgo. La variabilidad animal en los diferentes estudios es una advertencia sobre la importancia de utilizar el mismo modelo animal en estudios futuros sobre TE de la ATM. Por lo tanto, el grupo de autores realizó diversos estudios preclínicos en ovejas Merino negras, pero el primer estudio fue para entender la necesidad de un sustituto del disco de la ATM, utilizando un grupo de control de cirugía simulada - TEMPOJIMS fase 1.
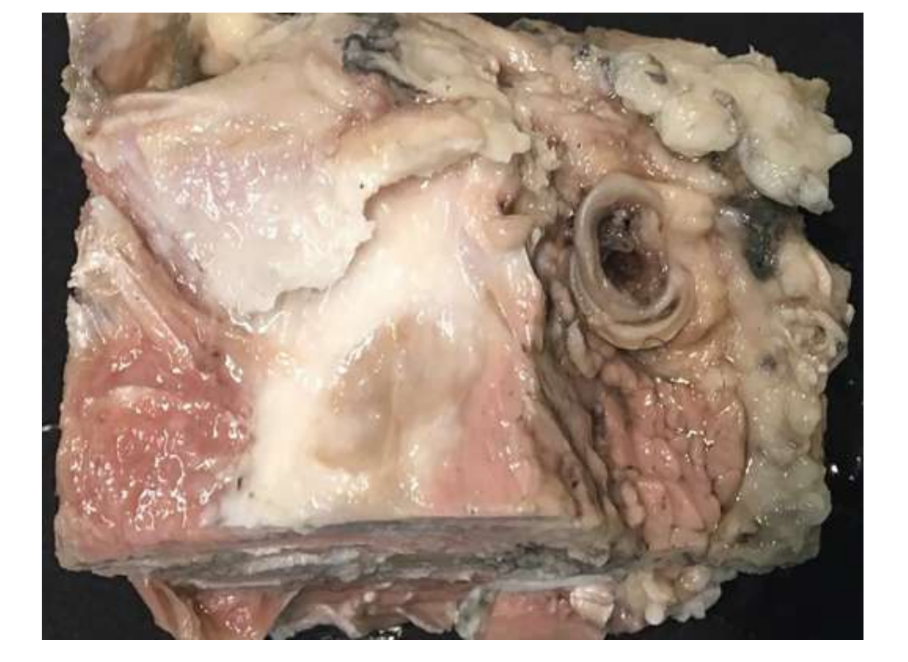
Se realizó una discectomía bilateral de la ATM en ovejas Merino negras, y se detectaron cambios severos en la ATM con análisis histopatológicos y de imagen (Figs. 11 y 12). En la evaluación macroscópica postmortem, se observó un proceso degenerativo severo (Fig. 13). En el análisis histológico, los investigadores verificaron un aumento en proteoglicanos y células redondeadas y un engrosamiento del cartílago después de la discectomía. También se observó una sinovitis más severa en la discectomía, indicando un posible proceso inflamatorio. Estructuralmente, se detectaron diferencias en la forma, esclerosis del cóndilo, esclerosis temporal, médula del cóndilo, erosión temporal, erosión del cóndilo y médula temporal (Fig. 14). Sin embargo, la discectomía solo tuvo un efecto en el tiempo masticatorio absoluto, el tiempo de rumiado por ciclo y el área de rumiado en los primeros 2 meses, y después del período inicial no se notaron cambios significativos. En Macaca fascicularis, Yaillen y colegas después de la discectomía unilateral describieron anquilosis entre el cóndilo y el hueso temporal. En estudios clínicos, af Björkesten y Boman en 1947 fueron los primeros investigadores en informar cambios morfológicos radiográficos causados por la discectomía, describiendo “aplanamiento de la superficie articular.” En la década de 1980, se describieron aplanamiento severo del cóndilo y esclerosis en pacientes postdiscectomía. Más tarde, Eriksson y Westesson en una revisión de 52 pacientes verificaron también que la mayoría de las articulaciones mostraron evidencia radiográfica de osteofitos, aplanamiento y esclerosis.
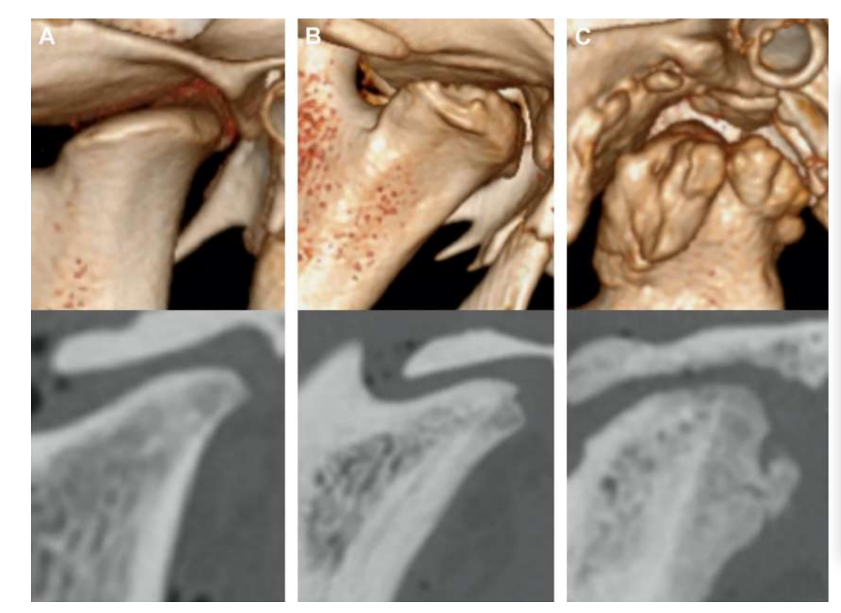
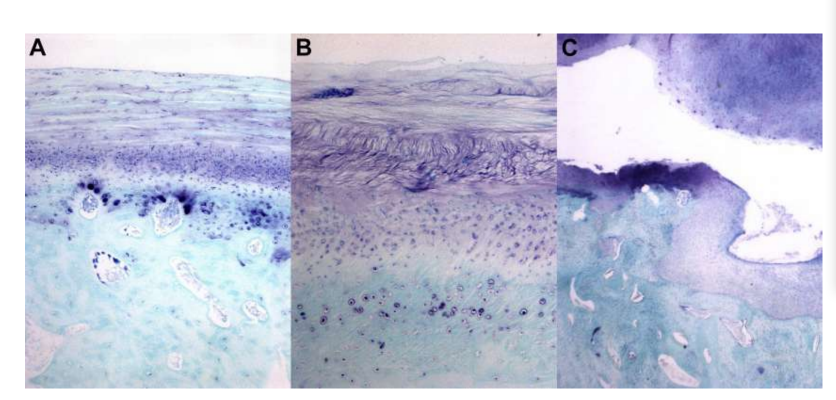
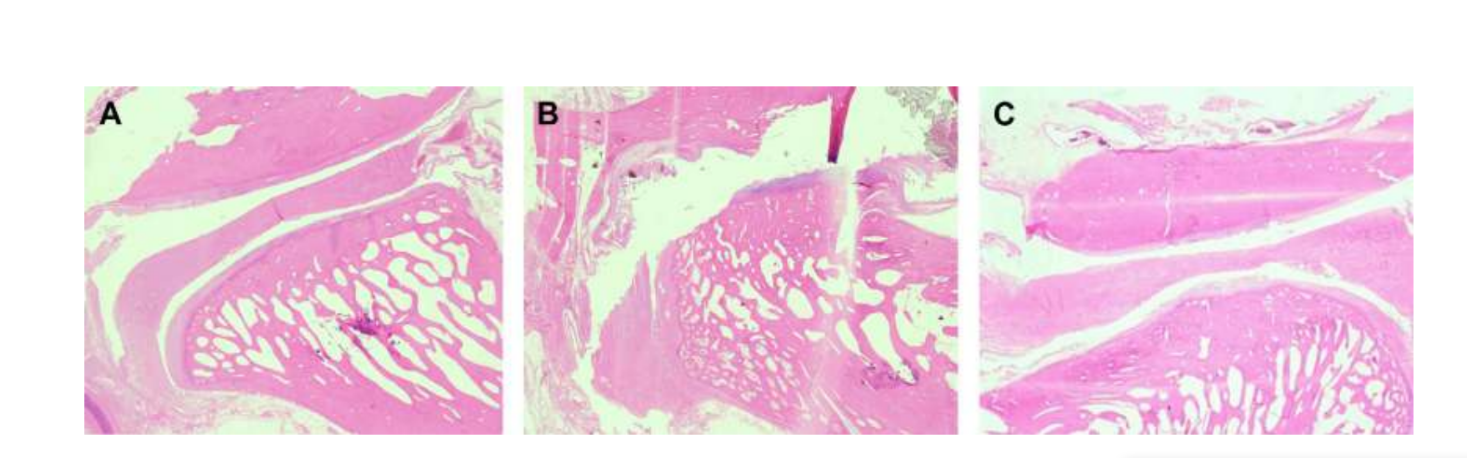
Bjørnland y Larheim describieron la anquilosis fibrosa 6 meses después de una discectomía unilateral. Juntos, estos resultados destacaron la importancia de estudiar un material de interposición efectivo para sustituir el disco de la ATM.
Implantes de ingeniería de tejidos
El intento de reemplazar el disco de la ATM comenzó a estudiarse alrededor de mediados de la década de 1960 y 1970. Los primeros materiales probados fueron goma de silicona (Dow-Corning, Midland, MI, EE. UU.) y Proplast-Teflón (Vitek, Inc, Houston, TX, EE. UU.). La goma de silicona fue introducida por Robinson en 1968, en las áreas de cirugía estética, reemplazos articulares y cirugía reconstructiva oral y maxilofacial. Aunque este material presenta propiedades interesantes de fácil manejo y buena resistencia y elasticidad, su uso fue rápidamente desalentado. Algunos pacientes presentaron reacciones inmunitarias severas, como reacciones contra partículas de silicona y sinovitis. El sustituto de disco de silicona también se asoció con la migración de este material a tejidos adyacentes. En ovejas, la implantación de una lámina de silástico (implante de goma de silicona) fue responsable de una destrucción ósea en las 4 articulaciones operadas y acompañada de una reacción de cuerpo extraño a lo largo de la cápsula de tejido fibroso que se había formado alrededor del implante. Además, Sanders y colegas en una reevaluación de 30 pacientes informaron una cápsula fibrosa como un pseudodisco y una barrera fibrosa entre el cóndilo y la fosa.
Proplast-teflón (politetrafluoroetileno o PTFE) fue también otro material utilizado como sustituto del disco de la ATM. Introducido en 1976 por el Dr. Charles Homsy, se presentó como un material estable y poroso que permite la adhesión celular. Sin embargo, este material se desgastaba rápidamente, induciendo reacciones severas, incluyendo granulomas por cuerpo extraño, fibrosis, alteraciones morfológicas del cóndilo y dolor. En 1990, la Administración de Alimentos y Medicamentos recomendó la extracción de estos implantes en casos donde se observaran cambios degenerativos en la ATM.
A la luz de los fracasos consecuentes de estos materiales de reemplazo, la ingeniería de tejidos ha ido ganando importancia, representando una posible ruta viable para el reemplazo del disco de la ATM. Un disco articular efectivo y seguro debe cumplir con algunos criterios, tales como los siguientes:
- Biodegradabilidad para permitir un reemplazo por un tejido adecuado y biocompatibilidad con el huésped, para evitar una respuesta inflamatoria;
- Alta capacidad de carga para soportar las fuerzas mecánicas aplicadas;
- Porosidad y química de superficie adecuadas para la diferenciación celular y para permitir el transporte y el intercambio de oxígeno, nutrientes y desechos.
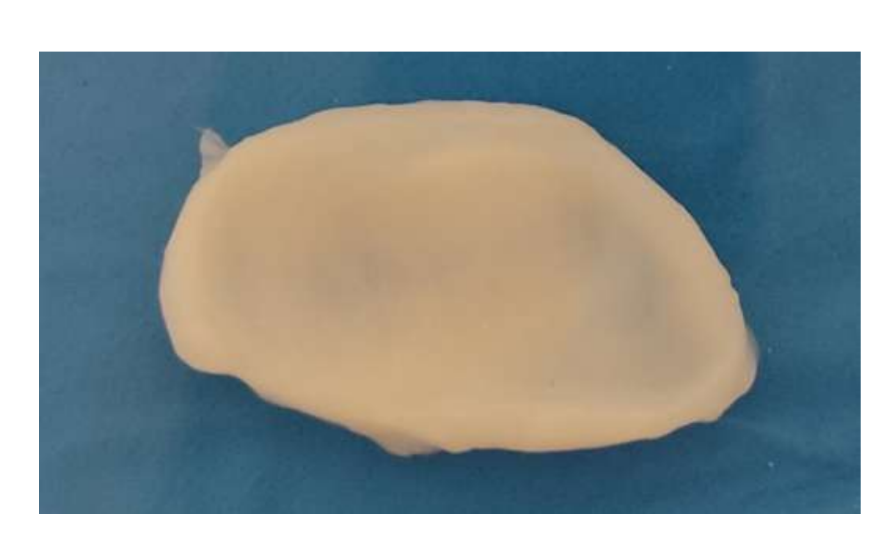
En este contexto, los autores caracterizaron la caracterización morfológica, histológica y biomecánica del disco de la articulación temporomandibular (ATM) de la oveja Merino negra (Fig. 15). Los resultados de este estudio fueron extremadamente relevantes para entender la geometría y las propiedades biomecánicas y biológicas del disco articular con el fin de poder desarrollar materiales de reemplazo. De hecho, el gran desafío de la ingeniería de tejidos ha sido desarrollar una estrategia en la que un biomaterial contenga todas estas características. En el caso de la ATM, los estudios se han centrado en 2 tipos de biomateriales: sintéticos y naturales.
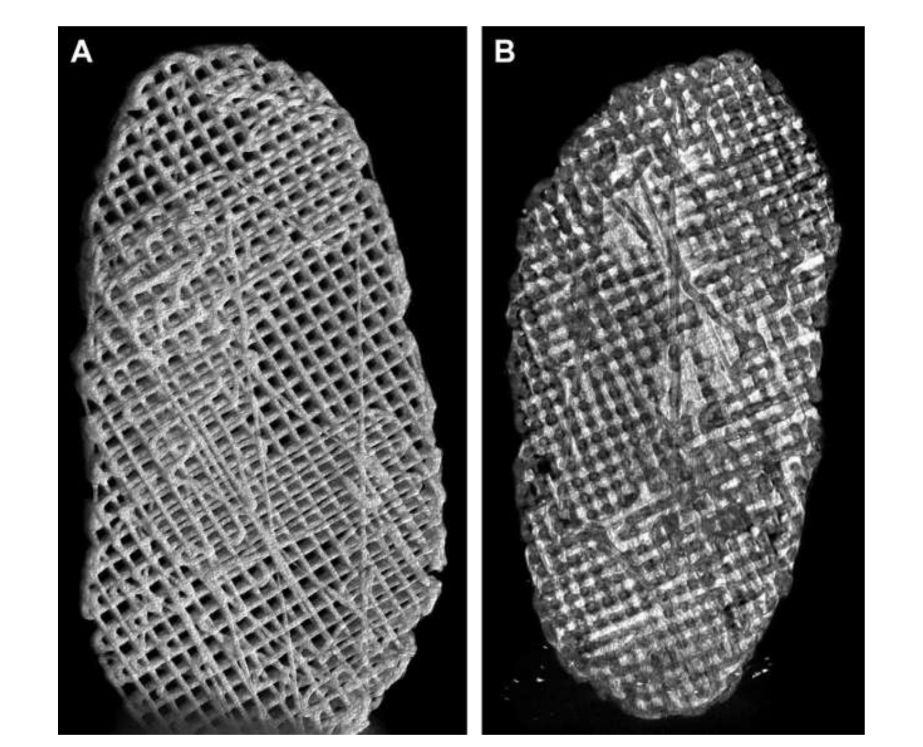
Los biomateriales naturales se derivan de fuentes naturales y presentan las mejores propiedades biológicas, como biocompatibilidad, biodegradabilidad y bioactividad, y promueven la adhesión, proliferación y diferenciación celular, esenciales para la TE. Sin embargo, suelen tener peores propiedades mecánicas y más dificultades en el procesamiento del material. Debido a estas dificultades, pocos estudios han demostrado hasta ahora el uso potencial de estos biomateriales en la ATM. El primer estudio piloto utilizó un híbrido de fibrina/quitina combinado con células madre sinoviales de la ATM. Los investigadores mostraron una promoción de la deposición de matriz extracelular con la implantación del andamiaje en ratones. A pesar de estos resultados prometedores, el estudio no avanzó, y gran parte de esto puede haber sido debido al hallazgo de que, después del día 7 de siembra celular, el número de células comenzó a disminuir drásticamente. En otro estudio, se evaluó una combinación de andamiaje de esponja de colágeno y células madre mesenquimatosas de médula ósea autólogas en discos perforados de la ATM de conejos japoneses. Los investigadores observaron la formación de nuevo tejido conectivo después de 2 semanas, mientras que en el control, después de 8 semanas, la perforación aún no se había cerrado completamente. Sin embargo, como ya se mencionó, el uso de conejos/ratones en este tipo de estudio tiene muchas limitaciones. El alginato también se estudió en un enfoque in vitro con células de disco de la ATM, pero los resultados no fueron prometedores, y no se verificó la formación de colágeno o GAG, y la población celular disminuyó con el tiempo. Otra estrategia que se ha explorado es la matriz extracelular descelularizada (dECM). La dECM tiene grandes propiedades, preservando las propiedades orgánicas y mecánicas nativas, como la red de colágeno del tejido, ya que se eliminan los componentes inmunogénicos para permitir la adhesión y proliferación celular. Pocos estudios se han centrado en el mejor método para la descelularización efectiva del disco de la ATM. Más recientemente, se produjo un hidrogel inyectable basado en discos de ATM porcinos descelularizados y se inyectó en un ratón. El hidrogel mostró buena cito compatibilidad, y solo se observó una inflamación menor dentro de los 7 días posteriores a la implantación. Sin embargo, este estudio carece de verificación de la efectividad terapéutica. Las investigaciones relacionadas con el protocolo más efectivo para descelularizar el disco son escasas. Así, el grupo de investigación de los autores está estudiando actualmente de manera extensa otros métodos de descelularización de los discos de ATM de Merino negro (Fig. 16), como químicos, físicos y enzimáticos, con el fin de encontrar la estrategia más efectiva.
Los biomateriales sintéticos en comparación con los materiales naturales tienen desventajas en las diferencias estructurales en comparación con el tejido nativo y posibles complicaciones asociadas con la toxicidad y la biocompatibilidad. Sin embargo, presentan algunas ventajas relevantes, como mayor disponibilidad, procesamiento más fácil y mejores propiedades biomecánicas y físicas. Por estas razones, se están explorando materiales sintéticos como sustitutos del disco de la ATM.
El poliláctido (PLA), que tiene un tiempo de degradación más largo, fue uno de los primeros materiales sintéticos estudiados. El PLA en combinación con células madre adiposas aumentó la expresión de aggrecan y colágeno tipo I y II en un medio condrogénico, pero el grado de diferenciación de las células fue menor en comparación con las células derivadas del disco de la ATM.
El ácido poliglicólico (PGA) también es un polímero biodegradable estudiado en el campo de la ATM. Las células del disco de la ATM porcino fueron sembradas en un andamiaje de PGA, y se verificó un aumento en la producción de matriz. Otros investigadores hipotetizaron que las mallas no tejidas de ácido poliláctico (PLLA) limitarían la contracción, permitirían una evaluación mecánica integral y mantendrían la viabilidad en relación con los controles de malla no tejida de PGA. Estas últimas construcciones tenían la capacidad de mantener su volumen durante
6 semanas, en comparación con el PGA, pero presentaron baja capacidad mecánica. El poli(ε-caprolactona) (PCL) es otro biomaterial que ha sido estudiado debido a su lenta degradación. Los andamiajes de PCL, donde la orientación de las fibras representaba la red de colágeno, han sido encapsulados con microsferas
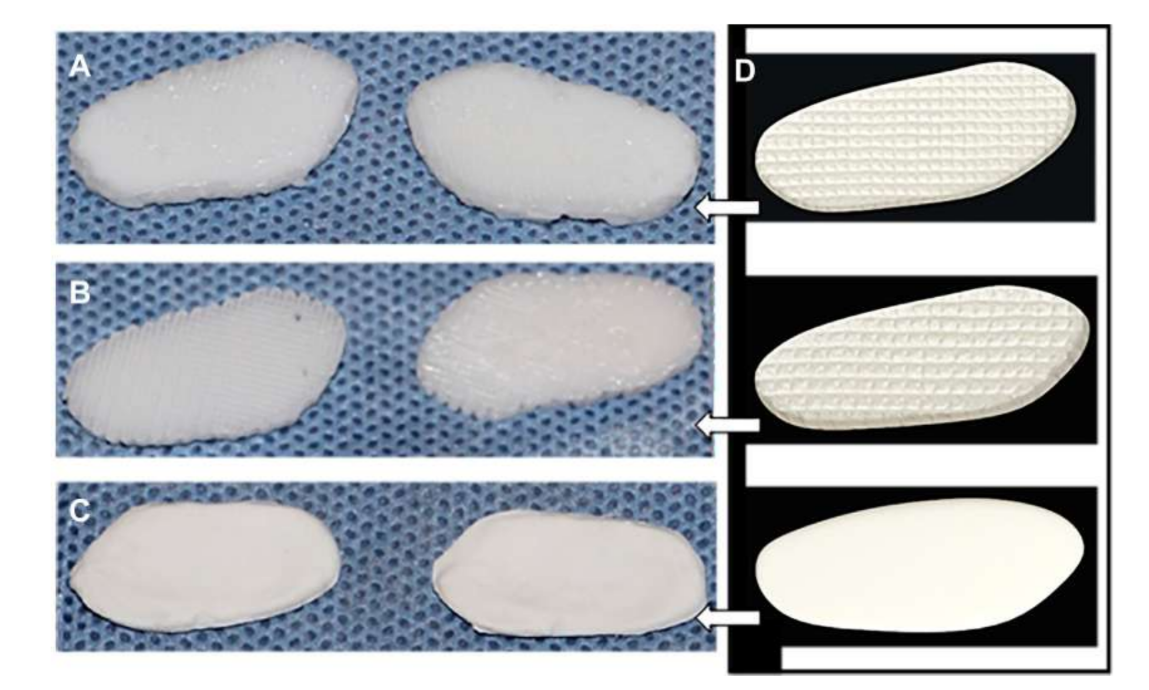
del factor de crecimiento del tejido conectivo (CTGF) y del factor de crecimiento transformante beta 3 (TGFb3). Cuando se cultivó con células madre/progenitoras mesenquimatosas humanas, este andamiaje fue eficiente en la generación de una matriz fibrocartilaginosa heterogénea y propiedades viscoelásticas. Los investigadores afirman que deben realizarse pruebas de degradación del andamiaje in vivo y a largo plazo. Jiang y colegas estudiaron un hidrogel de polivinilo de alcohol reticulado por ciclos de congelación-descongelación y reforzado por PCL tridimensional (3D) e implantado en cabras durante 12 semanas. Los investigadores describieron este sustituto con la capacidad de mantener la estabilidad articular y proteger el cartílago y el hueso condilar de daños. Sin embargo, también se informó de un crecimiento de tejido fibroso en el área circundante de PCL. De hecho, PCL no parece tener las propiedades ideales para ser utilizado como sustituto en los trabajos que se han realizado. El grupo de investigación de los autores también estudió biomateriales basados en andamiajes e hidrogeles que imitan el disco de la ATM de ovejas Merino negras, utilizando diferentes materiales, PCL y diacrilato de polietileno glicol (PEGDA), y como una estructura multimaterial combinando PEGDA con andamiajes de PCL impresos en 3D (Fig. 17). Los resultados de los autores demostraron que el hidrogel PEGDA como núcleo en el andamiaje imita más proximamente las propiedades mecánicas del tejido nativo (Fig. 18). Más recientemente, se desarrollaron e implantaron implantes de disco de ATM personalizados en 3D en ovejas Merino negras:
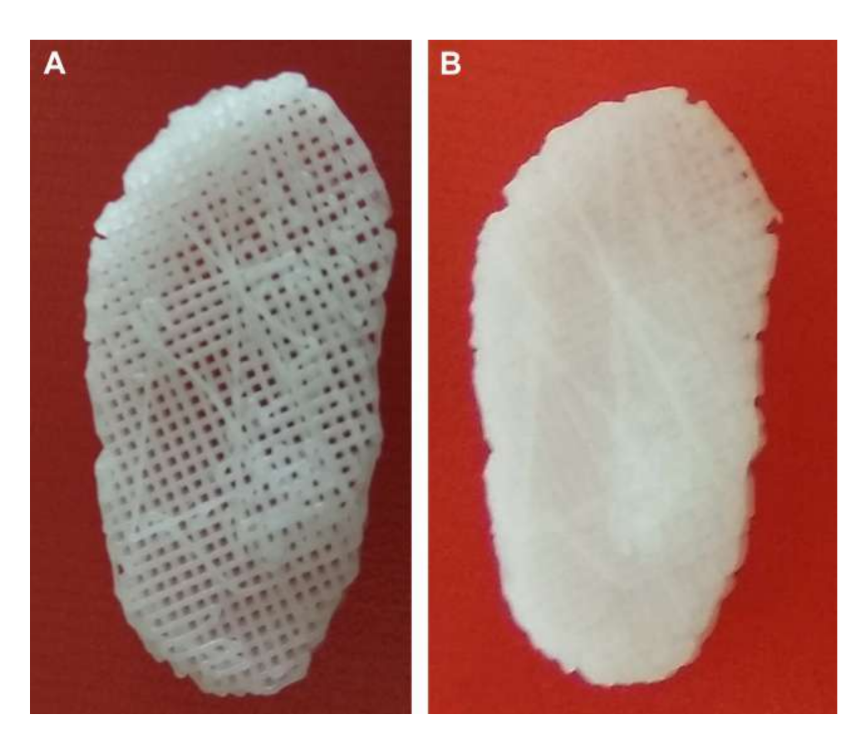
(1) Andamio de poli(glicerol sebacato) (PGS) reforzado con fibras de PCL electrohiladas en la superficie exterior (PGS + PCL); (2) PCL y PEGDA (PCL + PEGDA); y (3) PCL (Fig. 19 y 20). Los resultados mostraron que los discos de PCL y PCL + PEGDA presentaron un mayor riesgo de aumentar los cambios degenerativos, debido a la fragmentación del material. Ninguno de los discos probados regeneró un nuevo disco autólogo; sin embargo, PGS + PCL fue seguro, demostró una rápida reabsorción y fue capaz de prevenir cambios degenerativos en el cóndilo. Hagandora, en un estudio in vitro, también destacó una gran propiedad de PGS teniendo en cuenta que los fibrochondrocytes responden a la aplicación de fuerzas mecánicas produciendo cantidades elevadas de matriz extracelular.

A pesar de la investigación que ha estado en curso en los últimos años, aún no está disponible un biomaterial que cumpla con todas las características necesarias para reemplazar el disco de la ATM para ensayos clínicos. Se espera que en los próximos años esto se vuelva posible.
Otra rama importante de la investigación en TE está en las células multipotentes. Entre estas células, las células madre mesenquimatosas (CMM) son las más estudiadas, especialmente en el tratamiento de la osteoartritis (OA) de TMD. Derivadas de una variedad de tejidos, incluyendo hueso, adiposo y sinovial, las CMM poseen múltiples propiedades: diferenciación condrogénica, actividad antiinflamatoria, regeneración de fibrocartílago y diferenciación osteogénica. A pesar de algunos resultados prometedores en la protección de la OA y la resorción condilar, los estudios se basan principalmente en inyecciones intraarticulares. El uso de estas células en la regeneración del disco articular es más escaso y se utiliza principalmente con otros biomateriales. En conejos, Ahtiainen y colegas diseñaron un disco de PLA con células madre adiposas y observaron que estas células mejoraron el patrón morfológico del hueso, más similar al nativo, y se observó como regeneración del tejido adyacente. Más recientemente, se diseñó un estudio utilizando células madre derivadas de adiposo para diferenciar estas células en células del disco de la ATM a través de inducción láser. Más del 90% de las células eran viables con fenotipos fibroblásticos y condrogénicos. La aplicación de este enfoque no se ha aplicado en ensayos in vivo. En un estudio piloto, utilizando andamios híbridos de fibrina/quitosano con CMM derivadas de sinovio, los investigadores observaron capacidad regenerativa y sobreexpresión en ratas con disco de ATM perforado. También se utilizaron células madre de pulpa dental en andamios de quitosano/algina y se evaluaron en cultivo in vitro. Estas células madre mostraron un aumento en el módulo de almacenamiento y propiedades elásticas, aumentando la adhesión de las células y la expresión de marcadores fibrocartilaginosos. Sin embargo, su efectividad en ensayos in vivo aún debe ser demostrada. Además, las células estromales mesenquimatosas multipotentes se identificaron y aislaron de discos de ATM y mostraron capacidades de proliferación y diferenciación. En un futuro cercano, se espera que los estudios con estas células muestren la efectividad en la regeneración del disco de la ATM.
Para mejorar las propiedades mostradas con células madre y andamios, se han estudiado algunos factores de crecimiento con el objetivo de mejorar la diferenciación, proliferación, producción de GAG y colágeno. Los factores de crecimiento más notables incluyen el factor de crecimiento endotelial vascular, la proteína morfogenética ósea-2, el factor de crecimiento de fibroblastos (FGF), TGF-b1, la proteína de grupo de alta movilidad 1, el factor de crecimiento insulínico-1 (IGF-1); el factor de crecimiento derivado de plaquetas, el factor de crecimiento epidérmico, la interleucina 1 y el factor de necrosis tumoral-alfa. En la literatura, algunos investigadores exploraron el potencial de incorporar estos factores de crecimiento en diferentes andamios. Detamore y Athanasiou fueron pioneros en la incorporación de 3 factores de crecimiento (FGF, TGF-b y IGF) en andamios de PGA. Todos los factores de crecimiento mejoraron la integridad mecánica y estructural; sin embargo, IGF y TGF-b fueron los más efectivos para promover la síntesis de colágeno. En andamios de PLLA tratados con IGF1 o TGF-b1 o TGF-b3, los resultados fueron mejores, con TGF-b1 promoviendo un mayor número de células, colágeno y glicosaminoglicanos. PCL también fue encapsulado con microesferas de CTGF y TGFb3. Cuando se cultivó con células madre/progenitoras mesenquimatosas humanas, este andamio fue eficiente en generar una matriz fibrocartilaginosa heterogénea y propiedades viscoelásticas. En el futuro, se espera poder explorar este concepto incorporando los biomateriales con células madre y factores de crecimiento; sin embargo, se deben revisar las limitaciones burocráticas y éticas para reforzar la expectativa de utilizar estas técnicas en humanos.
Resumen
La demanda de un reemplazo del disco de la ATM sigue representando un gran desafío en la actualidad. La gran dificultad sigue siendo desarrollar un biomaterial que tenga las propiedades biomecánicas y bioquímicas para representar una alternativa viable.
El campo de la ingeniería de tejidos ha contribuido activamente a la posibilidad de aportar nuevos resultados en la búsqueda de un tejido nuevo y duradero que sustituya/regeneré efectivamente el disco de la ATM. Los estudios deben tener en cuenta las propiedades nativas del disco, como las mecánicas, físicas y biológicas. También se debería aplicar una estandarización de estudios en grandes animales como ovejas y cerdos.
Aunque aún no se ha logrado un biomaterial ideal, el trabajo desarrollado en los últimos años hace posible que este objetivo esté más cerca.
David Faustino Ângelo, Florencio Monje Gil
Referencias
- Herring SW. Anatomía de la ATM y modelos animales. J Musculoskelet neuronal interactions 2003;3(4):391-407.
- Naples VL. Morfología, evolución y función de la alimentación en el oso hormiguero gigante (Myrmecophaga tridactyla). J Zool 1999;249(1): 19-41.
- Lee YK, Moon HJ. Influencia recíproca del aparato masticatorio, la estructura craneofacial y la homeostasis del cuerpo entero. Med Hypotheses 2012;79(6):761-6.
- Herring SW, Liu ZJ. Carga de la articulación temporomandibular: evidencia anatómica y en vivo de los huesos. Cells Tissues Organs 2001;169(3):193-200.
- Bosanquet A, Ishimaru J, Goss AN. Efecto de la perforación experimental del disco en las articulaciones temporomandibulares de ovejas. Int J Oral Maxill Surg 1991;20(3):177-81.
- Bosanquet AG, Goss AN. La oveja como modelo para la cirugía de la articulación temporomandibular. Int J Oral Maxill Surg 1987;16(5):600-3.
- Ishimaru J-I, Goss AN. Un modelo para la osteoartritis de la articulación temporomandibular. J Oral Maxillofacial Surg 1992;50(11):1191-5.
- Long X, Goss AN. Un modelo ovino de fractura condilar intracapsular. J Oral Maxillofac Surg 2007;65(6):1102-8.
- Helgeland E, Shanbhag S, Pedersen TO, et al. Regeneración de tejido de la articulación temporomandibular basada en andamiaje en modelos animales experimentales: una revisión sistemática. Tissue Eng B Rev 2018;24(4): 300-16.
- Wang KH, Chan WP, Chiu LH, et al. Análisis histológico e inmunohistoquímico de la reparación del disco en la articulación temporomandibular del conejo utilizando una plantilla de colágeno. Materials (Basel) 2017; 10(8).
- Sharawy MM, Helmy ES, Bays RA, et al. Reparación de la perforación del disco de la articulación temporomandibular utilizando un colgajo de membrana sinovial en monos Macaca fascicularis: estudios de microscopía óptica y electrónica. J Oral Maxillofac Surg 1994;52(3):259-70.
- Ali AM, Sharawy MM. Cambios histopatológicos en la articulación craniomandibular del conejo asociados con desplazamiento anterior del disco inducido experimentalmente (ADD). J Oral Pathol Med 1994;23(8): 364-74.
- Mills DK, Daniel JC, Herzog S, et al. Un modelo animal para estudiar los mecanismos en el desarreglo del disco de la articulación temporomandibular humana. J Oral Maxillofac Surg 1994;52(12):1279-92.
- Tallents RH, Macher DJ, Rivoli P, et al. Modelo animal para el desplazamiento del disco. J Craniomandib Disord 1990;4(4):233-40.
- Legrell PE, Isberg A. Asimetría de altura mandibular tras el desplazamiento experimental del disco de la articulación temporomandibular en conejos. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1998;86(3):280-5.
- Sindelar BJ, Herring SW. Mecánica de los tejidos blandos de la articulación temporomandibular. Cells Tissues Organs 2005;180(1):36-43.
- Sun Z, Liu ZJ, Herring SW. Movimiento de los tejidos de la articulación temporomandibular durante la masticación y la manipulación pasiva en cerdos en miniatura. Arch Oral Biol 2002;47(4):293-305.
- Herring SW, Decker JD, Liu ZJ, et al. Articulación temporomandibular en cerdos en miniatura: anatomía, replicación celular y relación con la carga. Anat Rec 2002;266(3):152-66.
- Liu ZJ, Herring SW. Estrés masticatorio en los componentes óseos y ligamentarios de la articulación temporomandibular en cerdos en miniatura. J Orofac Pain 2000;14(4):265-78.
- Sindelar BJ, Evanko SP, Alonzo T, et al. Efectos del uso de férulas intraorales sobre los proteoglicanos en el disco de la articulación temporomandibular. Arch Biochem Biophys 2000;379(1):64-70.
- Vapniarsky N, Aryaei A, Arzi B, et al. La estructura-función del disco de la articulación temporomandibular del minipig de Yucatán apoya su idoneidad para estudios comparativos humanos. Tissue Eng C Methods 2017;23(11):700-9.
- Thoma KH. Hiperostosis del cóndilo mandibular: con informe de dos casos. Am J Orthod Oral Surg 1945;31(10):597-607.
- Angelo DF, Morouc‚o P, Alves N, et al. Elegir ovejas (Ovis aries) como modelo animal para la investigación de la articulación temporomandibular: caracterización morfológica, histológica y biomecánica del disco articular. Morphologie 2016;100(331):223-33.
- Ângelo DF, Monje FG, González-García R, et al. Implantes de disco de articulación temporomandibular bioingenierizados: protocolo de estudio para un ensayo piloto preclínico aleatorizado en dos fases en 18 ovejas Merino negras (TEMPOJIMS). JMIR Res Protoc 2017;6(3):e37.
- Herring SW. Anatomía de la ATM y modelos animales. J Musculoskelet Neuronal Interactions 2003;3(4):391-4.
- De Meurechy N, Mommaerts M. Sistemas de reemplazo de articulación temporomandibular aloplásticos: una revisión sistemática de su historia. Int J Oral Maxill Surg 2018;47.
- Ângelo DF, Morouc‚o P, Monje Gil F, et al. Ensayo controlado aleatorizado preclínico de discectomía bilateral versus discopexia bilateral en la articulación temporomandibular de ovejas Merino negras: TEMPOJIMS - fase 1 - resultados histológicos, de imagen y de peso corporal. J Craniomaxillofac Surg 2018;46(4):688-96.
- Cohen WA, Servais JM, Polur I, et al. Degeneración del cartílago articular en la articulación temporomandibular contralateral no quirúrgica en ratones con discectomía parcial unilateral. J Oral Pathol Med 2014; 43(2):162-5.
- Ahtiainen K, Mauno J, Ellä V, et al. Células madre adiposas autólogas y discos de polilactida en el reemplazo del disco de la articulación temporomandibular del conejo. J R Soc Interf 2013;10(85):20130287.
- Bjørnland T, Haanaes HR. Discectomía de la articulación temporomandibular: un estudio experimental en monos. J Craniomaxillofac Surg 1999;27(2):113-6.
- Li L, Wang L, Sun Y, et al. Establecimiento y evaluación histológica de un modelo traumático de articulación temporomandibular en cabras. J Oral Maxillofac Surg 2015;73(5):943-50.
- Xu L, Polur I, Lim C, et al. Osteoartritis de inicio temprano de la articulación temporomandibular en ratones inducida por discectomía parcial. Osteoarthritis Cartil 2009;17(7):917-22.
- Dimitroulis G, Slavin J. Los efectos de la discectomía unilateral y la condilectomía en la articulación craniomandibular intacta del conejo contralateral. J Oral Maxillofac Surg 2006;64(8):1261-6.
- Ângelo DF, Gil FM, González-García R, et al. Efectos de la discectomía bilateral y la discopexia bilateral en la cinemática de rumia de ovejas Merino negras: TEMPOJIMS - fase 1 - estudio piloto ciego, aleatorizado y preclínico. J Craniomaxillofac Surg 2018;46(2):346-55.
- Yaillen DM, Shapiro PA, Luschei ES, et al. Meniscectomía de la articulación temporomandibular: efectos en la estructura de la articulación y la función masticatoria en Macaca fascicularis. J Maxillofac Surg 1979;7(4):255-64.
- Boman KA. Artrosis de la articulación temporomandibular y su tratamiento mediante extirpación del disco: un estudio clínico. Universidad de Michigan: Almqvist & Wiksell; 1947.
- Tolvanen M, Oikarinen VJ, Wolf J. Un estudio de seguimiento de 30 años de meniscectomías de la articulación temporomandibular: un informe sobre cinco pacientes. Br J Oral Maxill Surg 1988;26(4):311-6.
- Eriksson L, Westesson PL. Discectomía como tratamiento efectivo para el desarreglo interno doloroso de la articulación temporomandibular: un seguimiento clínico y radiográfico de 5 años. J Oral Maxillofac Surg 2001; 59(7):750-8.
- Bjørnland T, Larheim TA. Discectomía de la articulación temporomandibular: seguimiento de 3 años como predictor del resultado a 10 años. J Oral Maxillofac Surg 2003;61(1):55-60.
- Hartman LC, Bessette RW, Baier RE, et al. Reemplazos meniscales de goma de silicona para la articulación temporomandibular (ATM): evaluación histopatológica y de materiales post-implante. J Biomed Mater Res 1988;22(6):475-84.
- Henry CH, Wolford LM. Resultados del tratamiento para la reconstrucción de la articulación temporomandibular tras el fallo del implante Proplast-Teflon. J Oral Maxillofacial Surg 1993;51(4):352-8.
- Tucker MR, Burkes EJ Jr. Implantación temporal de silicona tras discectomía en la articulación temporomandibular del primate. J Oral Maxillofacial Surg 1989;47(12):1290-5.
- Bosanquet AG, Ishimaru J, Goss AN. El efecto del reemplazo de Silastic tras discectomía en las articulaciones temporomandibulares de ovejas. J Oral Maxillofac Surg 1991;49(11):1204-9.
- Sanders B, Buoncristiani RD, Johnson L. Extracción del implante de fosa de goma de silicona a través de una artrotomía parcial seguida de un examen artroscópico de la superficie interna de la cápsula fibrosa. Oral Surg Oral Med Oral Pathol 1990;70(3):369-71.
- Bavarian R, Schatman ME, Keith DA. Dolor persistente tras implantes de Proplast-Teflon en la articulación temporomandibular: un informe de caso y perspectiva de manejo de 35 años. J Pain Res 2021;14: 3033-46.
- Heffez L, Mafee MF, Rosenberg H, et al. Evaluación por TC del reemplazo del disco de la ATM con un laminado de Proplast-Teflon. J Oral Maxillofacial Surg 1987;45(8):657-65.
- Wu Y, Gong Z, Li J, et al. El estudio piloto de fibrina con células madre sinoviales derivadas de la articulación temporomandibular en la reparación de la perforación del disco de la ATM. Biomed Res Int 2014;2014:454021.
- Kobayashi E, Nakahara T, Inoue M, et al. Estudio experimental sobre la ingeniería de tejidos in situ del disco de la articulación temporomandibular utilizando médula ósea autóloga y andamiaje de esponja de colágeno. J Hard Tissue Biol 2015;24:211-8.
- Almarza AJ, Athanasiou KA. Técnicas de siembra y elección de andamiaje para la ingeniería de tejidos del disco de la articulación temporomandibular. Tissue Eng 2004;10(11-12):1787-95.
- Juran CM, Dolwick MF, McFetridge PS. Microporosidad diseñada: mejorando el potencial regenerativo temprano de los discos de la articulación temporomandibular descelularizados. Tissue Eng A 2015;21(3-4): 829-39.
- Matuska AM, McFetridge PS. Micro-ablasión láser de tejido fibrocartilaginoso: efectos del procesamiento del tejido en la modificación de porosidad y mecánica. J Biomed Mater Res B Appl Biomater 2018;106(5): 1858-68.
- Liang J, Yi P, Wang X, et al. Hidrogel de matriz acelular para la reparación del disco de la articulación temporomandibular. J Biomed Mater Res B Appl Biomater 2020;108(7):2995-3007.
- Mäenpää K, Ellä V, Mauno J, et al. Uso de células madre adiposas y discos de polilactida para la ingeniería de tejidos del disco de la articulación temporomandibular. J R Soc Interf 2010;7(42):177-88.
- Detamore MS, Athanasiou KA. Uso de un biorreactor rotativo para la ingeniería de tejidos del disco de la articulación temporomandibular. Tissue Eng 2005;11(7e8):1188-97.
- Allen KD, Athanasiou KA. Selección de andamiaje y factores de crecimiento en la ingeniería del disco de la articulación temporomandibular. J dental Res 2008; 87(2):180-5.
- Legemate K, Tarafder S, Jun Y, et al. Ingeniería de discos de ATM humanos con andamiajes impresos en 3D que liberan proteínas. J dental Res 2016; 95(7):800-7.
- Jiang N, Yang Y, Zhang L, et al. Hidrogel reforzado de policaprolactona impreso en 3D como un disco artificial de ATM. J dental Res 2021; 100(8):839-46.
- Moura C, Trindade D, Vieira M, et al. Implantes multimateriales para la reparación del disco de la articulación temporomandibular: producción de fabricación aditiva a medida. Front Bioeng Biotechnol 2020;8:342.
- Ângelo DF, Wang Y, Morouc‚o P, et al. Un ensayo preclínico controlado aleatorizado sobre 3 implantes de disco interposicional de la articulación temporomandibular: TEMPOJIMS-Fase 2. J Tissue Eng regenerative Med 2021; 15(10):852-68.
- Hagandora CK, Gao J, Wang Y, et al. Poli (glicerol sebacato): un nuevo material de andamiaje para la ingeniería del disco de la articulación temporomandibular. Tissue Eng Part A 2013;19(5e6):729-37.
