Хирургия класса III малоклюзии: когда проводить только операцию на нижней челюсти?
Traducción automática
El artículo original está escrito en idioma ES (enlace para leerlo).
Анамнез
Пациент 26 лет обратился на консультацию для хирургического лечения своей деформации нижней челюсти. Пациент жаловался на большую челюсть и дискомфорт в левой височно-нижнечелюстной суставе.
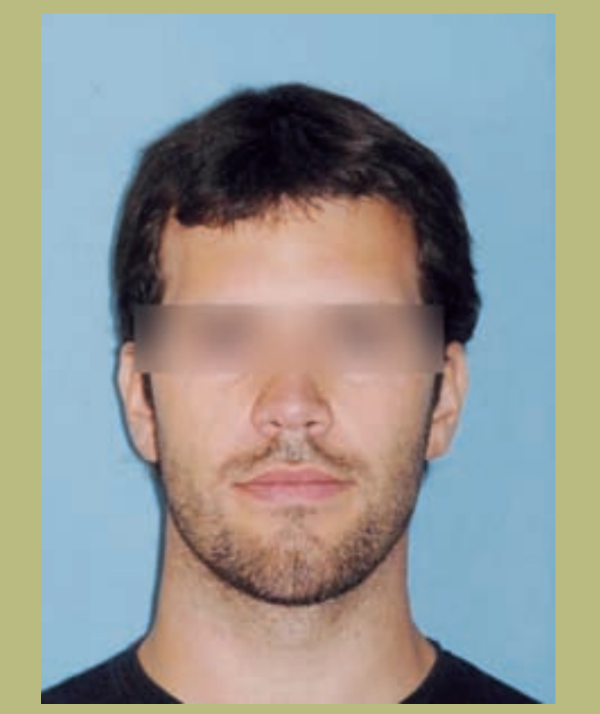
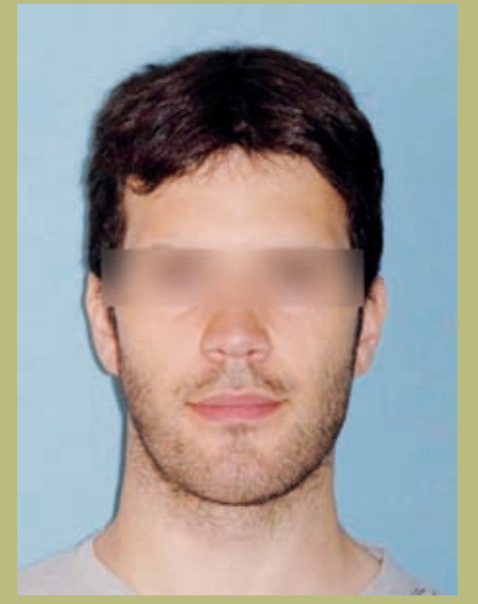
Лицевой анализ
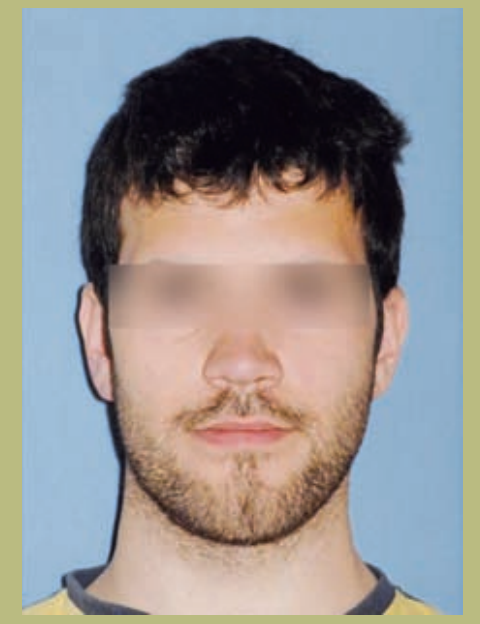
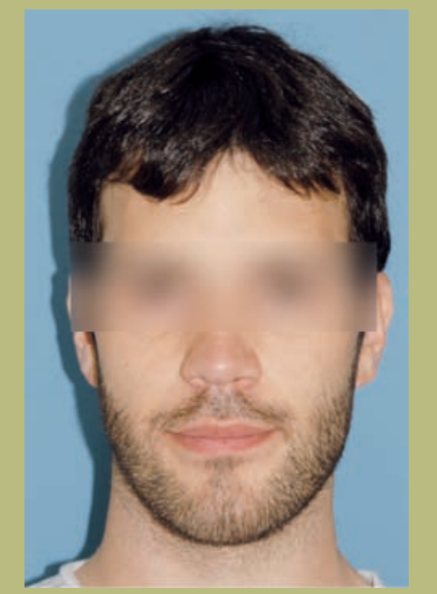
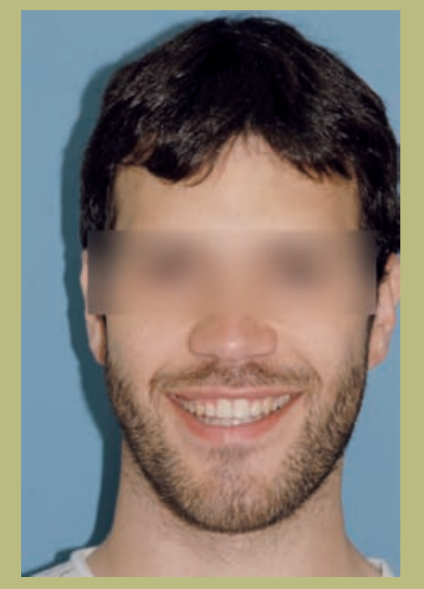
- Лоб (рисунки 1 и 2)
- Незначительное обнажение склеры.
- Нормальная бициркулярная ширина.
- Плоская параназальная конфигурация (гипоплазия параназальных зон).
- Ноздри и межалярное расстояние расширены.
- Незначительная асимметрия нижней челюсти.
- Длинное лицо с ощущением вертикального увеличения подбородка.
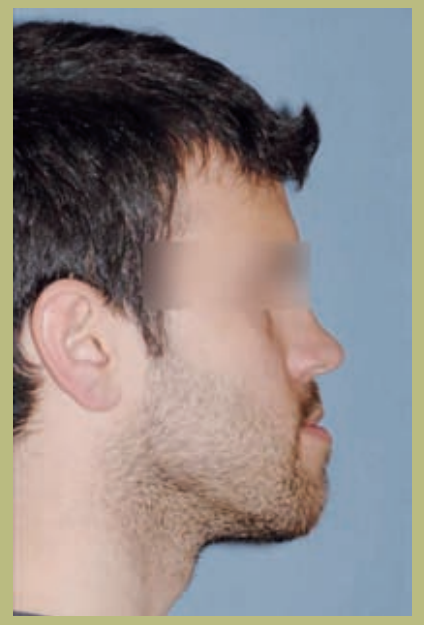
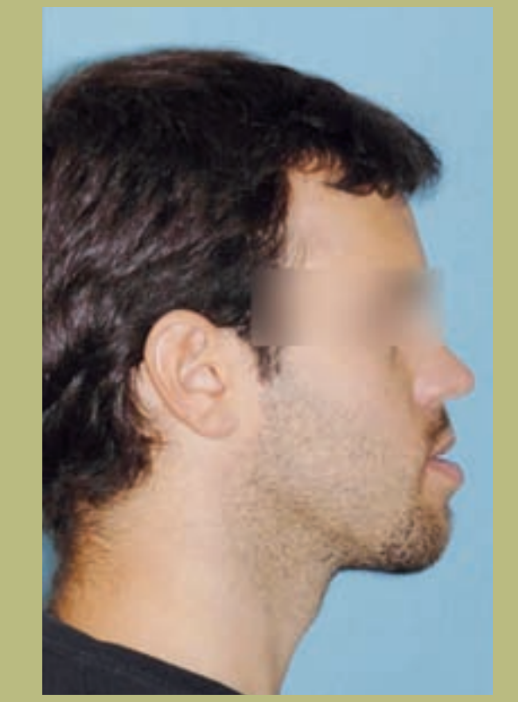
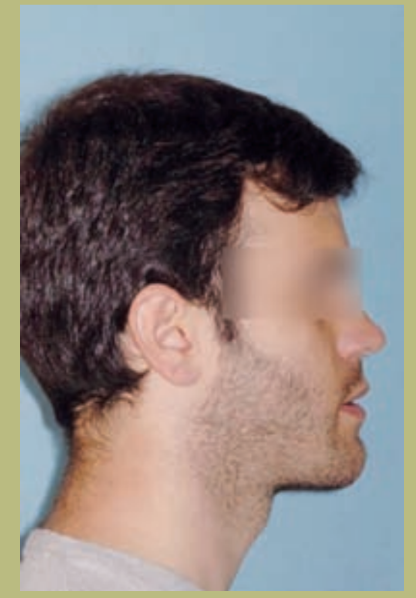
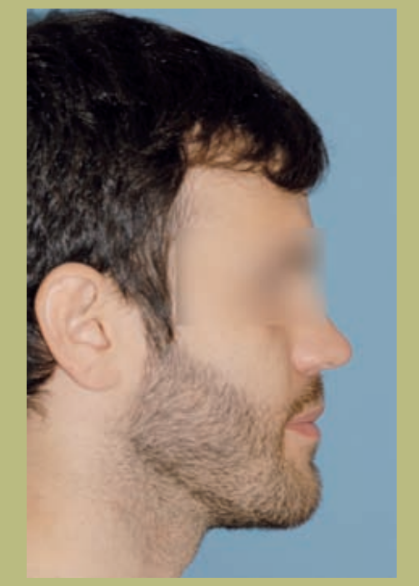
Профиль (рисунок 3)
- Снижение проекции инфраорбитального края.
- Плоская форма щеки.
- Плоская параназальная конфигурация.
- Нормальный размер носа с слегка увеличенным носогубным углом.
- Увеличенная длина шейно-ментальной области.
- Нормальный шейно-ментальный угол.
- Снижение ментолабиального желоба.
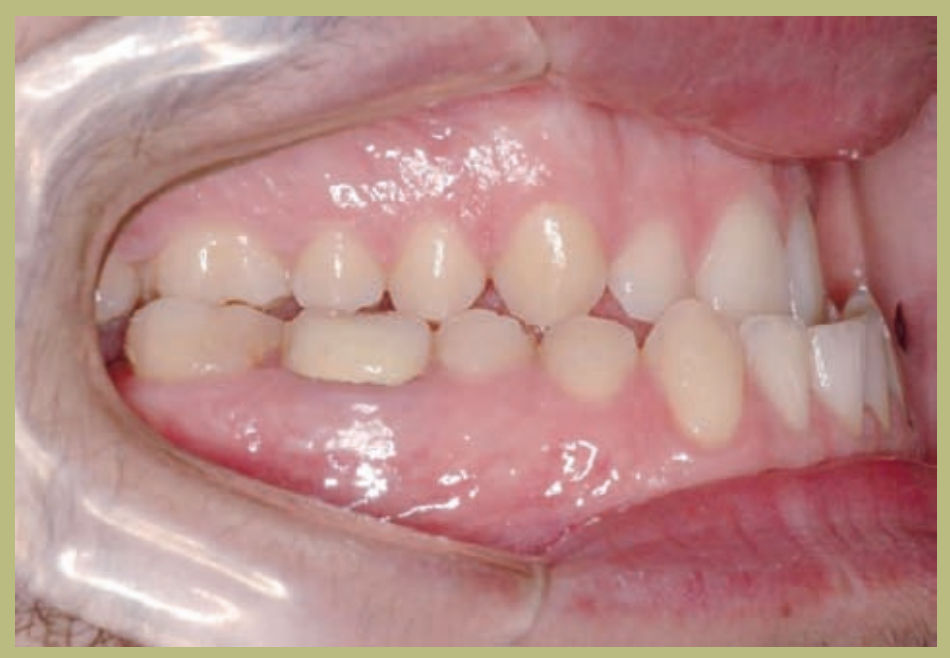
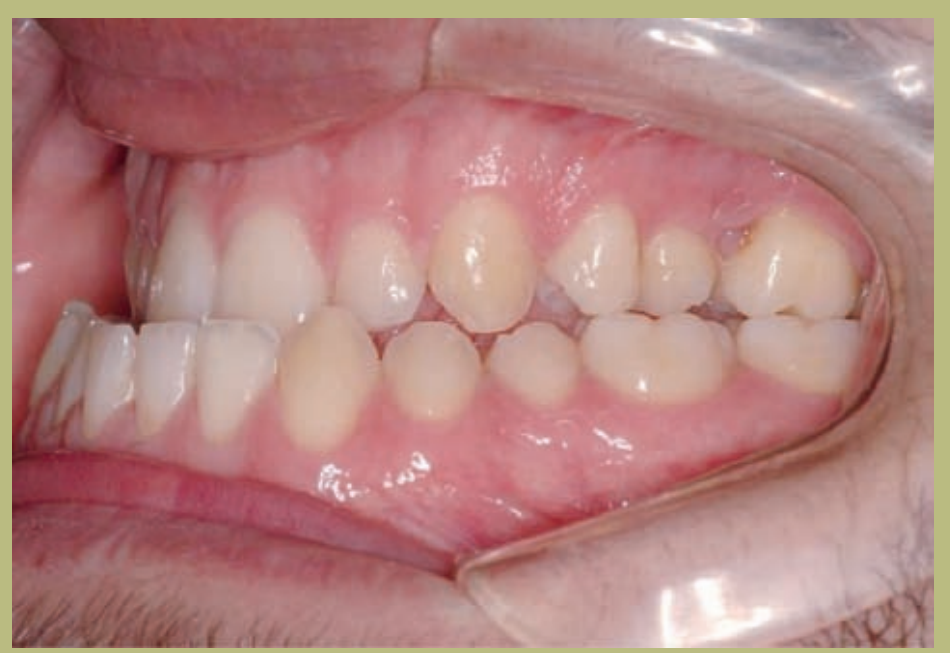
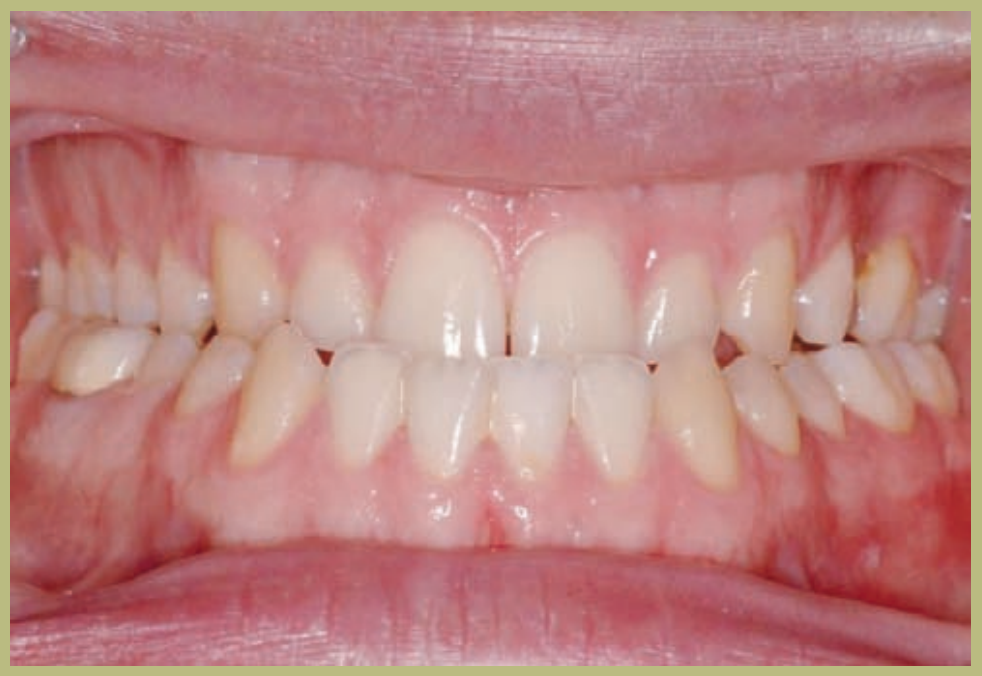
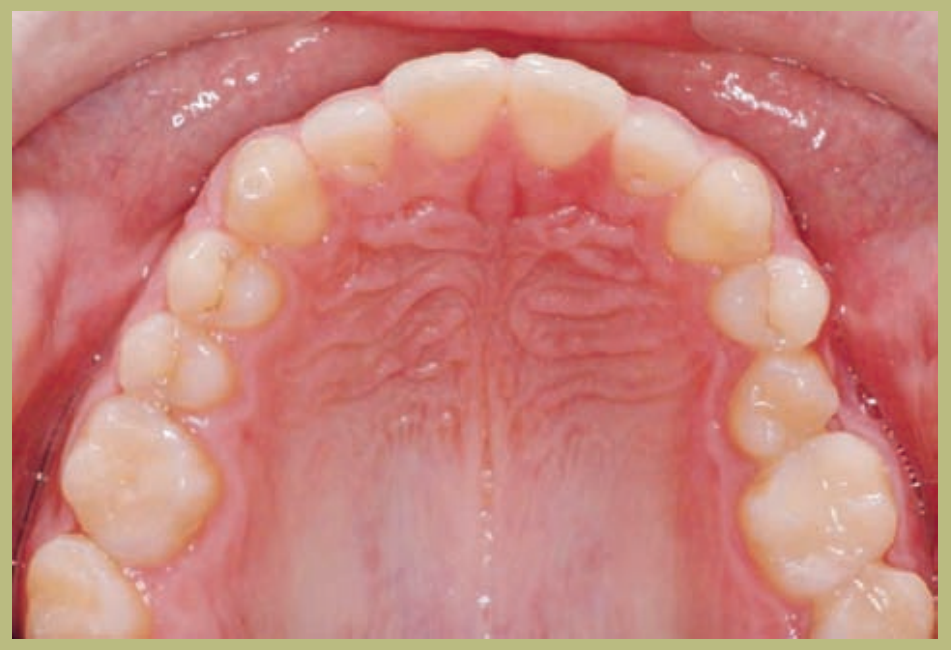
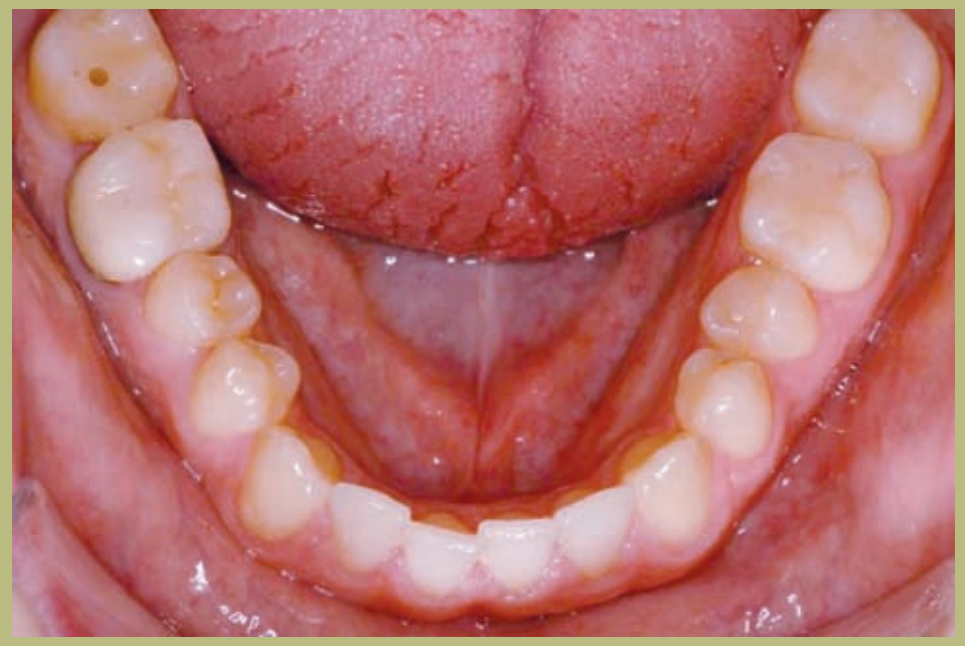
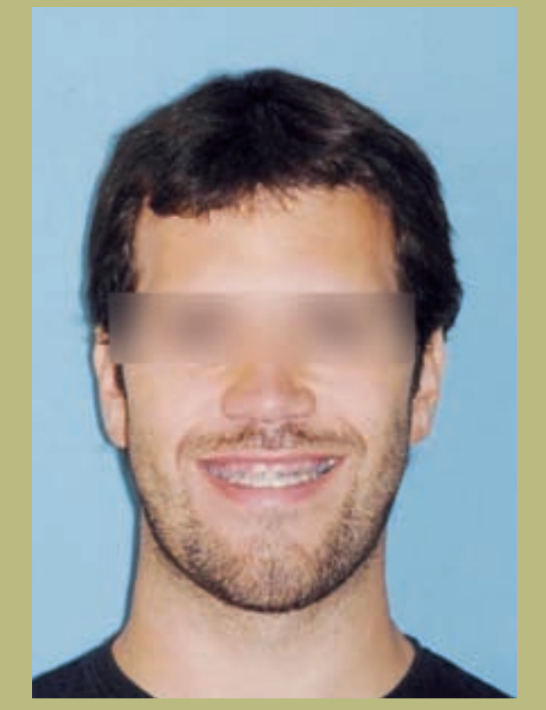
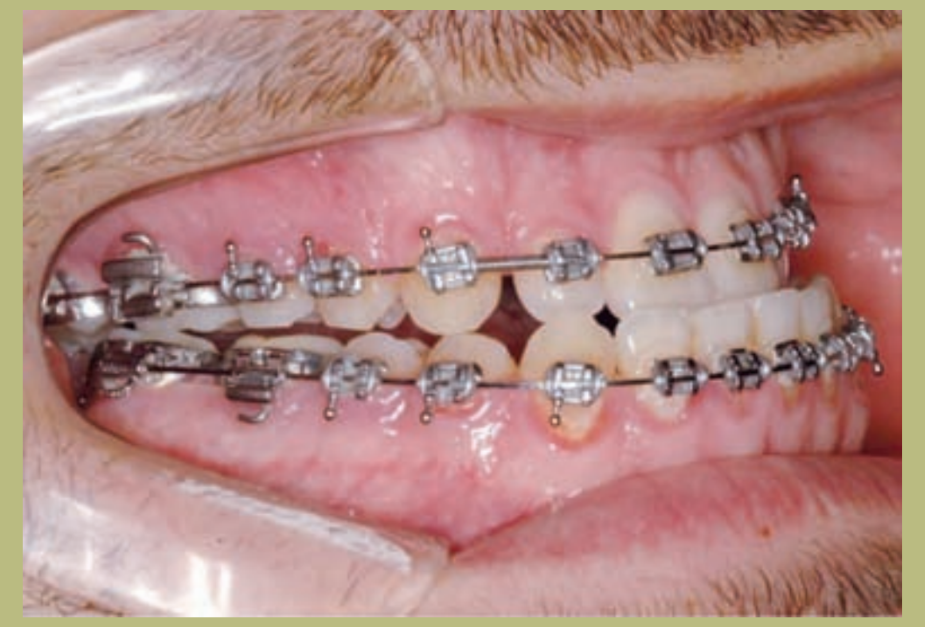
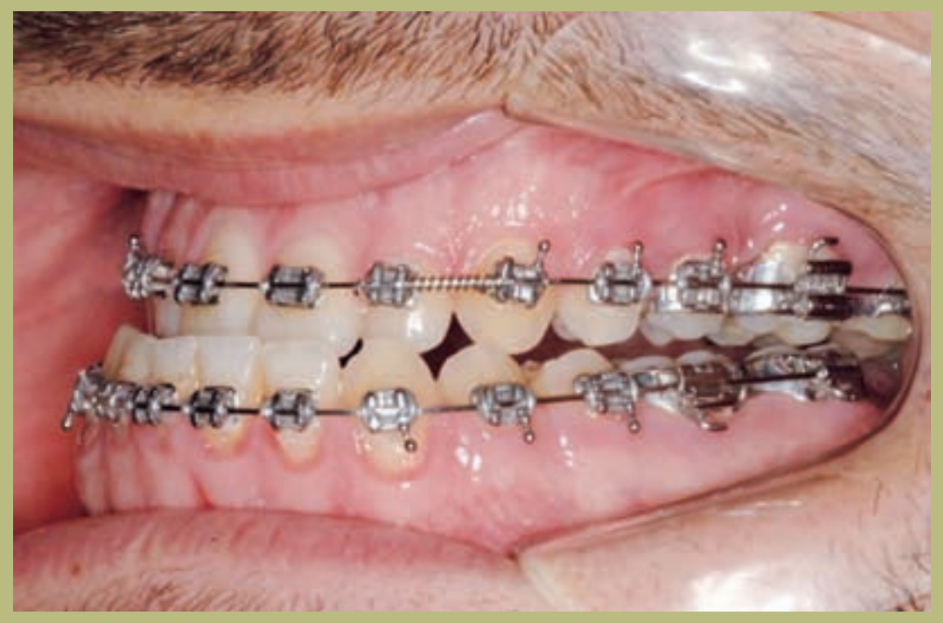
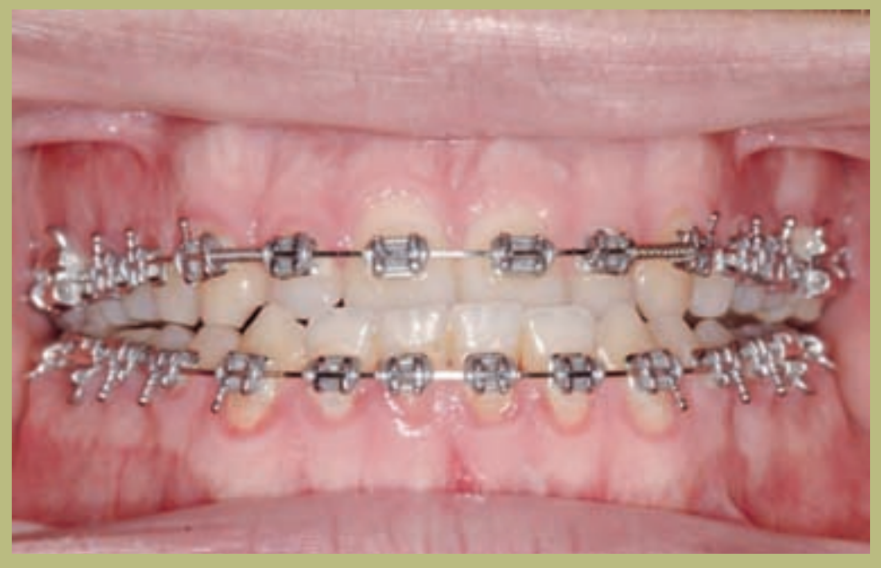
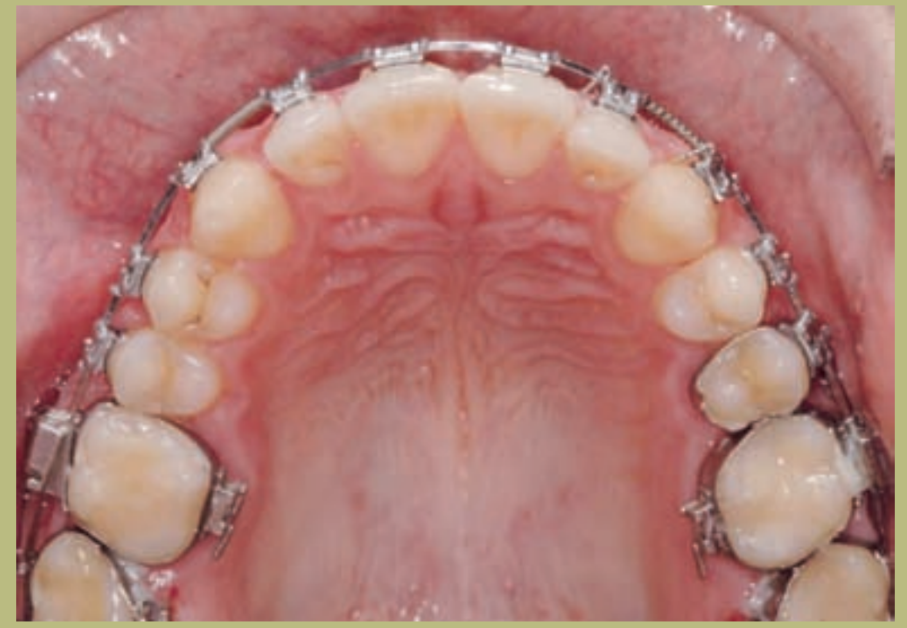
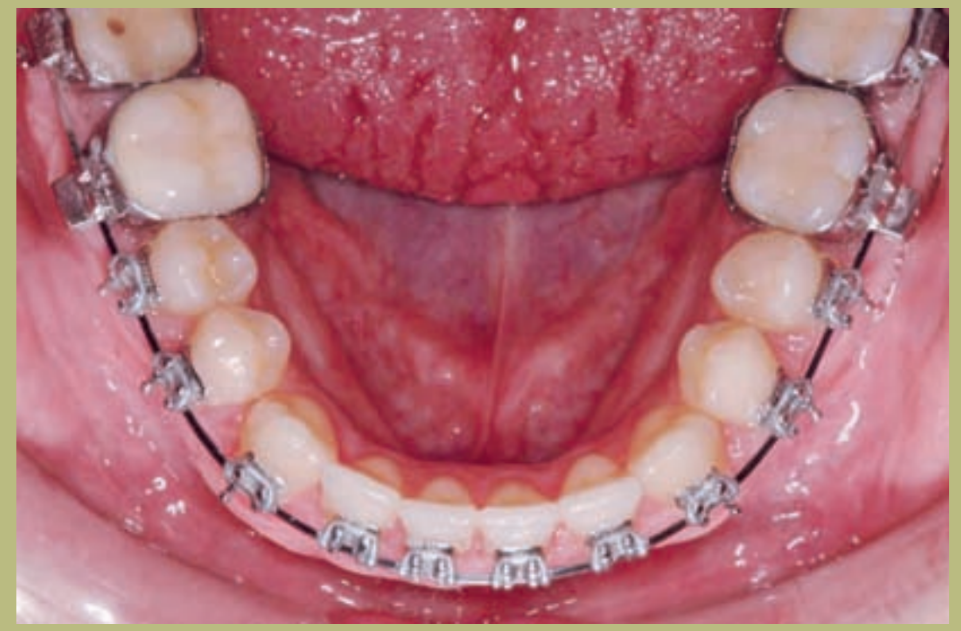
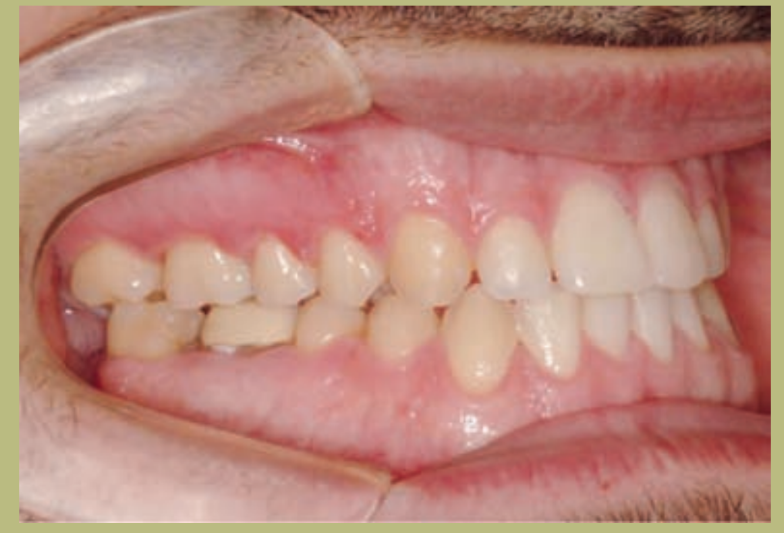
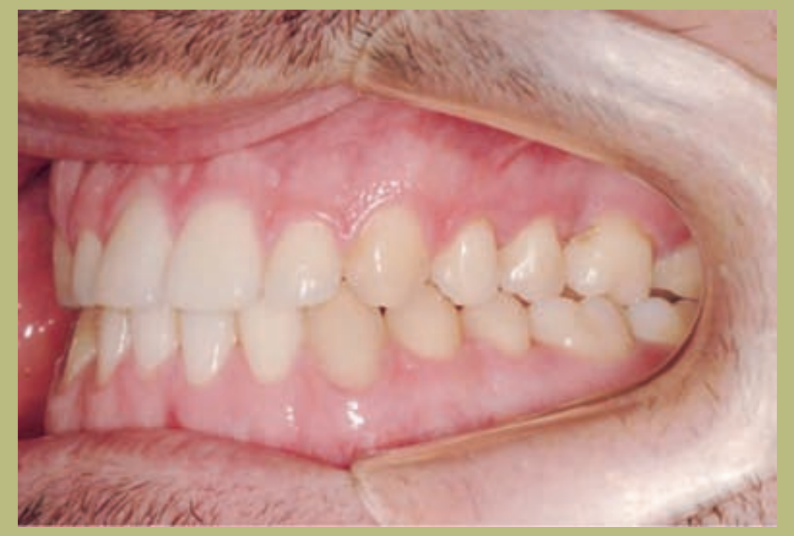
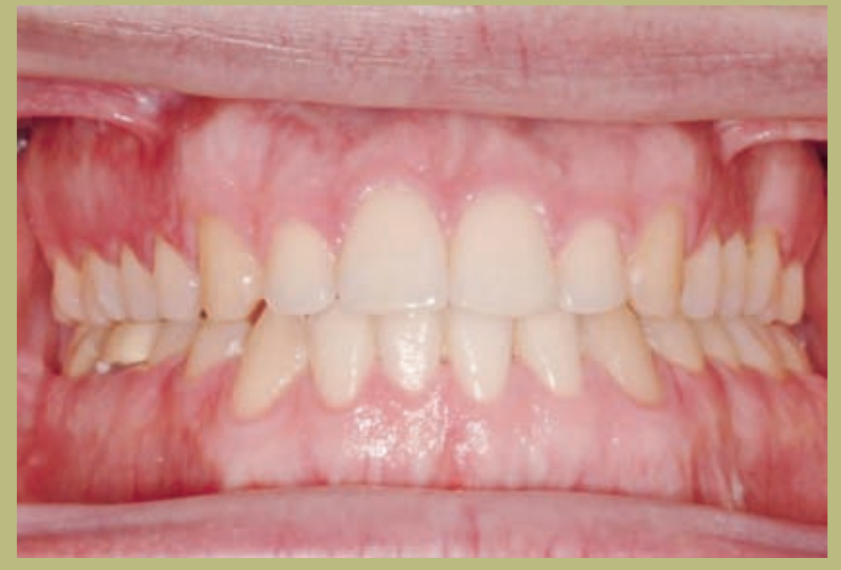
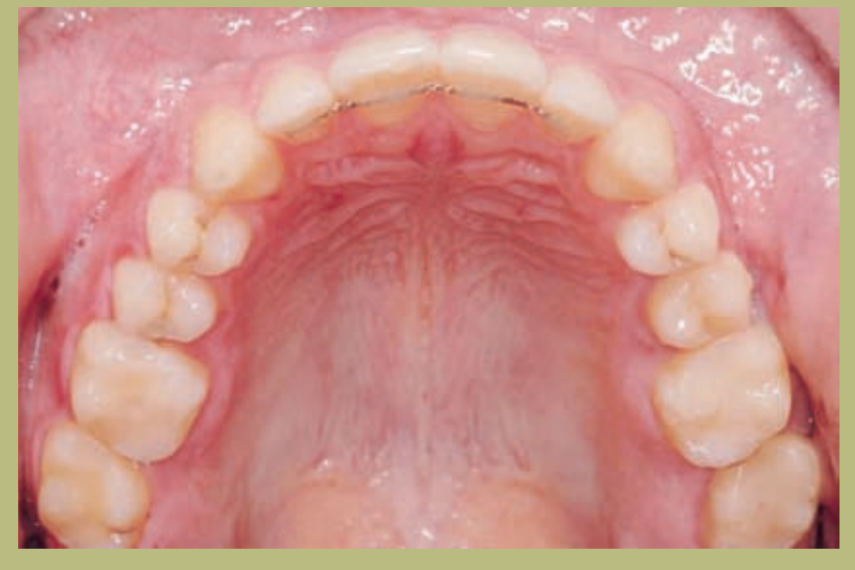
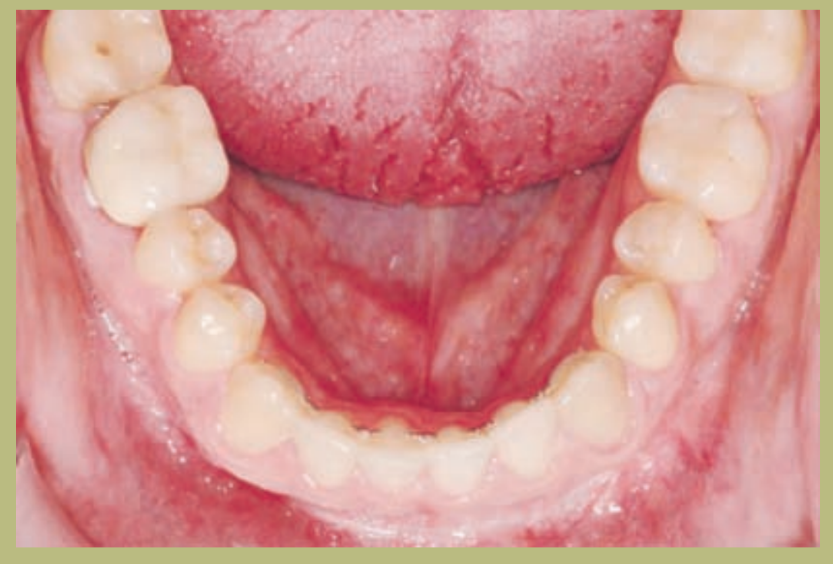
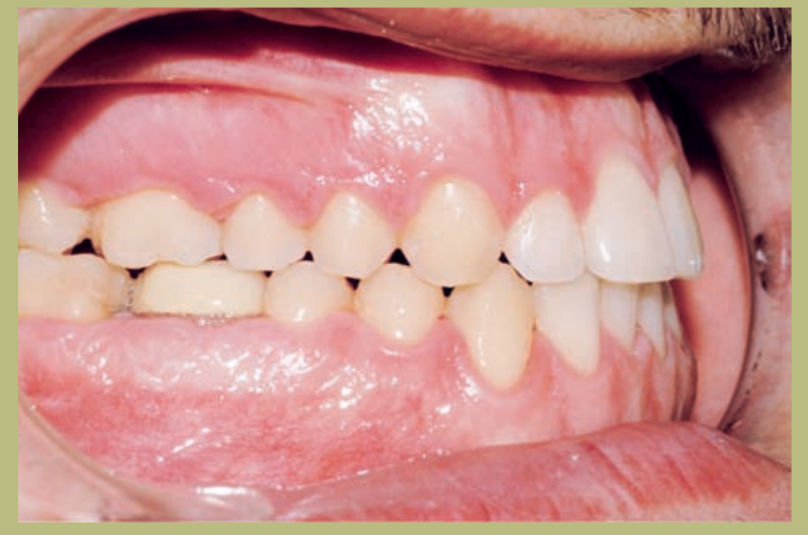
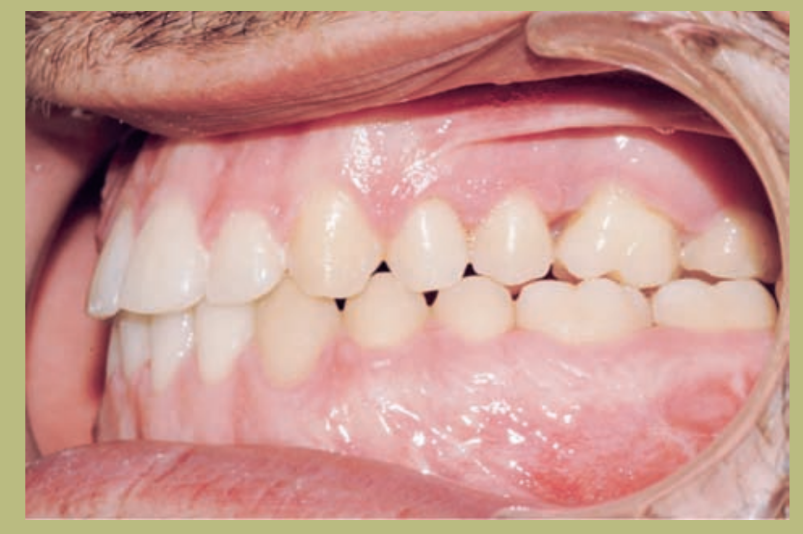
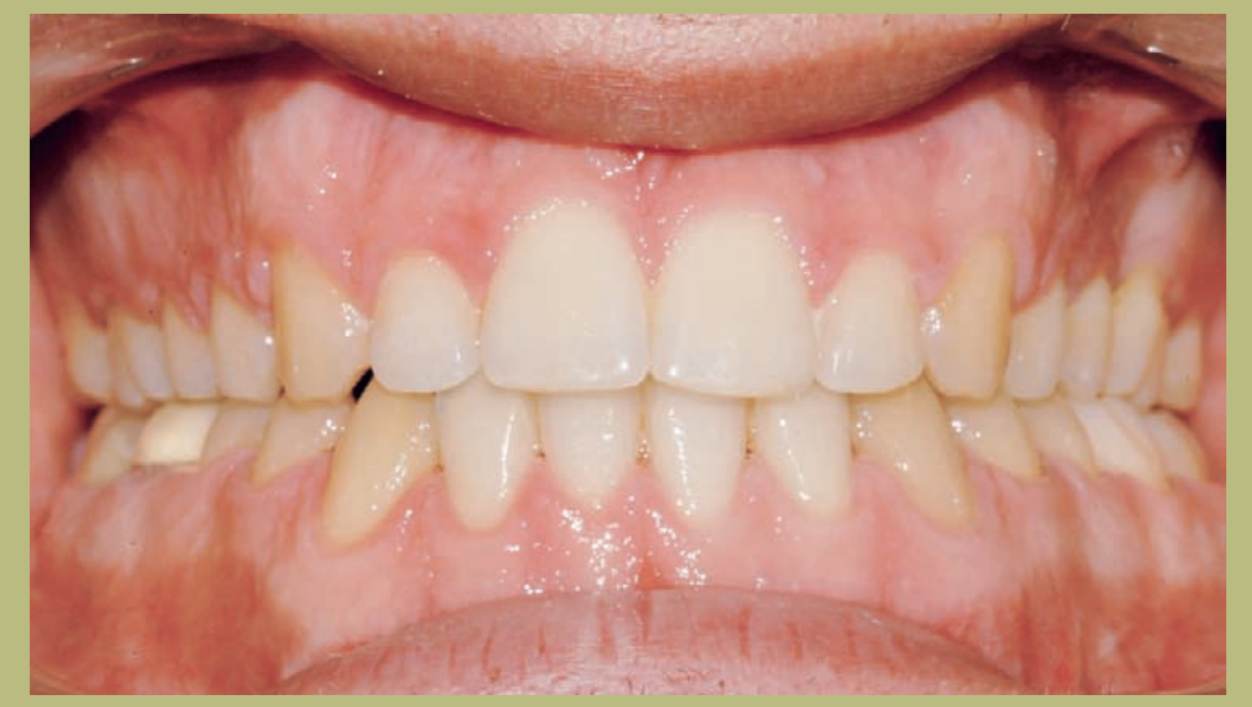
Интраоральный анализ (рисунки 4–8)
- Полный III класс моляров и клыков справа и слева.
- Передний перекрестный прикус с высотой -7 мм.
- Сверхприкус 2 мм.
- Ротация 16, 26, 25.
- Смещение нижней средней линии вправо на 1,5 мм.
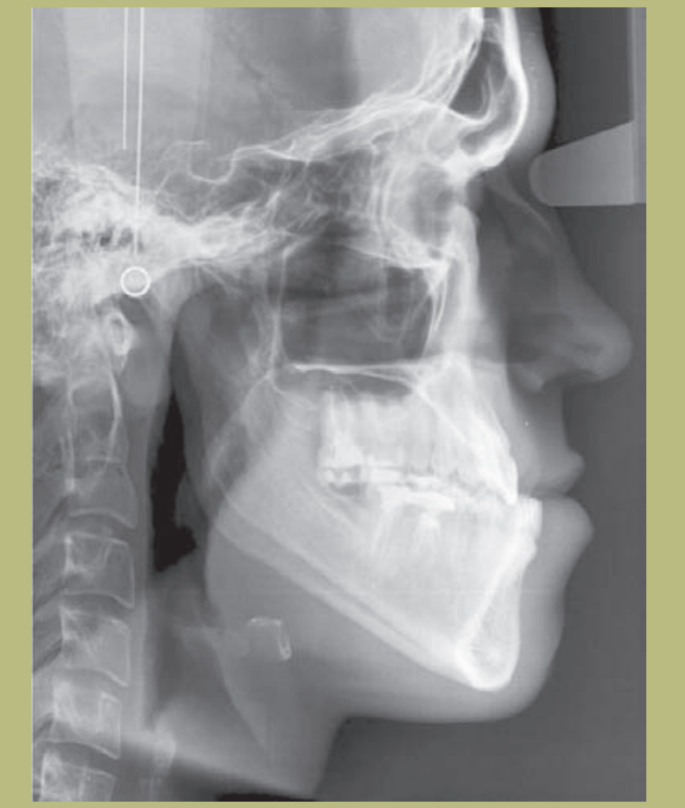
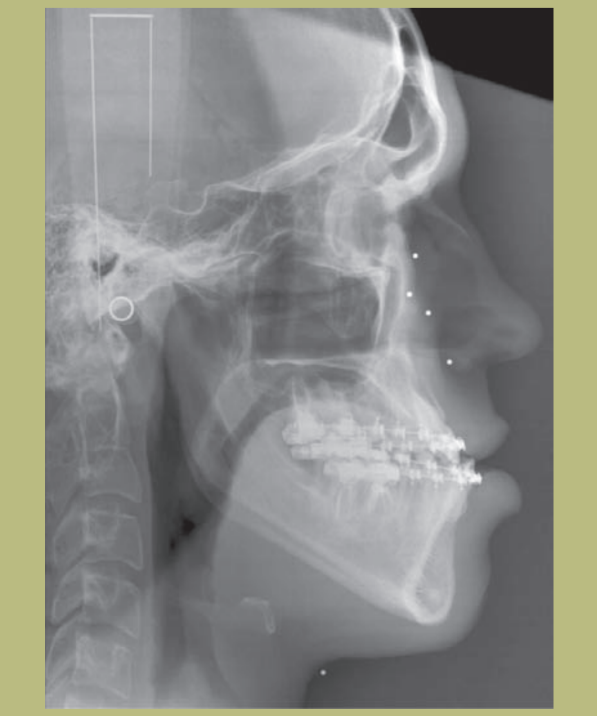
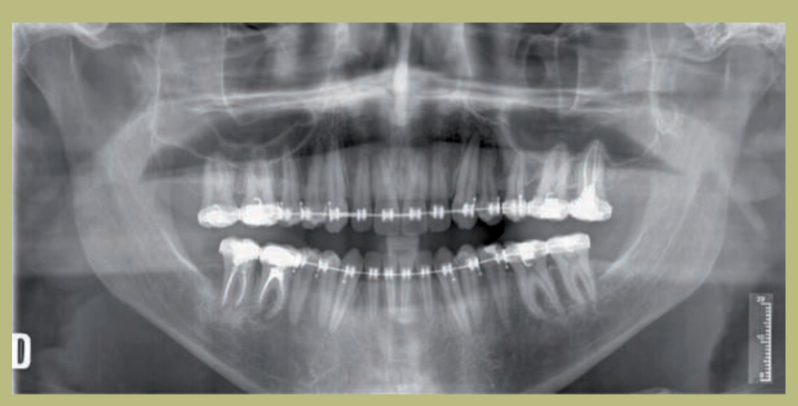
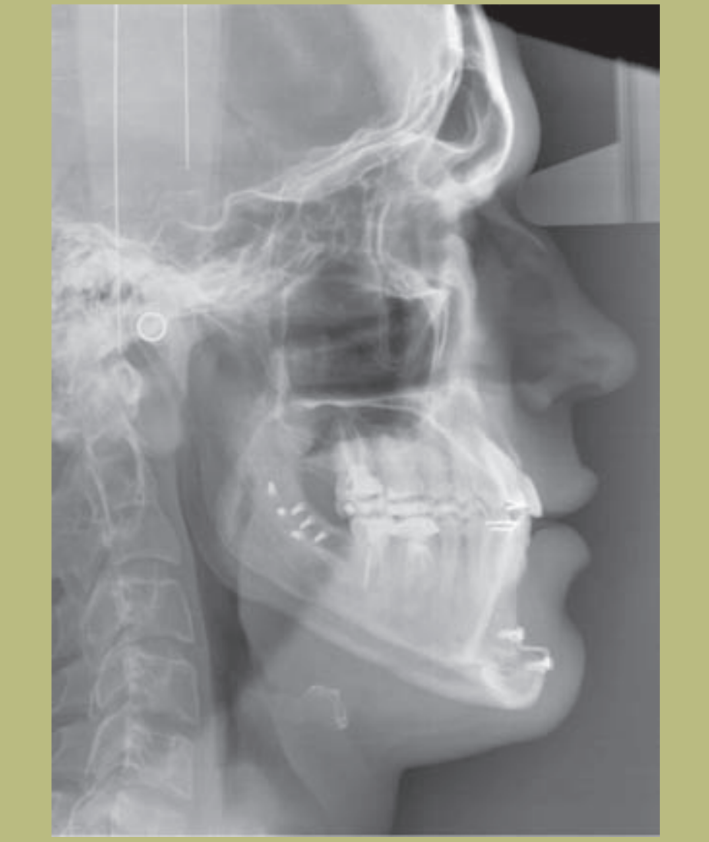
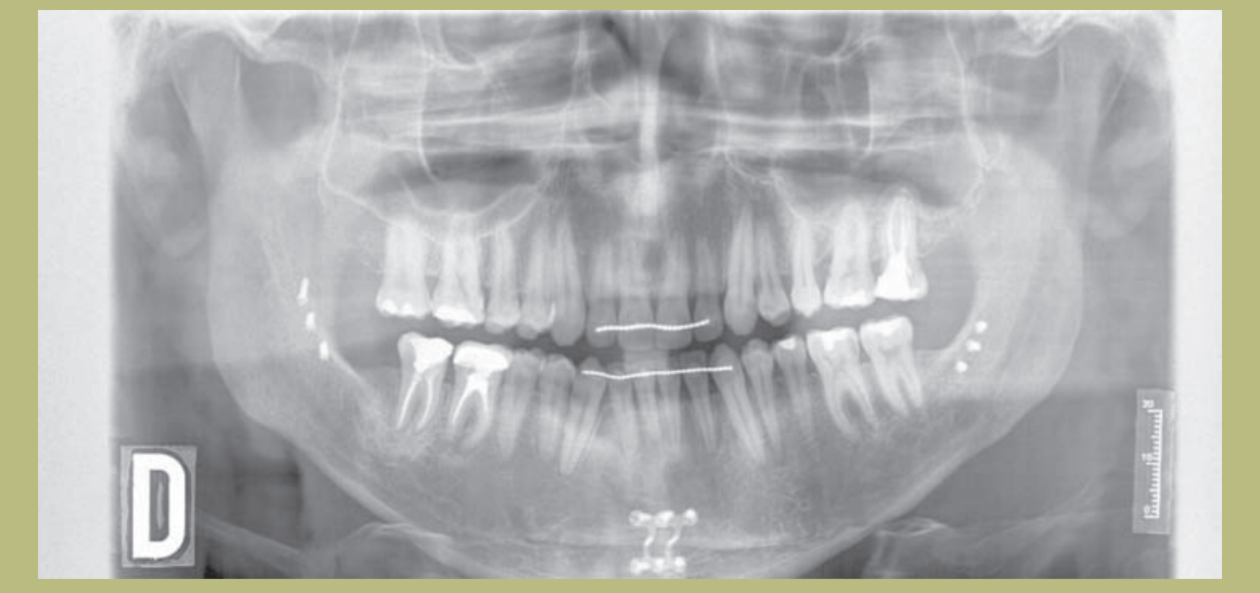
Радиологический анализ (рисунки 9–11)
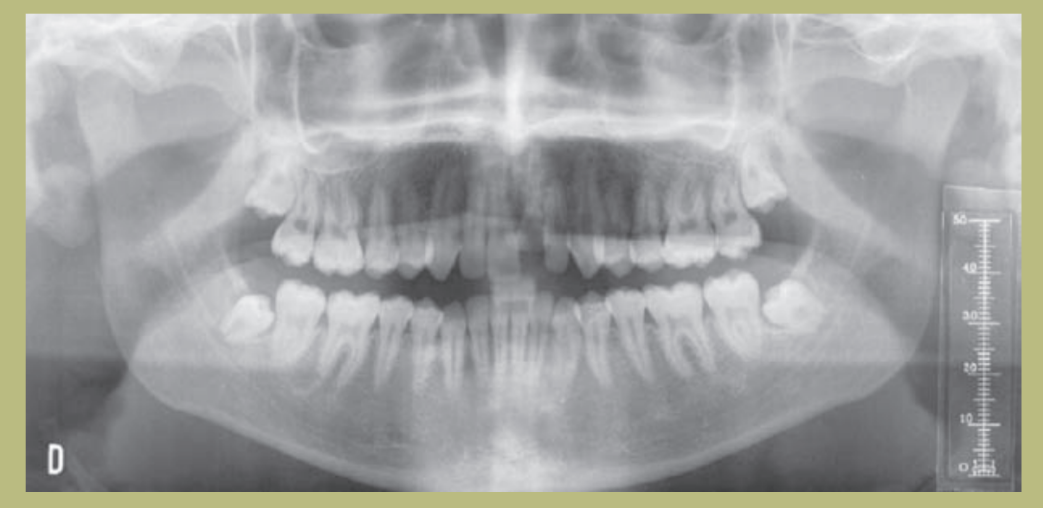
1) Ортопантомография:
- Угловой костный дефект 26.
- Экструзия 17.
2) Цефалометрия:
- Скелетный класс III смешанного происхождения (гипоплазия верхней челюсти и гиперплазия нижней челюсти).
- Верхние резцы правильно расположены на своих костных основаниях, а нижние слегка лингвальные.
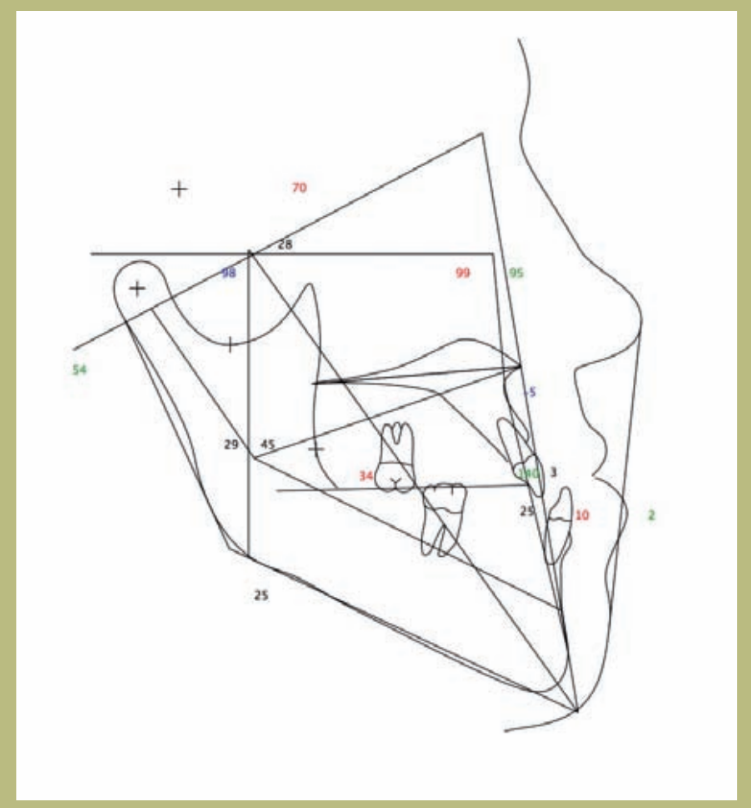
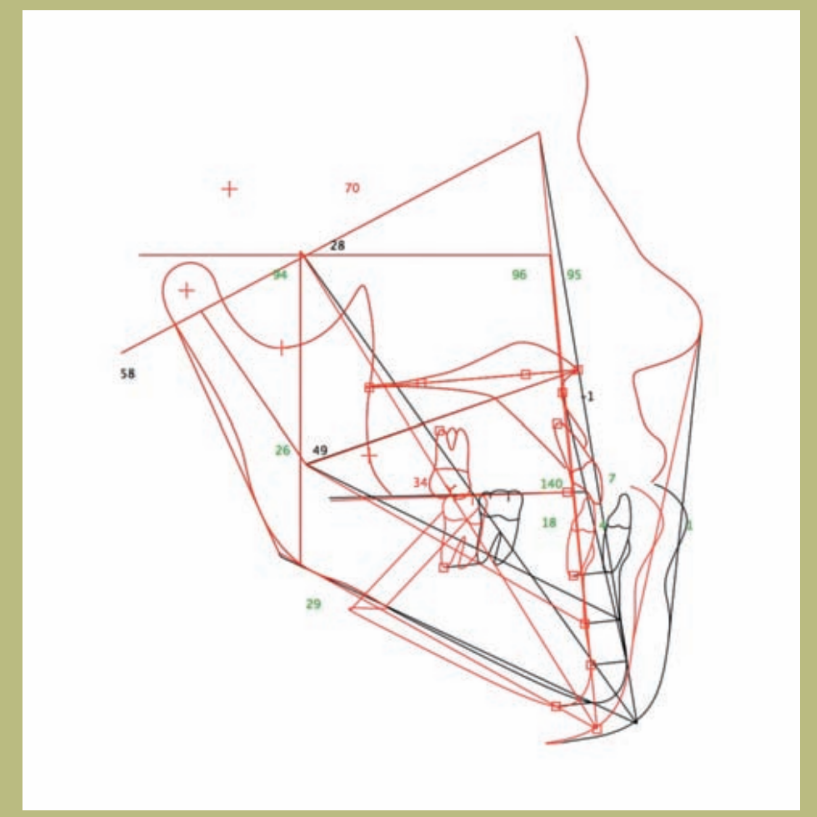
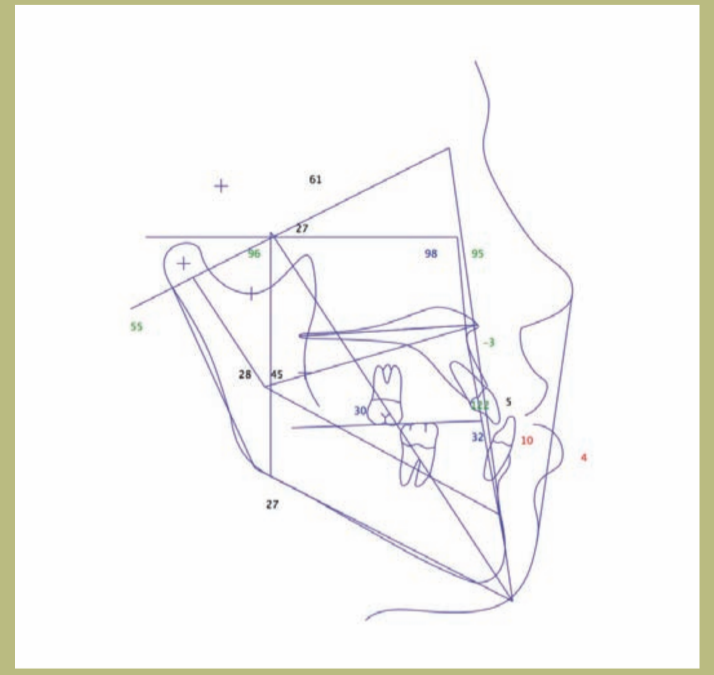
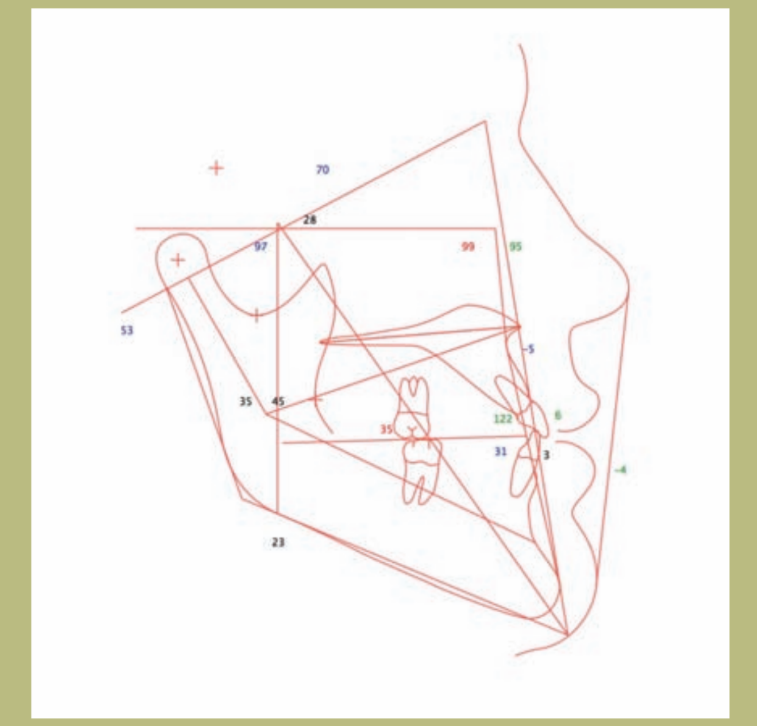
V.T.O. (фигуры 12–14)
1) Если будет выполнен исключительно максимальный сдвиг вперед, возникнет несколько потенциальных проблем. С одной стороны, сдвиг будет очень большим (10 мм), а с другой стороны, это приведет к очень неблагоприятному эффекту на нос и его основание, что приведет к очень открытому носолабиальному углу (более 105 градусов) и расширению алярной базы, которое будет сложно управлять хирургически; кроме того, это уменьшит толщину верхней губы и увеличит видимость верхних резцов. Наконец, это ухудшит малярный дефицит, который можно компенсировать установкой малярных протезов.
2) Если будет выполнен только ретрусия нижней челюсти, произойдет потеря поддержки мягких тканей нижней челюсти с появлением тупого шейно-ментального угла и двойного подбородка.
3) Если будет комбинирована операция по ретрусии нижней челюсти и ментопластика, это позволит не изменить шейно-ментальный угол и избежать появления двойного подбородка, с дополнительным преимуществом улучшения ментолабиального желоба.
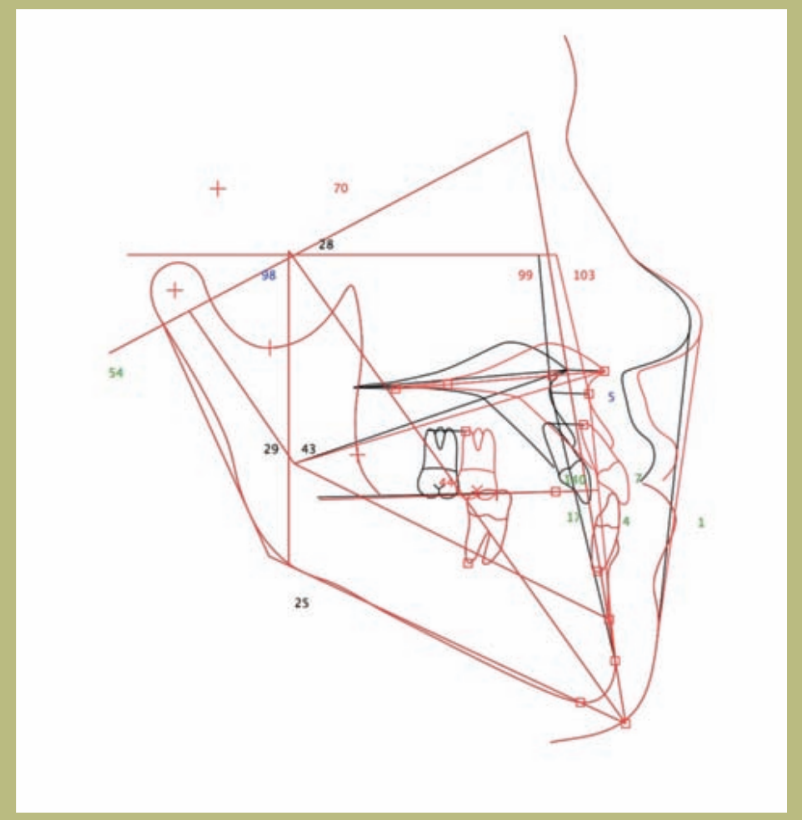
Цели предоперационной ортодонтии (рисунки 15–25)
1. Сохранить ширину дуг, так как наблюдаемое перекрестное прикус связано с различным сагиттальным положением верхней челюсти относительно нижней; однако оно исчезает при размещении моделей в классе I.
2. Устранить дентально-альвеолярные компенсации, правильно расположив резцы над их костными основаниями, то есть увеличив торсию как верхних, так и нижних резцов.
3. Сохранить отклонение средней линии, так как оно связано с скелетной асимметрией, которая будет исправлена во время операции.
В ходе предоперационной ортодонтии была проведена последовательная прогрессия дуг: 016 niti термический, 018 niti термический, 19x25 niti термический и 19x25 стальной.
Некоторые брекеты нижних резцов были повторно цементированы для достижения правильной алинеации. После трех месяцев ношения стальных дуг были проведены полные предоперационные записи с помощью рентгеновских снимков, фотографий и монтажа моделей в артикуляторе. На основе этих записей был выполнен окончательный S.T.O. и были определены окончательные хирургические движения по ретрусии нижней челюсти и ментопластике по вышеупомянутым причинам.
За несколько дней до операции были установлены посты на дугах, чтобы использовать их в качестве опоры для межчелюстных резинок.
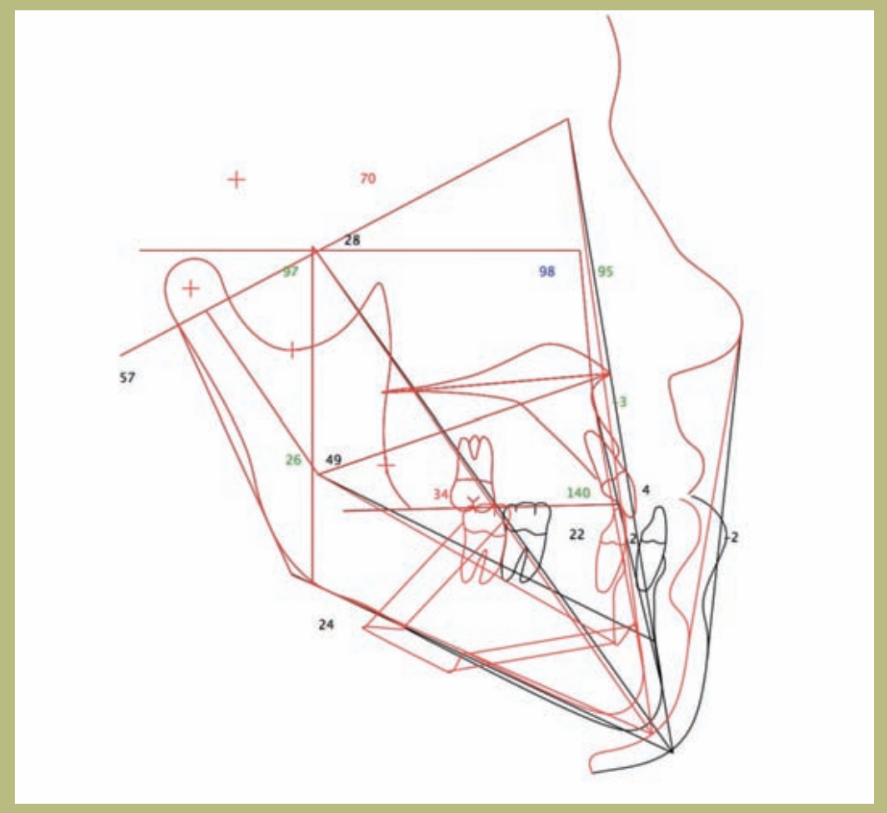
Предоперационное планирование
В ходе предоперационного планирования было проведено эстетическое исследование лица с боковым цефалометрическим анализом и зубными моделями, которые были установлены в артикулятор для планирования деталей операции. Модели были установлены в полусогласованный артикулятор в центральном соотношении за неделю до операции. Было зафиксировано обратное выступление в 7 мм.
Была запланирована операция по ретрогнатии, чтобы получить функциональный и эстетический прикус 9 мм, а также скользящую остеотомию подбородка или гениопластику с продвижением на 7 мм и вертикальным уменьшением на 2 мм.
Решение о ментопластике основано на эстетических критериях, чтобы не потерять поддержку кожного покрова нижней трети лица, не изменять шейно- mandibular угол и, уменьшая высоту и продвигая подбородок, улучшить лабиоментониан угол.
Хирургия
Под общим наркозом была проведена назотрахеальная интубация. Линии разреза в области нижней челюсти и подбородка были инфильтрированы раствором лидокаина 0,25% и солевым раствором с адреналином 1/100.000; остеотомии ветви были выполнены с помощью осциллирующей пилы Osteomed, начиная с горизонтального разреза на ветви и, наконец, с вертикального разреза на теле нижней челюсти.
На протяжении всего времени разрез выполнялся по самой внешней части челюсти, сразу медиально к внешней кортикальной пластине и внешнему наклонному гребню. После завершения остеотомии и анализа целостности сосудисто-нервного пучка, дистальный фрагмент был помещен в предварительно изготовленную акриловую шину, и было проведено межчелюстное обвязывание проволокой. Удалили фрагмент кости с переднего конца проксимального фрагмента или мыщелка, чтобы избежать помех в отводе тела нижней челюсти на 1 см. Остеотомия была зафиксирована с помощью бикортикальных винтов в количестве 3 на внешнем наклонном гребне; затем была проверена пассивная подгонка челюсти, что подтвердило адекватное положение мыщелка.
Позже была выполнена инцизия в преддверии в области симфиза, что позволило обнажить подбородок и оба зубных нерва; после разметки средней линии, подбородок был отрезан осциллирующей пилой, и после завершения остеотомии подбородок свободно продвинулся вперед, и благодаря дизайну остеотомии – наклонной и нижней назад – была потеряна 3 мм высоты, что привело к более гармоничному лабиоментониальному углу.
Гениопластика была жестко зафиксирована с помощью пластин Osteomed® и четырех винтов. Закрытие было выполнено в 2 плана, чтобы избежать птоза подбородка.
Послеоперационная ортодонтия (рисунки 26-36)
С 6-й недели началось установление правильной окклюзии с использованием резинок для закрепления окклюзии и борьбы с рецидивом.
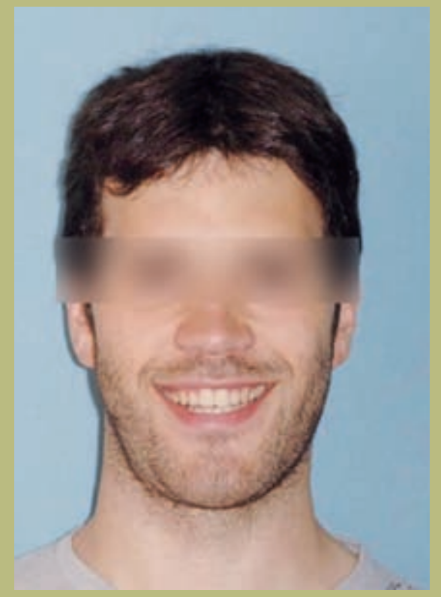
Обсуждение (рисунки 37–42)
Хирургическая коррекция прогнатизма традиционно заключалась в заднем перемещении тела нижней челюсти с помощью остеотомий ветви. Этот подход основан на цефалометрических исследованиях и дал предсказуемые и благоприятные результаты в области окклюзии и функциональности. Часто этот подход к малоклюзии и скелетной дисгармонии решался за счет эстетики лица, что приводило к потере проекции лицевого скелета и потере поддержки мягких тканей лица. Потеря поддержки и объемов скелета приводит к увеличению рыхлости, углублению морщин, тенденции к более тупому шейно-нижнечелюстному углу и увеличению второго подбородка.
Максиллярный аванс устанавливает нормальную окклюзию, производя скелетное расширение и расширяя оболочку. Однако в данном случае, и в противоречии с преобладающей в настоящее время философией лечения, было решено провести только хирургическую операцию на нижней челюсти, основываясь на следующем анализе лица:
- Очень открытый носолабиальный угол.
- Недостаточная носовая спинка для антропометрических характеристик этого случая.
- Чувство прогнатизма с чрезмерной передней дивергенцией и большим видом mandibular тела.
- Макрогения или чрезмерно длинный вертикально подбородок. В этом случае любой тип продвижения верхней челюсти привел бы к чрезмерной проекции носового основания – еще больше увеличивая носолабиальный угол – и проекции кончика, создавая вид седловидного носа, который потребовал бы сложной последующей носовой хирургии.
Пациенту предложили увеличение скул и верхней челюсти с помощью протезов, от чего он отказался. Хирургия заднего смещения нижней челюсти на 9 мм предполагает две потенциальные осложнения:
- Рецидив.
- Потеря поддержки мягких тканей нижней трети лица и ухудшение шейно- mandibular угла.
Потеря поддержки кожного покрова была решена с помощью ментопластики продвижения и вертикального уменьшения, которая перераспределила мягкие ткани, улучшила лабиоментонный угол и не привела к изменению шейно- mandibular угла с увеличением второго подбородка. Хирургия заднего смещения нижней челюсти, вместе с опусканием верхней челюсти и поперечным расширением верхней челюсти, являются наиболее нестабильными, непредсказуемыми и рецидивирующими движениями в ортогнатической хирургии.
В общих случаях рецидив нижней челюсти предсказуем, если скелетная стабилизация обеспечивается пластинами и/или винтами во всех остеотомиях с или без фиксации предварительно изготовленной шины, которая соединяется проволокой с брекетами неподвижной верхней челюсти, если величина меньше 7 мм. В этих случаях, если после операции наблюдается ранняя малоклюзия, это связано с технической ошибкой во время операции.
На более позднюю рецидив влияют ортодонтические факторы, такие как отсутствие устранения зубных компенсаций; или в управлении поперечными несоответствиями, или хирургические факторы, такие как неадекватное внутрипроцессуальное позиционирование мыщелка, ротация и потеря контроля над проксимальным фрагментом ветви после его фиксации к дистальному в желаемой окклюзии, недостаточная мобилизация фрагментов, ротация мыщелка наружу из гленоидной ямки или недостаточная фиксация остеотомий; и, в многих случаях, особенно у мужчин, недиагностированные гиперплазии мыщелков или пациенты, которые не завершили рост.
В нашем пациенте было уделено особое внимание получению пассивной фиксации с мыщелками на месте в гленоидной ямке, без скручиваний, и чтобы при удалении 1 см костного фрагмента не было помех в положении обеих остеотомий. Центральное соотношение проверялось многократно в операционной, и были установлены мягкие эластики класса
III. Наш опыт в классе III с бикортикальными винтами является крайне удовлетворительным, обеспечивая высокий уровень стабильности при минимуме винтов в челюсти.
Сезар Колменеро Руис, Фе Серрано Мадригаль, Хавьер Прието Серрано
Библиография
- Розен ХМ. Увеличение верхней челюсти при мандибулярном прогнатизме: показания и обоснование. Plast Reconstr Surg 87: 823-831, 1991.
- Эпкер Б, Фиш И. Хирургическая-ортодонтическая коррекция открытого прикуса класса III. Am J Orthod Dentofacial Orthop 73: 601-617, 1978.
- Кобаяши Т, Хошима Т. Жевательная функция у пациентов с мандибулярным прогнатизмом до и после ортогнатической хирургии. J Oral Maxillofac Surg 51: 997-1004, 1993.
- Профит Вр, Филлипс С, Дэнн С. Стабильность после хирургической ортодонтической коррекции скелетного класса III. Int. J Adult Orthod Orthognath Surg 6: 7-14, 1991.
- Обвегезер ХЛ. Аномалии роста нижней челюсти. Springer-Vierlag: 332-335, 2000.
- Шпессль Б. Сагиттальная остеотомия для коррекции мандибулярного прогнатизма. Scand J Plast Reconstr Surg Hand Surg 9: 496-502, 1982.
- Розен ХМ. Эстетические рекомендации и уточнения в гениопластике: роль лабиоментального золота. Plast Reconstr Surg 88: 5, 14, 1991.
- Уолф СА. Укорочение и удлинение подбородка. J Craneomaxillofac Surg 15: 223-228, 1987

