Regeneración ósea horizontal en la región frontomaxilar con membrana reabsorbible: enfoque periodontal, prostodóncico y quirúrgico
Resumen
- La regeneración ósea guiada se considera en la actualidad una terapia de gran importancia en implantología para promover la regeneración del hueso en los defectos óseos maxilares; la finalidad es crear un lecho adecuado para el posicionamiento de implantes. La regeneración ósea guiada horizontal se basa en el uso de membranas reabsorbibles en combinación con biomateriales de relleno, como hueso autólogo, homólogo o heterólogo, así como materiales aloplásticos con funciones de barrera mecánica, tendientes a excluir de la zona de reparación las células epiteliales y conjuntivas y favorecer la colonización por las células osteoprogenitoras.
- El tratamiento combinado de técnicas quirúrgicas periodontales con técnicas implantológicas, como injertos o determinados colgajos, determina el éxito de las rehabilitaciones implantológicas
Usted tiene la oportunidad de aprender de protocolos de implantación y prótesis en el curso "Escuela de implantación: todas las etapas. Nivel básico y medio" de Giammarco Perrone.
Introducción
Después de una extracción dental tienen lugar varios fenómenos fisiológicos que afectan al hueso alveolar que rodea la zona de la extracción. Es frecuente encontrar tras la extracción una escasa disponibilidad ósea, lo que puede dificultar la colocación de los implantes dentales 1. Un requisito clave para unos resultados estéticos y predecibles en el tiempo es un volumen óseo adecuado tridimensional, incluida una pared ósea vestibular de suficiente grosor y altura 2,3. Los estudios histológicos en humanos 4,5 y en animales 6 muestran la existencia de tres fases en la remodelación ósea: una fase inflamatoria, una fase proliferativa y una fase de remodelación ósea, en las que se pasa por la formación de un coágulo, la maduración del hueso esponjoso y lamelar y la remodelación completa, que puede durar hasta 6 meses 7. Por lo tanto, es extremadamente importante comprender la alteración del alvéolo para el éxito de la intervención implantológica y los tiempos del tratamiento. Tan et al. revisaron los cambios en la cresta alveolar en humanos hasta 12 meses después de la extracción del diente 8. Esta revisión sistemática demostró que la reducción horizontal (3,79 mm) fue mayor que la reducción vertical (1,24 mm en vestibular, 0,84 mm en mesial y 0,8 mm en sitios distales) a los 6 meses. El porcentaje de reabsorción ósea horizontal fue del 29 % al 63 %, y el porcentaje vertical fue del 11 % al 22 % a los 6 meses. Estos estudios demostraron rápidas reducciones de volumen en los primeros 3-6 meses, seguidas de una gradual reabsorción ósea.
Cuando nos encontramos en una situación de déficit óseo para la colocación de implantes, la regeneración ósea guiada (ROG) es el mejor método documentado para aumentar el hueso en los defectos alveolares localizados 9.
La idea principal de la regeneración ósea guiada es el uso de membranas para aislar de las células epiteliales, que presentan un alto recambio, y favorecer con el uso de biomateriales la migración de las células deseadas (particularmente, los osteoblastos) hacia el espacio de la herida10. La utilización de hueso autólogo se considera el gold standard para la reconstrucción de los tejidos duros 11. La combinación a partes iguales de hueso autólogo y xenoinjerto ha mostrado mejores resultados en términos de aumento horizontal y estabilidad a largo plazo12.
Para realizar una rehabilitación de implantes acorde a los parámetros tridimensionales del hueso existen diferentes abordajes, aunque se pueden resumir, a grandes rasgos, en realizar una regeneración antes (6-12 meses) de la cirugía de implantes o durante la colocación de implantes (en el mismo acto). En este caso clínico se muestra una técnica de regeneración ósea guiada horizontal basada en el empleo de hueso particulado y una membrana reabsorbible de colágeno.
Presentación del caso clínico
Se presenta el caso de una mujer de 73 años, categorizada como ASA I en el índice de riesgo prequirúrgico de la Asociación Americana de Anestesistas (ASA), que presentaba una supuración y sondaje aumentado en los dientes 11 y 21. Acudía a la consulta porque notaba dolor en los dientes mencionados y movilidad.
La paciente no era fumadora y mostraba una higiene oral con un índice de placa inferior al 25 % y un índice de sangrado inferior al 10 %13. Se le solicitó la firma de un consentimiento informado.
Diagnóstico y plan de tratamiento
En la exploración intraoral se observó la existencia de un margen gingival violáceo y una profundidad de sondaje de 6 mm en la zona del diente 11 y de 5 mm en el 21 (! 27.1). Se le realizó una tomografía computarizada de haz cónico (CBCT) para estudiar el defecto óseo. En ella se evidenciaba la marcada presencia de un quiste lateral periodontal entre el 11 y el 21.
El objetivo del plan de tratamiento fue el restablecimiento de la función y la estética de los dientes 11 y 21 y restablecer la armonía gingival cerrando el diastema con una prótesis. La planificación incluía el encerado diagnóstico, el estudio con CBCT y la regeneración ósea horizontal del defecto encontrado. Se prestó especial atención al tipo de colgajo que se iba a realizar, el tipo de membrana que se emplearía y la realización de sucesivos injertos gingivales.
Se realizó tratamiento de profilaxis con ultrasonidos las semanas anteriores al tratamiento.
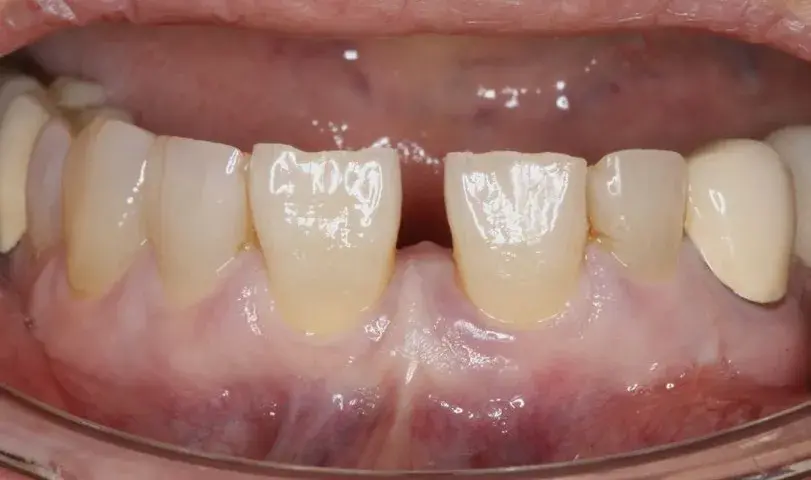 Fig. 27.1. Quiste lateral periodontal entre los dientes 11 y 21.
Fig. 27.1. Quiste lateral periodontal entre los dientes 11 y 21.
Desarrollo de la intervención
La paciente fue tratada utilizando la técnica de regeneración ósea guiada horizontal mediante el uso de una membrana OsteoBiol® Derma de 20 × 30 mm (Tecnoss) y hueso particulado formado a partes iguales por hueso autólogo obtenido de la rama mandibular y xenoinjerto esponjoso bovino (Cerabone®, Botiss).
Después de la aplicación de anestesia infiltrativa con articaína al fondo del vestíbulo, se realizaron las extracciones. Estas se iniciaron con unas cuidadosas incisiones intrasulculares con microbisturí, a continuación se realizó una luxación interproximal, y finalmente, con la mayor delicadeza posible, se extrajeron los dientes con un fórceps de incisivos.
Se realizó un colgajo trapezoidal o de tipo Newman con incisiones verticales distales a los caninos 13 y 23, incidiendo en la zona de la papila con forma de palo de hockey (Fig. 27.2). Se despegó el colgajo y se legró el tejido de granulación (Fig. 27.3).
A continuación se inició la obtención del hueso autólogo desde la rama con un rascador de hueso de un solo uso, y el tejido obtenido se mezcló al 50 % con xenoinjerto particulado de 0,5-1,0 mm (Cerabone®, Botiss) (Fig. 27.4).
La membrana se fijó en la zona vestibular con dos chinchetas apicales en los extremos, y el biomaterial se empaquetó para favorecer el cierre del contenido injertado con un solo movimiento one piece y dos chinchetas palatales (Fig. 27.5). A continuación se liberó el colgajo para proporcionarle pasividad con un corte único en el periostio (Fig. 27.6).
Se aplicó una sutura 5-0 de poliamida sin tensión alguna y a las dos semanas se pudo constatar el cierre completo por primera intención. Se aplicaron puntos de sutura rompefuerzas internos para reducir la tensión del colgajo14 antes de dar los puntos de colchonero horizontales y los puntos simples que sellaron la herida (Fig. 27.7).
Las radiografías previas y posteriores a la intervención dieron cuenta de la estabilidad y la homogeneidad del injerto (Fig. 27.8).
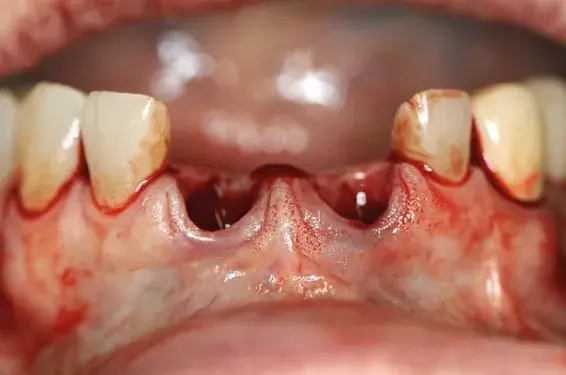 Fig. 27.2. Zona de la papila.
Fig. 27.2. Zona de la papila.
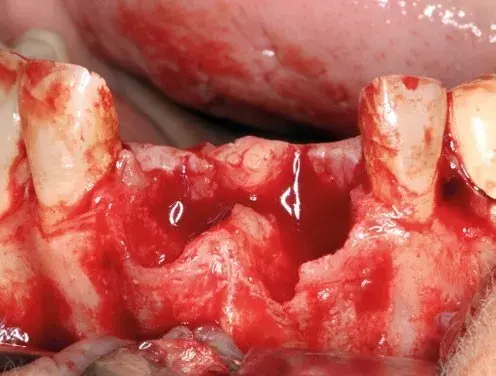 Fig. 27.3. Legrado del tejido de granulación.
Fig. 27.3. Legrado del tejido de granulación.
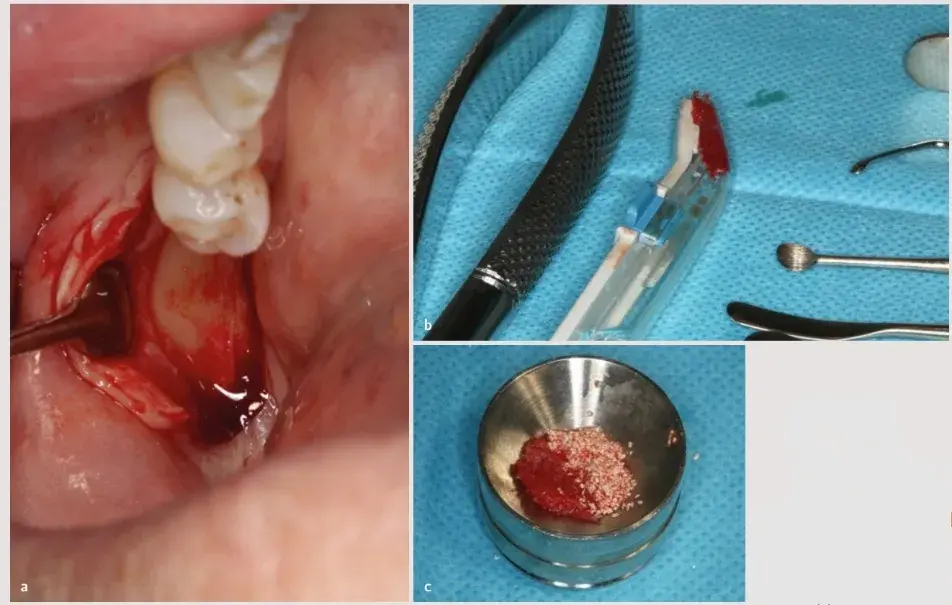 Fig. 27.4. Obtención del hueso autólogo en boca (a) y una vez extraído (b). Mezcla del hueso autóloco con xenoinjerto particulado (c).
Fig. 27.4. Obtención del hueso autólogo en boca (a) y una vez extraído (b). Mezcla del hueso autóloco con xenoinjerto particulado (c).
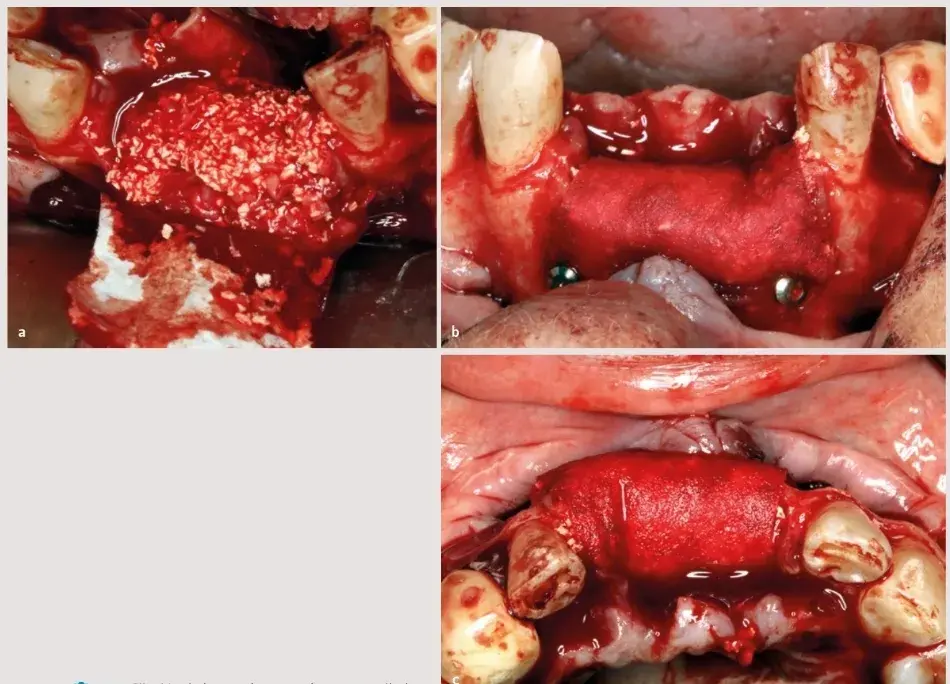 Fig. 27.5. Fijación de la membrana en la zona vestibular.
Fig. 27.5. Fijación de la membrana en la zona vestibular.
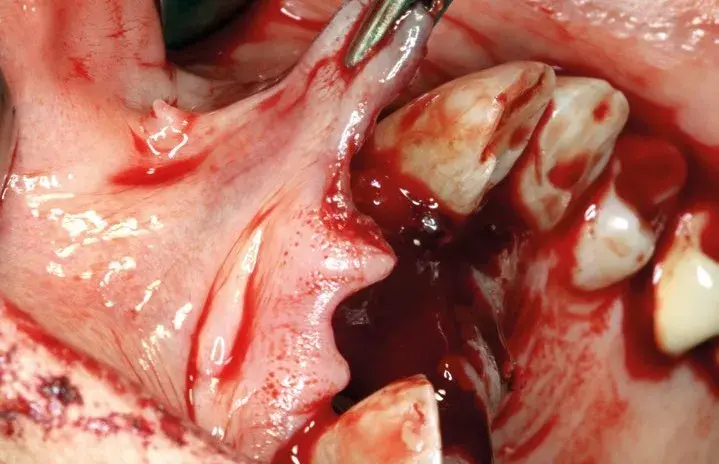 Fig. 27.6. Liberación del colgajo.
Fig. 27.6. Liberación del colgajo.
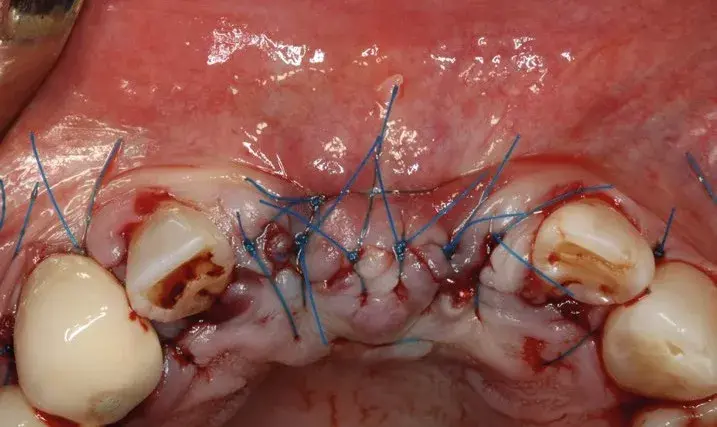 Fig. 27.7. Puntos de colchonero horizontales y puntos simples para sellar la herida.
Fig. 27.7. Puntos de colchonero horizontales y puntos simples para sellar la herida.
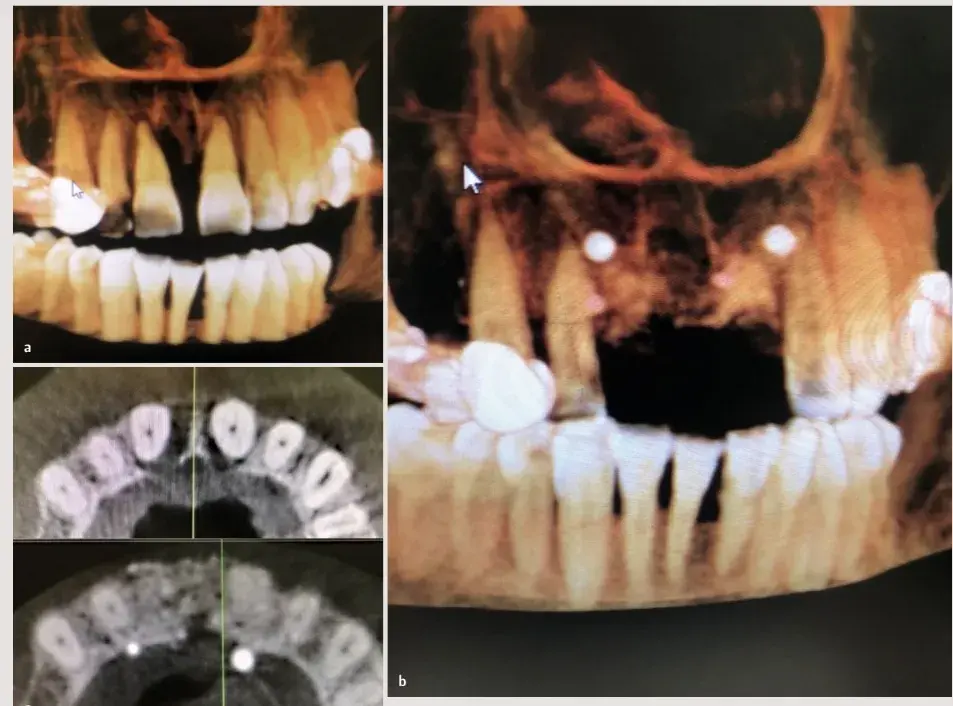 Fig. 27.8. Radiografías que muestran la homogeneidad del injerto.
Fig. 27.8. Radiografías que muestran la homogeneidad del injerto.
Como medidas posoperatorias, se le recetaron a la paciente un antibiótico (amoxicillina 750 mg con 125 mg de ácido clavulánico), un analgésico (ibuprofeno 600 mg) y clorhexidina al 0,12% durante 14 días. Se le indicó que no se tirase del labio y que no se cepillara la zona. La paciente acudió a revisión una semana después; a los 15 días se le retiró la sutura. A los 8 meses de la regeneración ósea guiada los cortes axiales de la CBCT sugerían ya una buena formación ósea (Fig. 27.9). Por otra parte, se observaba un tejido blando sano, pero poco queratinizado y con poco fondo de vestíbulo (Fig. 27.10).
En este momento se llevó a cabo la colocación de dos implantes de 3,6 mm × 12 mm (Vega®+, Klockner) siguiendo las pautas estándar de los implantes bifásicos (Fig. 27.11, 27.12). A los 3 meses se verificó la integración y se realizó la segunda fase con un injerto libre de encía para aumentar el grosor del tejido blando y el fondo de vestíbulo (Fig. 27.13). Posteriormente, se derivó a la paciente al departamento de prostodoncia para que comenzara la rehabilitación tras un periodo de cicatrización de 3 semanas.
Se realizó un registro digital de la situación de la paciente mediante el escáner intraoral Medit i500 (Medit), siguiendo el procedimiento recomendado por el fabricante. Se escanearon los maxilares y a continuación se llevó a cabo el registro digital de la oclusión (Fig. 27.14).
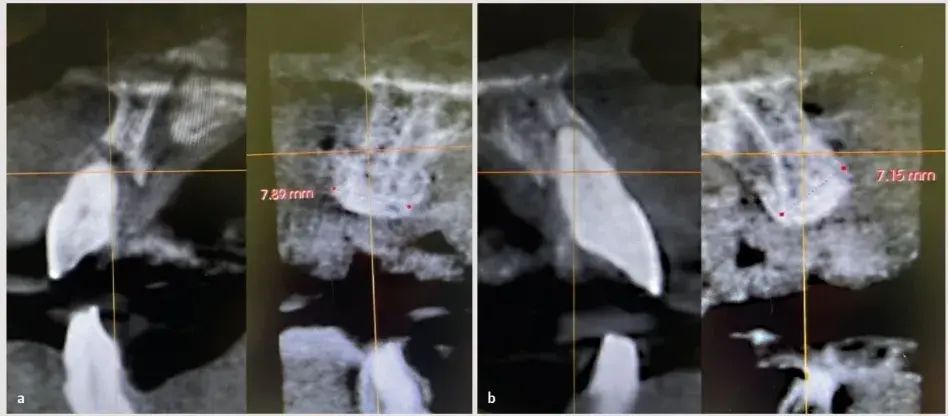 Fig. 27.9. CBCT a los 8 meses de la regeneración ósea guiada, que sugiere una buena formación ósea.
Fig. 27.9. CBCT a los 8 meses de la regeneración ósea guiada, que sugiere una buena formación ósea.
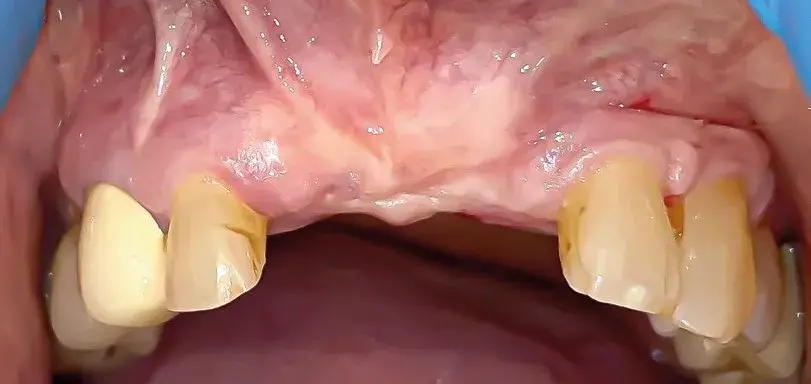 Fig. 27.10. Tejido blando sano, pero poco queratinizado y con poco fondo de vestíbulo.
Fig. 27.10. Tejido blando sano, pero poco queratinizado y con poco fondo de vestíbulo.
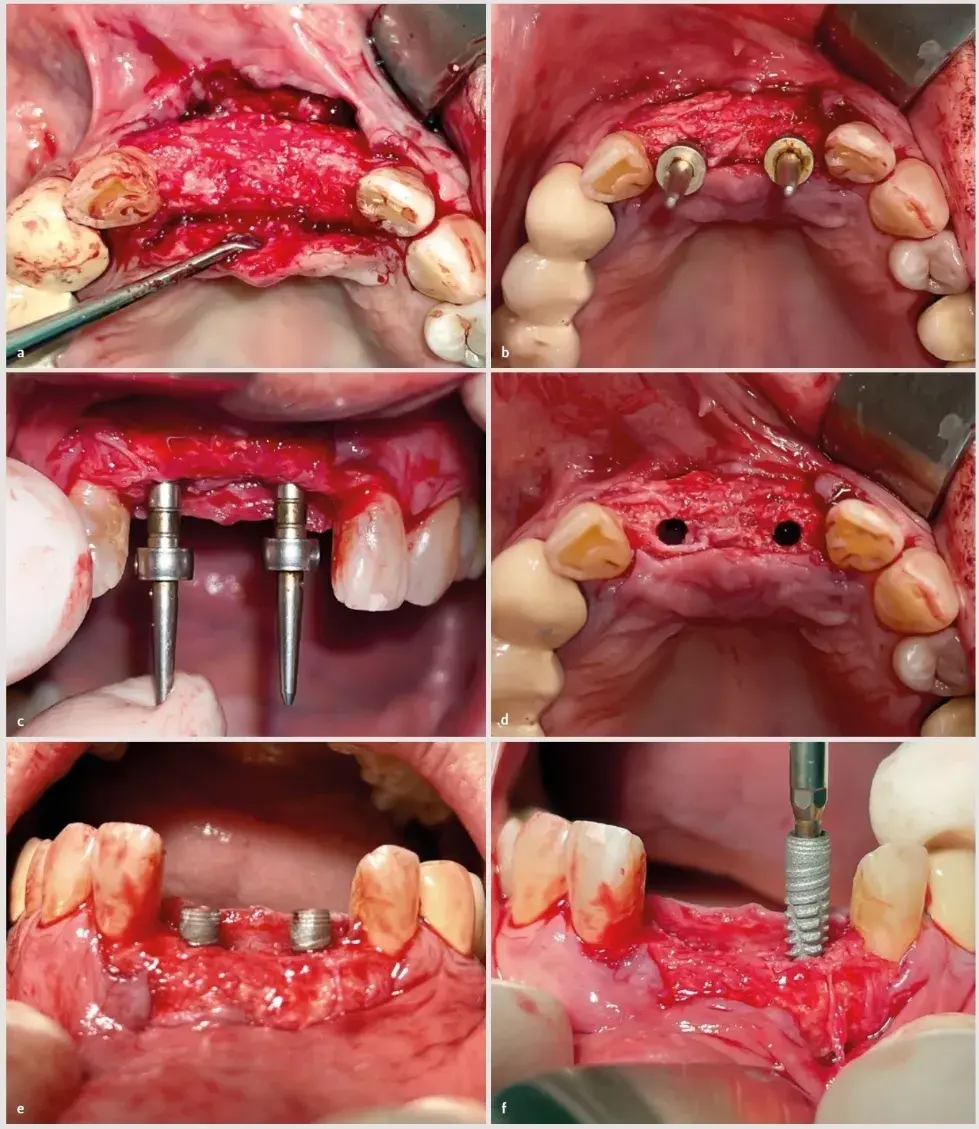 Fig. 27.11. Colocación de los implantes.
Fig. 27.11. Colocación de los implantes.
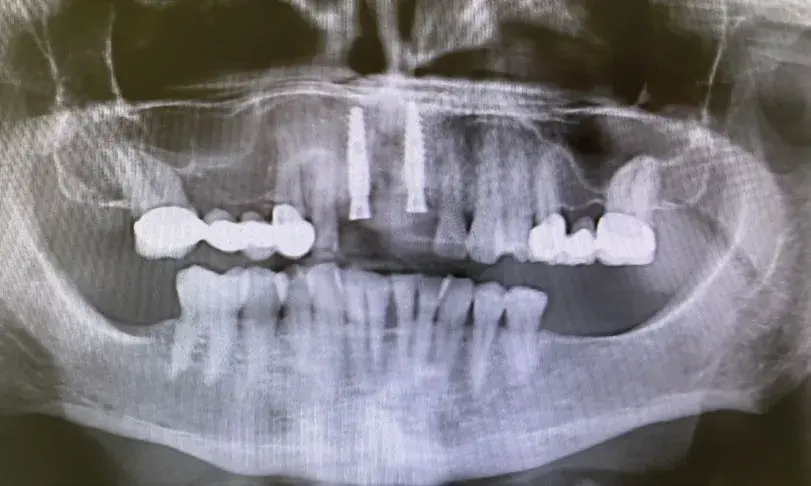 Fig. 27.12. Radiografía una vez colocados los implantes.
Fig. 27.12. Radiografía una vez colocados los implantes.
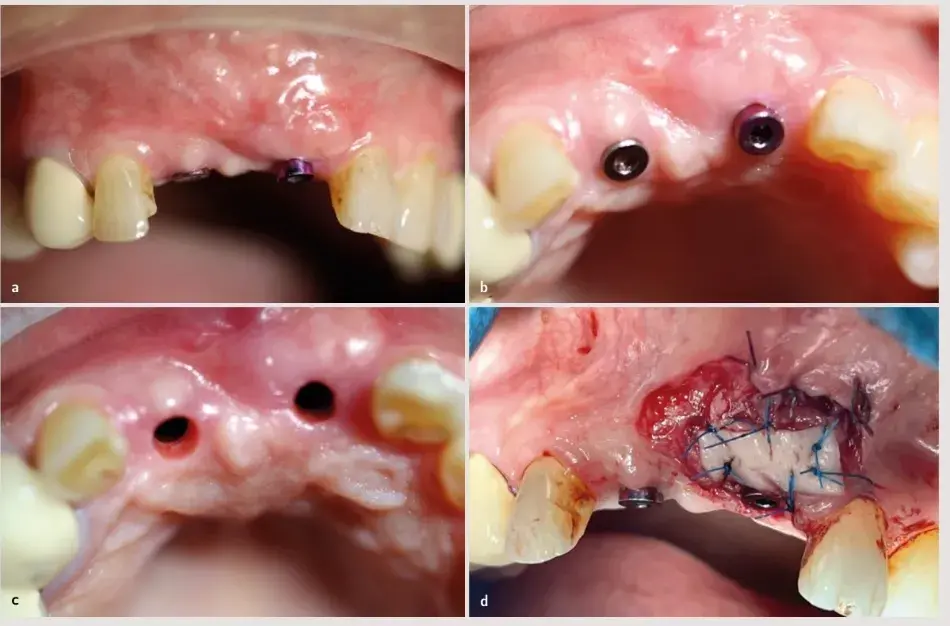 Fig. 27.13. Injerto libre de encía para aumentar el grosor del tejido blando y el fondo de vestíbulo.
Fig. 27.13. Injerto libre de encía para aumentar el grosor del tejido blando y el fondo de vestíbulo.
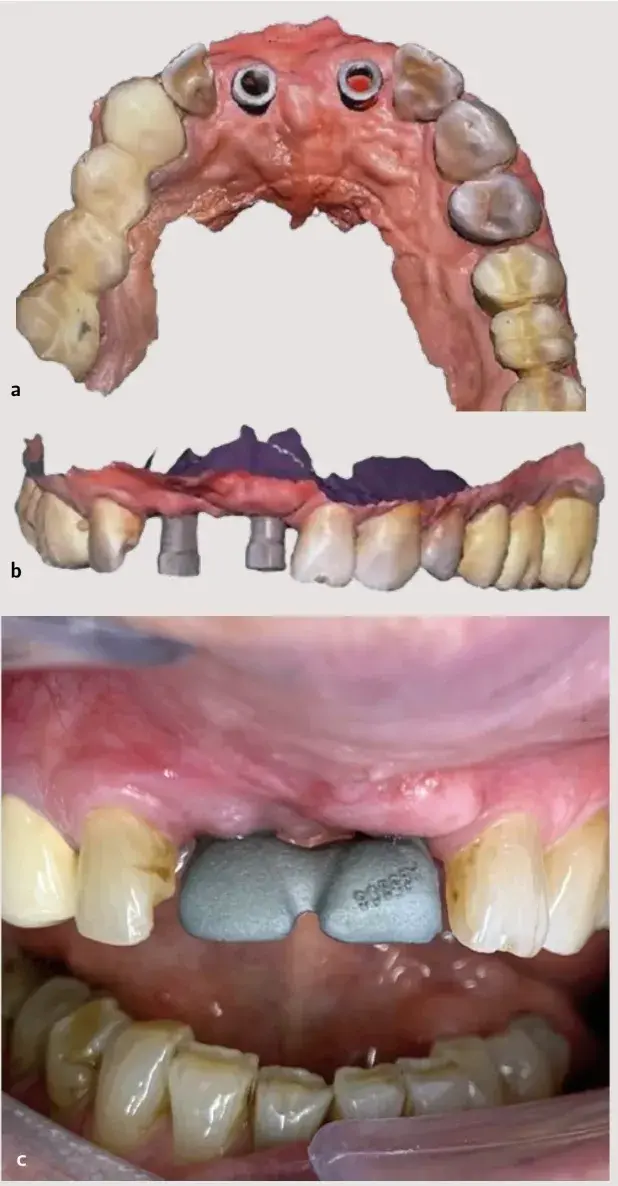 Fig. 27.14. Registro digital.
Fig. 27.14. Registro digital.
En último lugar, se realizó el escaneado de los implantes con scanbodies de metal tratado15 y originales (Archimedes®). Una vez comprobada la pasividad de la estructura sobre los implantes, tanto por medios radiográficos como con la prueba de atornillado (test de Sheffield) 16, se solicitó al laboratorio la finalización de la prótesis mediante un recubrimiento de disilicato de litio, haciendo hincapié en los perfiles de emergencia de la rehabilitación17,18. Se finalizó el caso colocando la prótesis con tornillos protésicos originales Vega®+ de 3,6 mm (Klockner) a 30 Ncm de torque por medio de una llave dinamométrica controlada (Fig 27.15). Se realizó una radiografía periapical para comprobar el correcto posicionamiento y, por lo tanto, la pasividad de la restauración. Previo al alta de la paciente, se comprobó la oclusión en máxima intercuspidación y durante los movimientos protusivos con papel de articular de 40 µm.
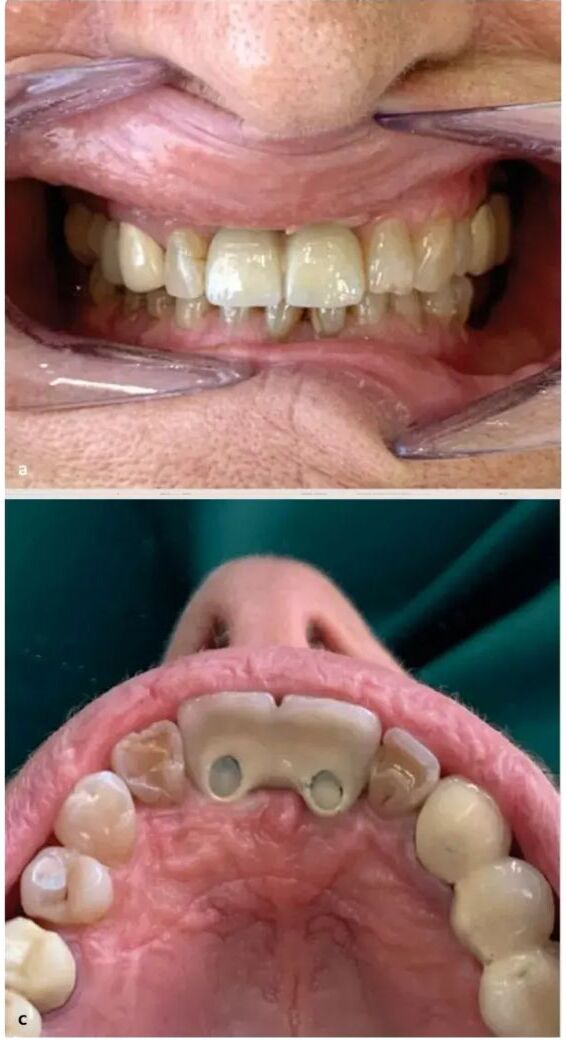
Fig 27.15. Colocación de las prótesis definitivas.
Discusión
Los resultados del presente caso clínico concuerdan con los encontrados en la literatura, que presentan la utilización de membranas reabsorbibles como un abordaje terapéutico exitoso en procedimientos de regeneración horizontal 19.
Los xenoinjertos de origen bovino se caracterizan por presentar propiedades osteoconductivas 20, sin inducir reacciones adversas sobre el lecho receptor y con una elevada tasa de éxito. Estudios con injertos intraorales en bloque 21 han reportado una alta tasa de supervivencia de los implantes; sin embargo, están asociados a una variada morbilidad dependiendo del sitio de donación. Los injertos de bloques óseos intraorales de rama ofrecen muchas ventajas al mantener la densidad ósea y presentar una mínima reabsorción 22,23. No obstante, puede estar limitado su uso si el grosor de la rama es menos de 1 cm, o cuando el paciente tiene limitaciones de apertura o algún trastorno temporomandibular, además de estar contraindicado para defectos óseos grandes, como era nuestro caso.
La regeneración ósea guiada para el aumento horizontal se ha documentado con altos porcentajes de éxito y bajas complicaciones cuando se usa con hueso autólogo más membranas de barrera 24,25.
En una revisión sistemática realizada por Kuchler U y cols. 2014 se concluyó que cuando se realizaron aumentos horizontales de reborde en la zona anterior con colocación simultánea o diferida de implantes se obtuvo un éxito total de supervivencia en un seguimiento a 4 años 27. El éxito de la colocación de un implante depende directamente de un adecuado volumen óseo. El aumento del reborde alveolar se realiza tradicionalmente utilizando injerto de hueso autógeno; sin embargo, se causa una considerable morbilidad al paciente al recurrir a otras zonas anatómicas para la obtención de hueso 27.
Conclusiones
Con las limitaciones propias de un caso clínico, hemos mostrado que con el uso de barreras reabsorbibles se logró con éxito una regeneración ósea guiada, por lo que fue posible colocar implantes en la zona tratada y la rehabilitación resultó favorable. Además, se realizó un aumento del tejido queratinizado con un injerto libre, que, como se destaca en la literatura, favorece un mejor control de placa posterior y una mayor supervivencia de los implantes.
Aún más información sobre implantes usted puede encontrar en nuestro sitio web.
Autores:
G. Perrone, J. Medina Moya
Bibliografía
- Sculean A, Stavropoulos A, Bosshardt DD. Self-regenerative capacity of intraoral bone defects. J Clin Periodontol. 2019;23:34-36.
- Buser D, Martin W, Belser UC. Optimizing esthetics for implant restorations in the anterior maxilla: anatomic and surgical considerations. Int J Oral Maxillofac Implants.2004;19 Suppl:43-61. PMID: 15635945.
- Grunder U, Gracis S, Capelli M. Influence of the 3-D bone-to-implant relationship on esthetics. Int J Periodontics Restorative Dent. 2005 Apr;25(2):113-119.
- Trombelli L, Farina R, Marzola A, Bozzi L, Liljenberg B, Lindhe J. Modeling and remodeling of human extraction sockets. J Clin Periodontol. 2008 Jul;35(7):630-9. Epub 2008 May 21. PMID: 18498382.
- Barone A, Aldini NN, Fini M, Giardino R, Calvo Guirado JL, Covani U. Xenograft versus extraction alone for ridge preservation after tooth removal: a clinical and histomorphometric study. J Periodontol. 2008 Aug;79(8):1370-7.PMID: 18672985.
- Araújo MG, Lindhe J. Ridge alterations following tooth extraction with and without flap elevation: an experimental study in the dog. Clin Oral Implants Res. 2009 Jun;20(6):545-9. PMID: 19515033.
- Cardaropoli G, Araújo M, Lindhe J. Dynamics of bone tissue formation in tooth extraction sites. An experimental study in dogs. J Clin Periodontol. 2003 Sep;30(9):809-818.
- Tan WL, Wong TL, Wong MC, Lang NP. A systematic review of post-extractional alveolar hard and soft tissue dimensional changes in humans. Clin Oral Implants Res. 2012 Feb;23 Suppl 5:1-21.
- Sanz-Sánchez I, Ortiz-Vigón A, Sanz-Martín I, Figuero E, Sanz M. Effectiveness of Lateral Bone Augmentation on the Alveolar Crest Dimension: A Systematic Review and Meta-analysis. J Dent Res. 2015 Sep;94(9 Suppl):128S-142S.
- Hämmerle CH, Jung RE, Yaman D, Lang NP. Ridge augmentation by applying bioresorbable membranes and deproteinized bovine bone mineral: A report of twelve consecutive cases. Clin Oral Impl Res. 2008;19:19-25.
- Cordaro L, Amadé DS, Cordaro M. Clinical results of alveolar ridge augmentation with mandibular block bone grafts in partially edentulous patients prior to implant placement. Clin Oral Implants Res. 2002 Feb;13(1):103-11.
- Esposito M, Grusovin M, Felice P, Karatzopoulos G, Worthington H, Coulthard P. Interventions for replacing missing teeth: Horizontal and vertical bone augmentation techniques for dental implant treatment. Cochrane Database Syst Rev. 2009;4:CD003607.
- Mayhew D, Mendonca V, Murthy BVS. A review of ASA physical status - historical perspectives and modern developments. Anaesthesia. 2019 Mar;74(3):373-379. Epub 2019 Jan 15. PMID: 30648259.
- De Stavola L, Tunkel J. The role played by a suspended external-internal suture in reducing marginal flap tension after bone reconstruction: a clinical prospective cohort study in the maxilla. Int J Oral Maxillofac Implants. 2014 Jul-Aug;29(4):921-6. PMID: 25032773.
- Revilla-León M, Fogarty R, Barrington JJ, Zandinejad A, Özcan M. Influence of Scan Body Design and Digital Implant Analogs on Implant Replica Position in Additively Manufactured Casts. J Prosthet Dent. 2020;124(2):202-210.
- Figueras-Alvarez O, Cantó-Navés O, Real-Voltas F, Roig M. Protocol for the Clinical Assessment of Passive Fit for Multiple Implant-supported Prostheses: A Dental Technique. J Prosthet Dent. 2020 Nov 2;S0022-3913(20)30488-1.
- Su H, Gonzalez-Martin O, Weisgold A, Lee E. Considerations of Implant Abutment and Crown Contour: Critical Contour and Subcritical Contour. Int J Periodont Restorative Dent. 2010;30(4):335-343.
- Hentenaar D, De Waal Y, Van Winkelhoff AJ, Raghoebar G, Meijer H. Influence of Cervical Crown Contour on Marginal Bone Loss around Platform-switched Bone-level Implants. Clin Oral Implants Res. 2019;30.S19 (2019): 359. Web.
- Buser D, Ingimarsson S, Dula K, Lussi A, Hirt HP, Belser UC. Long-term stability of osseointegrated implants in augmented bone: A 5-year prospective study in partially edentulous patients. Int J Periodontics Restorative Dent. 2002;22:109-117.
- Oryan A, Alidadi S, Moshiri A, Maffulli N. Bone regenerative medicine: classic options, novel strategies, and future directions. J Orthop Surg Res. 2014;9(1):18. Published 2014 Mar 17.
- Aghaloo T, Moy P. Which hard tissue augmentation techniques are the most successful in furnishing bony support for implant placement? Int J Oral Maxillofac Implants. 2007;22:49-70.
- Jensen J, Sindet-Pedersen S. Autogenous mandibular bone grafts and osseointegrated implants for reconstruction of the severely atrophied maxilla: a preliminary report. J Oral Maxillofac Surg. 1991;49:1277-1287.
- Misch C. Comparison of intraoral donor sites for onlay grafting prior to implant placement. Int J Oral Maxillofac Implants. 1997;12(6):767-776.
- Buser D, Bragger U, Lang N, Nyman S. Regeneration and enlargement of jaw bone using guided tissue regeneration. Clin Oral Implants Res. 1990; 1(1):22-32.
- Jovanovic S, Spiekermann H, Richter E. Bone regeneration around titanium dental implants in dehisced defect sites: A clinical study. Int J Oral Maxillofac Implants. 1992;7(2):233-245.
- Kuchler U, Von Arx T. Horizontal ridge augmentation in conjunction with or prior to implant placement in the anterior maxilla: A systematic review. Int J Oral Maxillofac Implants. 2014;29:14-24.
- Chiapasco M, Abati S, Vogel G. Clinical outcome of autogenous bone blocks or guided bone regeneration with e-PTFE membranes for the reconstruction of narrow edentulous ridges. Clin Oral Implants Res. 1999;10:278-288
