Periodontitis sintomática como manifestación de enfermedades sistémicas.
La periodontitis sintomática es un término colectivo que une a un grupo de enfermedades del tejido periodontal que se caracterizan por trastornos patológicos en los tejidos que rodean el diente y son síntoma de diversas enfermedades generales.
La causa del desarrollo de enfermedades periodontales, según el concepto moderno, incluye condiciones hereditarias y adquiridas, que incluyen todo tipo de enfermedades generales del cuerpo. Gracias a los estudios clínicos y epidemiológicos realizados por diferentes grupos de científicos en diferentes momentos, fue posible demostrar la influencia mutua de la patología sistémica y las enfermedades periodontales.
Más información relevante en el apartado Cursos online, lecciones y webinars sobre Periodoncia .
Hacer un diagnóstico, elaborar un plan de tratamiento y planificar los procedimientos terapéuticos necesarios para las enfermedades periodontales en el contexto de la patología general es imposible sin las habilidades profesionales adecuadas y la cooperación con especialistas.
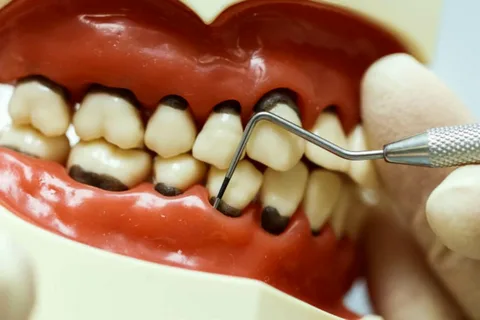
Arroz. 1. Periodontitis generalizada.
Enfermedades sistémicas contra las cuales se desarrolla con mayor frecuencia la periodontitis sintomática:
- desordenes endocrinos,
- patología del sistema cardiovascular,
- enfermedades de los sistemas respiratorio y circulatorio,
- osteoporosis,
- enfermedades genéticamente determinadas.
Periodontitis sintomática en diabetes mellitus.
La prevalencia de diabetes mellitus entre la población no ha hecho más que aumentar con el paso de los años. Esta patología es la tercera causa de muerte en pacientes después del cáncer y las enfermedades cardíacas.
La gravedad de la periodontitis sintomática está determinada en gran medida por el tipo de diabetes mellitus que padece el paciente.
- La diabetes tipo 1, también conocida como diabetes insulinodependiente, se caracteriza por un rápido aumento de los síntomas; con mayor frecuencia se diagnostica a una edad temprana; más de la mitad de los pacientes son niños.
- La diabetes tipo 2, no insulinodependiente, se caracteriza por un lento aumento de los síntomas y se diagnostica por primera vez en pacientes de 45 a 50 años o más.
La gran mayoría de los pacientes con diabetes de cualquier tipo presentan signos de periodontitis sintomática, y si esta enfermedad se acompaña de un factor de riesgo como el tabaquismo, el riesgo de desarrollar periodontitis grave, acompañada de destrucción de los tejidos que rodean el diente, se multiplica por diez. .
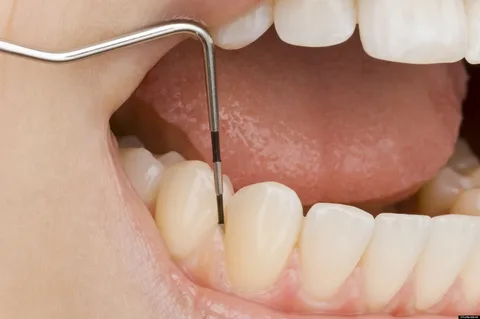
Arroz. 2. Sondeo de bolsas dentogingivales patológicas.
Las manifestaciones más comunes de periodontitis sintomática en la diabetes mellitus son las siguientes:
- edentia,
- enfermedades de la mucosa oral,
- gingivitis,
- periodontitis,
- hiperplasia de las encías,
- tendencia a la formación de abscesos,
- tipo vertical de resorción ósea.
Los mecanismos patogénicos característicos de la periodontitis sintomática en la diabetes mellitus son los siguientes:
- Reducción de la resistencia de los tejidos periodontales a los microorganismos patógenos debido a la alteración del sistema de leucocitos polimorfonucleares.
- Destrucción del colágeno y alteración de sus procesos de renovación.
- Los tejidos periodontales pierden su capacidad de regenerarse como consecuencia de lesiones microvasculares que provocan trastornos metabólicos.
- La composición de la microflora del surco gingival cambia en el contexto de un espesamiento de la saliva, un aumento en la concentración de glucosa en ella, un cambio en el pH hacia un ambiente ácido y una disminución en el contenido de lisozima.
- El riesgo de osteopenia aumenta considerablemente: un aumento de los procesos de resorción ósea en el contexto de altas concentraciones de glucosa, una desaceleración del metabolismo del tejido óseo debido a la degradación del suministro de sangre.
Según los estudios bioquímicos, todos los síntomas y mecanismos patogénicos descritos anteriormente dependen directamente de la concentración de glucosa en la sangre del paciente y de la calidad del control de la glucosa. Si el paciente vigila su salud y controla los niveles de glucosa, el riesgo de periodontitis sintomática y mayores complicaciones se reduce significativamente.
Principios óptimos para la prevención de complicaciones periodontales en la diabetes mellitus:
- control de glucosa en sangre,
- higiene bucal adecuada,
- Visitas preventivas al dentista.
Periodontitis sintomática en el síndrome de Papillon-Lefevre
Este síndrome es una enfermedad hereditaria y se acompaña del desarrollo de periodontitis juvenil generalizada.
Síntomas
- cambios hiperqueratósicos en la piel,
- forma grave de periodontitis,
- cambios neuroendocrinos y metabólicos.
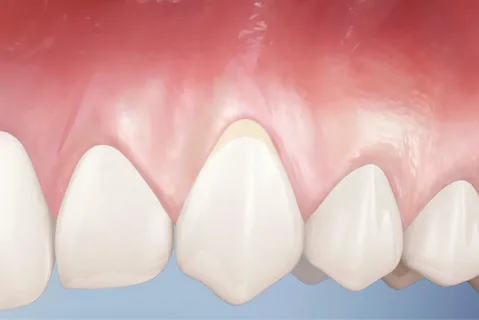
Arroz. 3. Recesión de las encías.
Características generales del desarrollo de la patología.
- Los primeros síntomas de trastornos cutáneos y periodontales se detectan a la edad de 3-4 años.
- En la primera etapa aparecen hiperqueratosis e ictiosis de pies, rodillas, palmas y codos.
- La gingivitis grave se observa inmediatamente después de la erupción de los primeros dientes temporales; rápidamente se vuelven móviles, se forman bolsas periodontales y se nota exudación.
- Las imágenes de rayos X revelan el tipo vertical de destrucción del tejido óseo.
- A los 6 años se caen los dientes temporales. En el contexto de la ausencia de dientes, los fenómenos inflamatorios en los tejidos periodontales desaparecen.
- A medida que comienzan a salir los dientes permanentes, el proceso se repite; a los 15 años, el paciente pierde todos sus dientes.
- Los trastornos distrófico-inflamatorios en los tejidos periodontales cesan solo después de la pérdida final del hueso alveolar, se detiene la progresión de la enfermedad y el hueso de la mandíbula no está sujeto a destrucción.
Periodontitis sintomática en el síndrome de Down
Este síndrome es una enfermedad genética, acompañada de periodontitis juvenil generalizada, retraso del crecimiento y retraso mental.
Los siguientes síntomas son característicos de la cavidad bucal:
- macroglosia,
- microdoncia,
- lengua doblada.
Manifestaciones de periodontitis sintomática.
- bolsillos profundos,
- gingivitis moderada o grave,
- una cantidad significativa de placa dental,
- el proceso es generalizado, con predominio en la zona frontal de la mandíbula inferior,
- recesión de las encías,
- progresión rápida
- Lesiones necróticas frecuentes.
Si el paciente sigue las recomendaciones del médico y comienza oportunamente un tratamiento complejo bien elegido, es posible estabilizar el proceso.
Periodontitis sintomática en el síndrome de inmunodeficiencia adquirida
Más de la mitad de los pacientes infectados por el VIH padecen enfermedades del tejido periodontal relacionadas con la periodontitis sintomática. Es importante señalar que muy a menudo los primeros signos de infección por VIH se observan en la cavidad bucal.
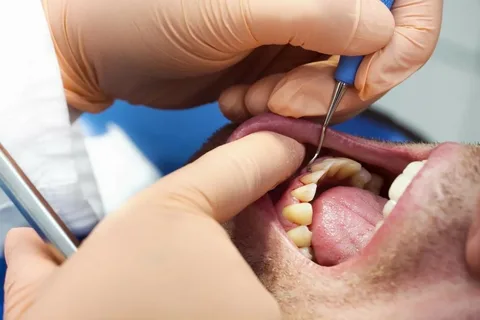
Arroz. 4. Examen de un paciente con signos de periodontitis.
Las manifestaciones más comunes de la infección por VIH en la cavidad bucal:
- leucoplasia peluda,
- Sarcoma de Kaposi,
- candidiasis,
- periodontitis atípica,
- infecciones virales.
La secuencia de daño a los tejidos periodontales:
- gingivitis ulcerosa-necrotizante,
- hiperemia y encías sangrantes,
- periodontitis rápidamente progresiva,
- resorción ósea desigual generalizada,
- Necrosis y secuestro de hueso.
Periodontitis sintomática con osteoporosis.
En la estructura de morbilidad, la osteoporosis ocupa el cuarto lugar después de la oncología, las enfermedades cardíacas y las enfermedades del sistema endocrino. La gran mayoría de los pacientes son mujeres de 50 años o más.
La osteoporosis es un trastorno metabólico del esqueleto, que se acompaña de una disminución de la masa ósea y alteración de la estructura ósea, lo que provoca un aumento de la fragilidad ósea y el riesgo de fracturas.

Arroz. 5. Sangrado de encías.
Factores de riesgo para la osteoporosis
- piso,
- edad,
- falta de hormonas sexuales,
- tomando glucocorticoides durante mucho tiempo y en dosis altas,
- herencia,
- la inactividad física.
Síntomas
- Desarrollo lento.
- Debilidad general.
- Fatigabilidad rápida.
- Dolor doloroso en las articulaciones y a lo largo de la columna vertebral.
- A medida que el calcio se "elimina" de los huesos, aumentan los cambios en el sistema nervioso autónomo.
- Las fracturas por compresión de la columna provocan cambios en la postura: disminución de la altura, cifosis, escoliosis.
La prevención de la osteoporosis implica las siguientes medidas:
- nutrición adecuada, presencia obligatoria en la dieta de alimentos que contengan mucho calcio, fósforo, otros oligoelementos y vitaminas;
- hacer deporte;
- irradiación ultravioleta en pequeñas cantidades durante todo el año para mantener la producción de vitamina D3;
- Reducir el papel de los factores de riesgo.
A menudo, la pérdida de hueso periodontal es la primera manifestación de los trastornos osteoporóticos en el cuerpo humano. Muchos investigadores sugieren que el hueso con signos de osteoporosis es más susceptible a la lisis bajo la influencia de una infección típica de la periodontitis. Esta hipótesis fue confirmada en condiciones de laboratorio al estudiar la osteoporosis en animales. Resultó que la osteoporosis, aunque no es la causa de la reabsorción periodontal, puede agravar la progresión de la destrucción de las estructuras óseas y la lisis del tejido óseo. Los estudios han demostrado que los pacientes que padecen osteoporosis tienen más probabilidades de experimentar formas graves de enfermedad periodontal y pérdida prematura de dientes.
