La estructura del esmalte. Patogénesis de la caries en la etapa puntual.
Traducción automática
El artículo original está escrito en idioma RU (enlace para leerlo) .
Todos los tejidos dentales, incluido el esmalte, son tejidos mineralizados. La estructura del esmalte está representada por millones de cristales microscópicos, que están conectados entre sí mediante una matriz de proteínas y lípidos. Gracias a la proporción única de partículas orgánicas e inorgánicas, los dientes humanos pueden soportar sobrecargas mecánicas a largo plazo.
El esmalte proviene del ectodermo. Su estructura está representada predominantemente por componentes inorgánicos: hidroxiapatita (HAP), agua, carbonato de apatita, inclusiones mínimas de flúor, magnesio, sodio, potasio, así como menos del 1% de partículas orgánicas: lípidos y proteínas.
Obtenga más información sobre las causas de los cambios en el color del esmalte y los métodos de eliminación en el seminario web Métodos cosméticos mínimamente invasivos para el tratamiento de defectos del esmalte .
Cuando finaliza el proceso de amelogénesis, los ameloblastos desaparecen, el esmalte maduro queda completamente desprovisto de células y, por lo tanto, no es capaz de recuperarse en caso de daño. Durante la amelogénesis, el calcio interactúa con los iones fosfato, lo que da como resultado la formación del principal elemento estructural mineral, hidroxiapatita (HAP), y también con iones carbonato para formar carbonato apatita (CAP). La fracción de volumen de este último en la estructura del esmalte es insignificante, no supera el 5%.
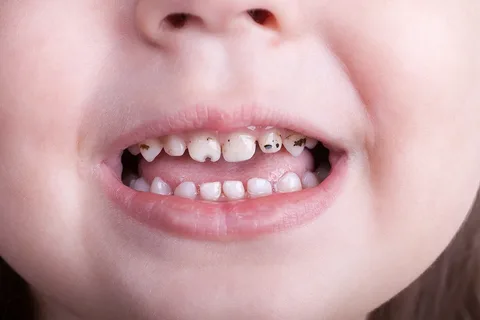
Arroz. 1. Manchas de caries en los dientes de los niños.
Los iones de carbonato tienen una afinidad débil por el calcio e interactúan más fácilmente con otros elementos, lo que da como resultado la aparición de un nuevo compuesto: el carbonato de hidroxilo apatito (CHAP). La estructura del esmalte maduro incluye las tres moléculas: NAR, CAP y CHAP, pero la principal sigue siendo NAR.
La estructura de las moléculas CAP o CHAP es esencialmente la misma que la de HAP, pero la fuerza de los enlaces químicos en estos cristales es mucho más débil. Las áreas del esmalte donde están presentes CAP o CHAP en la estructura se disuelven fácilmente en ácido debido a la alta afinidad química de los iones de carbonato por los iones de hidrógeno.
Cuando los fluoruros participan en el proceso de amelogénesis, los iones fluoruro también pueden incluirse en la estructura del esmalte para formar moléculas de fluorapatita (FAP) o fluorohidroxilapatita (FHAP). El cristal de FAP tiene una mayor estabilidad, una débil afinidad por los iones de hidrógeno, es poco soluble en ácido y tiene una estructura compacta. El esmalte, que contiene muchas moléculas de FAP, se distingue por su densidad y estabilidad estructural.
Microscópicamente, la estructura del esmalte está representada por pequeños prismas, que comienzan en el borde esmalte-dentina y terminan en la superficie del diente. Un prisma de esmalte es una colección de una gran cantidad de cristales NAR hexagonales. Los cristales están representados principalmente por fosfatos de calcio, pero también están presentes algunos otros elementos. Los cristales "no puros" son los primeros en ser destruidos por los productos de desecho de los microorganismos patógenos, ya que son menos estables.
El espacio interprismático del esmalte está lleno de una capa de matriz orgánica formada por agua y un complejo de lípidos y proteínas. La matriz debe su origen a los ameloblastos y es un marco que guía y organiza el crecimiento de los prismas del esmalte durante la mineralización.
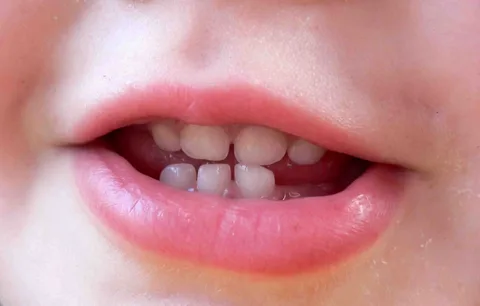
Arroz. 2. Focos de desmineralización del esmalte.
Una vez completada la mineralización, el esmalte dental permanece permeable a pequeños iones y pequeñas moléculas orgánicas, lo que se debe al espesor de la capa de matriz orgánica. Si bien es absolutamente impenetrable para las bacterias y las moléculas de tamaño mediano.
Caries de esmalte en la etapa local.
Se distinguen manchas blancas y pigmentadas. Una característica distintiva de las manchas blancas es su progresión constante. Mientras que una mancha pigmentada es un proceso suspendido.
En la etapa de tinción, la destrucción del esmalte ocurre bajo la superficie, ya que la capa superficial tiene mejor resistencia a los ácidos. La intensidad del proceso de caries aumenta en fuerza hacia la pulpa.
En la etapa de mancha blanca, se distinguen las siguientes zonas mediante microscopía óptica y de polarización:
superficial;
subsuperficie;
central;
intermedio;
interno.
Cada una de estas zonas se caracteriza por daños a los enlaces intercristalinos. Algunos cristales de hidroxiapatita pierden su orientación estricta, típica del esmalte intacto, y adquieren una posición caótica. Estos cambios en los enlaces intercristalinos son visibles principalmente a lo largo de los límites de los prismas del esmalte. A continuación, se expande el espacio entre los prismas. El esmalte maduro tiene un volumen de espacios interprismáticos no superior al 1%. Pero en el centro de la mancha blanca cariada, el volumen de este espacio alcanza el 25%. Esta zona se caracteriza por una mayor permeabilidad.
Arroz. 3. Focos de desmineralización del esmalte.
En el espesor de una mancha de caries, se acostumbra distinguir las siguientes zonas:
el cuerpo de la lesión es la zona que ocupa el área abrumadora de la mancha,
zona oscura,
La zona transparente es un amortiguador entre el foco patológico y el esmalte intacto.
La formación de estas zonas es imposible sin microespacios, cuyo volumen aumenta gradualmente a medida que los tejidos duros se desmineralizan debido al desarrollo del proceso carioso.
Los estudios de laboratorio han demostrado que en el esmalte intacto el volumen del microespacio es del 0,5 al 1% del volumen, en el cuerpo lesionado hasta el 25% del volumen, en la zona oscura aproximadamente el 4% y en la zona transparente. - 2%.
A medida que el área de la mancha blanca se extiende, crece en profundidad. En condiciones de conservación de la capa superficial, con un área de mancha de aproximadamente 3 mm de diámetro, la profundidad del daño tisular alcanza el borde esmalte-dentina.
La desmineralización del subsuelo es típica de una mancha de caries pigmentada de color marrón. Las características distintivas radican en la vaguedad de la zonificación; es difícil incluso microscópicamente determinar dónde termina la lesión y comienza la zona oscura o transparente.
Cuando el área de la lesión mide más de 3 milímetros cuadrados, el esmalte se ve afectado en toda su profundidad y se destruye la unión esmalte-dentina. Microscópicamente, se revela un área de dentina esclerótica en forma de cono, que corresponde al borde dañado del esmalte y la dentina.

Arroz. 4. Sonrisa saludable.
En el caso de una mancha negra de caries, independientemente de su tamaño, la lesión se extiende al esmalte y la dentina, a menudo se observa una pigmentación pronunciada en todo el espesor de la zona afectada. En secciones delgadas, es imposible identificar las áreas afectadas características de una mancha blanca.
Todos los hechos descritos anteriormente prueban el mecanismo de patogénesis del proceso carioso, en la caries inicial del esmalte todo comienza con la microdesmineralización bajo la influencia del ácido, que es producto del metabolismo de los microorganismos de la placa dental.
Durante muchos años de observaciones, se encontró que con la desmineralización focal del esmalte, muy a menudo ocurre una estabilización espontánea de la mancha, que puede permanecer en esta forma durante mucho tiempo. E incluso es posible que la caries se desarrolle a la inversa, la mancha puede desaparecer por completo; esto es posible si los procesos de remineralización prevalecen sobre los de desmineralización.
Desde el momento de la desmineralización inicial, deben pasar al menos 1,5-2 años antes de que se forme una lesión cariosa típica, o más en algunos pacientes. Este período es el momento más favorable para el tratamiento, cuyos principios fundamentales en esta etapa son:
eliminación de placa dental,
limitar los carbohidratos simples,
normalización de la salivación.
Si en esta etapa se perdió el tiempo, no se inició el tratamiento etiológico, esto conducirá al desarrollo de una caries, cuyo tratamiento ya se realizará mediante otros métodos.
Existe evidencia de que el esmalte pigmentado tiene características que lo hacen resistente a la disolución por ácidos. Durante los estudios de laboratorio, en la capa superficial del esmalte en el área de la mancha pigmentada, se descubrió una forma de apatita, cuyos parámetros de la celda unitaria de la red cristalina son cercanos a los de la fluorapatita. Estos resultados permitieron confirmar la hipótesis de que la caries del esmalte en la etapa de mancha pigmentada es un proceso detenido y estabilizado.
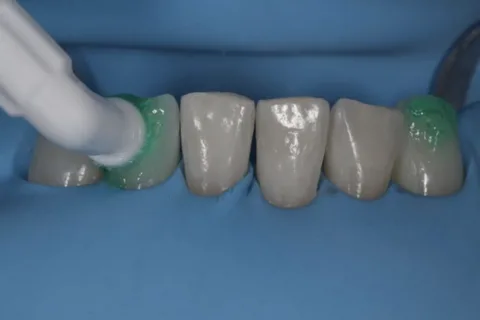
Arroz. 5. Tratamiento de caries inicial mediante tecnología ICON.
Es importante tener en cuenta que la pigmentación pronunciada o una gran área de la mancha, a pesar de la integridad de la capa superficial del esmalte, en la mayoría de los casos se asocia con daño a la unión esmalte-dentina y daño irreversible a la dentina, la formación de una cavidad cariosa visible a simple vista.
Los dentistas practicantes saben que la superficie del esmalte en el área de una mancha blanca de caries permanece lisa. Pero al sondear, puede aparecer aspereza, lo que confirma una violación de la capa superficial. Se forma así una caries en el espesor del esmalte, que antes era caries superficial.
El curso online Tratamiento no invasivo y mínimamente invasivo de la caries dental está dedicado a los conceptos modernos de cariesología.
