Fractura de implante: una revisión narrativa de la literatura
Traducción automática
El artículo original está escrito en idioma EN (enlace para leerlo) .
Resumen
La fractura de implantes es una complicación rara pero posible que conduce al fracaso de los implantes después de la entrega de prótesis. Las propiedades mecánicas juegan un papel clave en el fracaso de los sistemas de implantes dentales. El objetivo de esta revisión narrativa fue evaluar la evidencia existente para identificar los factores de riesgo de etiología para la fractura de implantes. La pregunta enfocada fue evaluar si había algún factor posible que influyera en la fractura de los implantes dentales. Se realizó una búsqueda en la literatura de artículos escritos en inglés, publicados desde 1967 hasta julio de 2021, y que informaran sobre la incidencia de fracturas de implantes en humanos con al menos 15 participantes (y un año de seguimiento) utilizando la base de datos de PubMed, incluyendo términos MeSH y de texto libre y filtros. Los manuscritos seleccionados fueron analizados y discutidos. Los resultados fueron la incidencia de fracaso de implantes debido a una fractura y los factores de riesgo asociados. Un total de 96 artículos fueron seleccionados inicialmente, pero solo ocho artículos fueron incluidos de acuerdo con los criterios de búsqueda (dos revisiones sistemáticas y seis evaluaciones retrospectivas). La incidencia de fracturas de implantes osciló entre el 0.2 y el 2.3%, con un valor medio del 0.52%. Una mala planificación del implante, incluyendo el diseño y diámetro del implante, y la sobrecarga oclusal, fueron las variables más comunes asociadas con la fractura de implantes. La extracción del implante es el único tratamiento posible y, por lo tanto, la prevención, incluyendo la estabilidad de la pérdida ósea marginal, es obligatoria.
Introducción
Desde el descubrimiento de la oseointegración por el prof. Peter-Ingvar Brånemark, la implantología ha experimentado una considerable evolución que permite el tratamiento exitoso del edentulismo parcial y completo. Se podría esperar una alta tasa de supervivencia y éxito de los implantes gracias a la mejora de los tratamientos de superficie, los materiales de implante y prótesis, y la geometría del cuerpo del implante. Sin embargo, aunque el procedimiento de implante se considera seguro, la instalación de implantes dentales es un procedimiento quirúrgico. Como en cualquier procedimiento quirúrgico, pueden estar involucrados algunos riesgos. Incluso si el porcentaje de pacientes que terminan teniendo problemas después de recibir cirugía de implante es pequeño, hay algunos pacientes que experimentaron varias complicaciones importantes, tanto biológicas como mecánicas. Entre estas, las infecciones progresivas, la falta de oseointegración y las fracturas de implantes conducen a fallos de implantes.
La fractura de implante es una causa posible, aunque improbable, de fallo del implante, que ocurre muy raramente. Brånemark y sus colaboradores, hace aproximadamente cuarenta y cinco años, informaron por primera vez del 0.8% de implantes fracturados. Sin embargo, aunque los implantes estaban hechos de titanio grado uno, la mayoría de los casos eran restauraciones de arco completo, que son menos probables de fracturarse. Recientemente, según un par de manuscritos de revisión, se informó que la prevalencia de fractura de implante era de alrededor del 1.0–1.5%.
El uso de implantes de diámetro estándar (de 3.75 mm a menos de 5 mm) y ancho (5.0 mm o más) se recomienda generalmente en el área posterior para asegurar un contacto suficiente entre el hueso y el implante, y al mismo tiempo, permitir una resistencia adecuada a la carga oclusal. Sin embargo, se debe enfatizar que es esencial un mínimo de 1.5 mm entre el implante y el diente adyacente, y 3 mm entre implantes, para soportar las papilas interdentales y lograr una estética adecuada, reduciendo la pérdida ósea crestal. Además, un grosor mínimo de aproximadamente 1.5 a 2.0 mm de hueso debe rodear toda la superficie del implante, incluidos los sitios bucal y palatino/lingual, para reducir el riesgo de fenestración ósea. Para lo último, las crestas delgadas o el espacio limitado son un desafío que requieren técnicas quirúrgicas avanzadas (expansiones de crestas edéntulas, regeneración ósea guiada, etc.). Con el objetivo de reducir el tiempo total de tratamiento, los costos y la morbilidad de los pacientes, se utilizaron implantes de diámetro estrecho o extraestrecho de ≥3.0 mm a ≤3.75 mm, o menos de 3.0 mm, respectivamente. De hecho, cuando la cantidad de hueso horizontal disponible es menor de 5 mm, la colocación de implantes mini (3.5 mm) o de diámetro estándar (4 mm) sin procedimientos de manejo óseo, a menudo puede llevar a la recesión gingival, la resorción ósea y, en casos avanzados, la exposición y/o infección de los implantes, con consecuencias irreversibles para la supervivencia y/o tasa de éxito de los implantes. Por lo tanto, el estándar de oro sigue siendo la regeneración ósea guiada horizontal.
Los implantes de diámetro extraestrecho y estrecho están indicados principalmente en el área anterior para reemplazar incisivos mandibulares o incisivos laterales maxilares. También están indicados en caso de espacio mesio-distal reducido y/o grosor vestibulo-lingual delgado, para permitir la colocación de implantes en situaciones donde no hay suficiente espacio para implantes de diámetro más ancho. Así, se podría evitar la necesidad de procedimientos de aumento óseo o movimiento ortodóntico preprotésico de los dientes. Sin embargo, los implantes estrechos deben usarse en áreas no sometidas a alta fuerza oclusal, como lo indican los fabricantes. Por lo tanto, existe un alto riesgo de fractura del implante cuando se colocan implantes extraestrechos y estrechos en el área de premolares y molares.
En un esfuerzo por reevaluar el enfoque clínico hacia los implantes de diámetro extraestrecho y estrecho, el objetivo de esta revisión narrativa fue evaluar la evidencia existente en la identificación de factores de riesgo de etiología para la fractura de implantes. La presente revisión se llevó a cabo como parte de la 2ª Conferencia de Consenso de Osstem AIC Italia. Osstem AIC Italia es una comunidad científica independiente y sin fines de lucro que proporciona educación sobre implantes para dentistas, incluidas conferencias de consenso. Al grupo presente se le asignó la tarea de revisar el conocimiento actual sobre la prevalencia de fracturas de implantes.
Resultados
Se encontraron un total de 96 artículos según los criterios de búsqueda. Después de la evaluación de los resúmenes y la eliminación de duplicados, 22 artículos fueron considerados útiles para el objetivo de la presente revisión. Una búsqueda manual utilizando contactos personales y referencias de trabajos publicados permitió incluir otros dos artículos, resultando en un total de 24 manuscritos. Finalmente, después de la selección y lectura de los artículos de texto completo, se incluyeron ocho manuscritos de acuerdo con los criterios de inclusión/exclusión. De estos, dos eran revisiones sistemáticas y seis eran evaluaciones retrospectivas. Se extrajeron y analizaron informaciones relevantes de cada artículo.
Incidencia de Fractura de Implantes
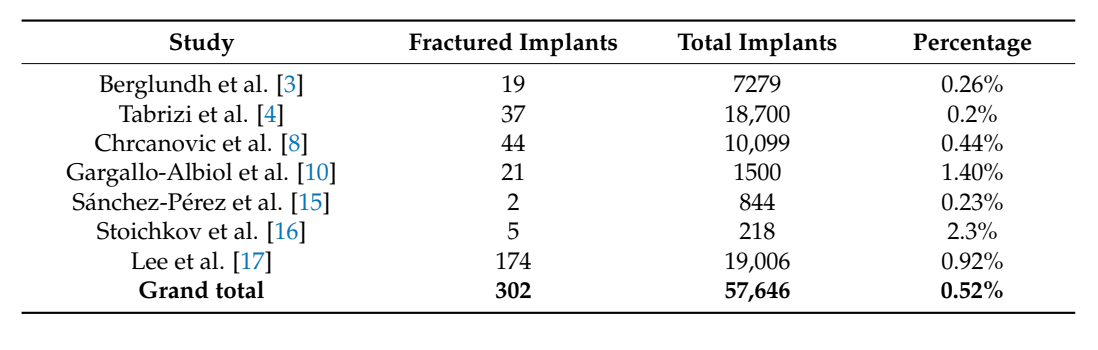
Siete estudios informaron sobre la incidencia de fractura de implantes. La mayoría de los estudios reportaron una incidencia de menos del 1%. Un valor más alto fue reportado por Stoichkov y sus colaboradores. En este estudio, 5 implantes se fracturaron de un total de 218 (porcentaje 2.3%).
En una revisión sistemática previa de Berglundh y sus colaboradores en 2002, que evaluó 159 artículos sobre complicaciones en implantología, la incidencia de fracturas de implantes fue de menos del 1% (0.08 a 0.74%), en un período de cinco años. Más tarde, en dos estudios, la incidencia de fractura de implantes fue del 1.40% y del 0.23%, según lo reportado por Sánchez-Pérez y sus colaboradores en otra revisión de literatura publicada en 2010. En un estudio de cohorte retrospectivo de 2017 de Tabrizi y sus colaboradores, se experimentaron 37 fracturas de implantes de un total de 18,700 implantes (0.2%). En el mismo año, otro estudio retrospectivo de Chrcanovic y sus colaboradores reportó una incidencia del 0.44%. En general, los implantes fracturados fueron 44 de 10,099 en un total de 2670 pacientes. Un año después, Stoichkov y Kirov reportaron una incidencia de fractura de implante dental del 2.3% experimentada en 101 pacientes con 218 implantes dentales seguidos durante un período que varió entre tres a 10 años. Más recientemente, la tasa de fracaso por fractura de implante del 0.92% fue reportada por Dong-Woon Lee en un estudio retrospectivo publicado en 2019, en 5124 pacientes y con un seguimiento de hasta 12 años. En general, el porcentaje de implantes fracturados fue del 0.52% (302 implantes de 57,646, Tabla 1).
Factores de Riesgo para la Fractura de Implantes
Siete estudios informaron sobre la incidencia de fractura de implantes. Según Berglundh y sus colaboradores, una mala planificación del implante, desajuste entre el implante y el pilar, y sobrecarga fueron las razones más comunes para la fractura de implantes. Más tarde, Tabrizi y sus colaboradores informaron como posibles causas de la fractura de implantes el tiempo prolongado, el área tratada, el diseño del implante y el diseño protésico. Para todas estas variables, se encontró una correlación estadísticamente significativa. El riesgo de fractura de implante fue de 0.38/1000 y 1.46/1000 en el seguimiento a 1 y 5 años, respectivamente. Además, las fracturas de implantes ocurrieron con más frecuencia en el área de premolares y molares (94.6%). Finalmente, la incidencia de fractura de implantes fue mayor para implantes de conexión cónica y para prótesis retenidas por un solo tornillo.
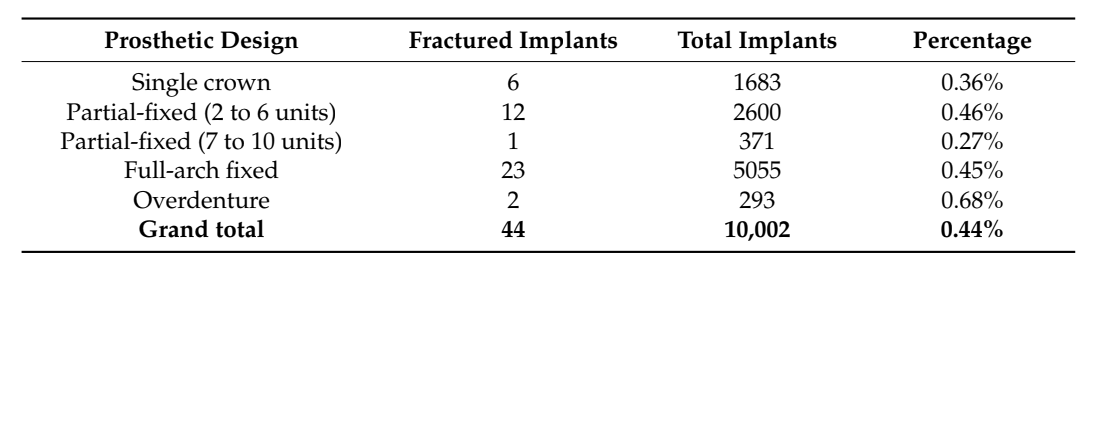
De acuerdo con estos resultados, una evaluación retrospectiva más amplia realizada por Chrcanovic y colaboradores, reportó un tiempo medio antes de la fractura del implante de 95.1 ± 58.5 meses, con la mitad de las fracturas ocurriendo entre dos y ocho años. Los autores también identificaron cinco factores más que podrían influir: titanio de alta calidad (72.9% de riesgo reducido); bruxismo (1819.5% de riesgo aumentado); adyacente a un voladizo (247.6% de riesgo aumentado); longitud del implante (22.3% de riesgo aumentado por mm); y diámetro del implante (96.9% menos riesgo por mm). En este estudio retrospectivo no hubo diferencias estadísticamente significativas entre el diseño de la prótesis. La estadística chi-cuadrado es 2.782. El valor p es 0.594943. El resultado no es significativo a p < 0.05. Los datos se reportan en la Tabla 2.
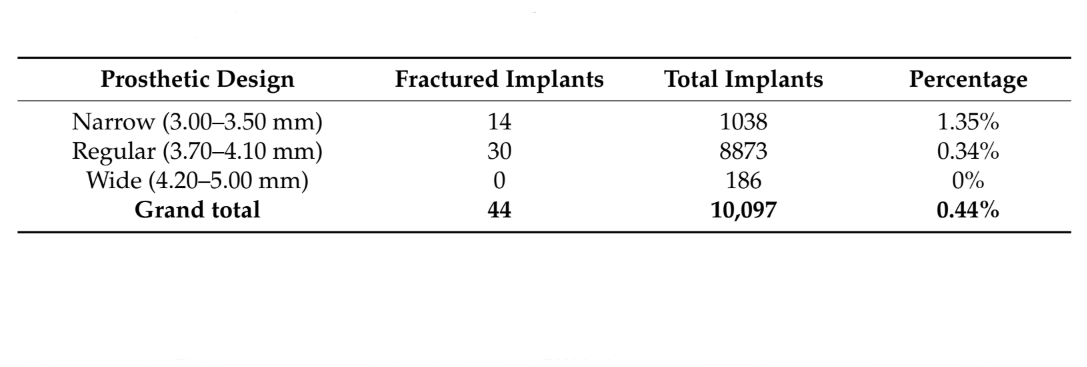
Se estableció una mayor incidencia de fracturas de implantes en el área de los molares y premolares. Según el estudio de Gargallo-Albiol y colaboradores, la aparición de estas complicaciones ocurre durante los primeros dos a tres años después de la carga funcional de los implantes. También en el estudio de Chrcanovic y colaboradores, se encontró una diferencia estadísticamente significativa para el diámetro del implante. La estadística chi-cuadrado es 2.782. El valor p es <0.0001. El resultado es significativo a p < 0.05. Los datos se informan en la Tabla 3.
De acuerdo con informes anteriores, Stoichkov y Kirov informaron que las causas más comunes asociadas con la fractura del implante son el diseño del implante (por ejemplo, diámetro y longitud, biomaterial y macro-diseño del implante), sobrecarga oclusal fisiológica o biomecánica, y planificación operatoria y protésica incorrecta.
En el estudio retrospectivo de Dong-Woon Lee, el diámetro del implante, la ubicación, el historial de injerto óseo y la presencia de microroscas estaban significativamente correlacionados con las fracturas de implantes. Por el contrario, los implantes de diámetro ancho tenían un riesgo de fractura reducido dentro de los 90 meses, después de los cuales el diámetro no se correlacionó con las fracturas. Los implantes colocados en la mandíbula anterior tenían un menor riesgo de fractura dentro de los 90 meses; los implantes de premolar mandibular correspondían a un menor riesgo hasta 90 meses en función. Los implantes sin historial de injerto óseo o sin microroscas eran más propensos a fracturarse durante todo el tiempo de seguimiento.
En dos estudios retrospectivos se informó el porcentaje de fracturas de implantes, para diferentes empresas y sistemas de implantes. Aunque no es posible una comparación directa, todas las principales marcas de implantes fracturaron con un porcentaje que va del 0.74% (Osstem TSIII con conexión cónica) al 2.57% (Nobel replace con conexión interna de tope).
Discusión
La fractura de implantes es una complicación biomecánica rara pero no excepcional que puede ocurrir con una incidencia significativa. Durante los últimos años, varios estudios informaron una incidencia de fractura de implantes en un rango del 0.2 al 2.3%. En la presente revisión narrativa, la incidencia general de fractura de implantes es del 0.52%. Estos datos son ligeramente inferiores a los de manuscritos de revisión anteriores, donde se informó que la prevalencia de fractura de implantes era de alrededor del 1.0–1.5%. La razón de este mejor valor debería deberse a la mejora en el diseño y los materiales de los implantes.
No obstante, el mercado de implantes dentales está creciendo y se espera que aumente de 7222 millones de USD en 2020 a 11,801 millones de USD para 2026. La Academia Americana de Odontología de Implantes proporciona evidencia de crecimiento en la industria, afirmando que el número de personas que reciben implantes en los Estados Unidos aumentó en 500,000 al año. Las razones del crecimiento del mercado dental podrían ser el aumento de la población geriátrica, enfermedades dentales, junto con la idea errónea de que los implantes dentales pueden aumentar el éxito duradero y la estética de las restauraciones dentales. Esto significa que, proporcionalmente, se podrían esperar complicaciones biológicas y mecánicas, incluidas varias fracturas de implantes, anualmente.
La fractura de implantes, aunque rara, es una complicación grave que conduce al fracaso del implante y de la prótesis. En contraste con la peri-implantitis, para la cual se han propuesto varios enfoques, dependiendo de la gravedad de la pérdida ósea alrededor del implante, el único tratamiento posible para un implante fracturado es su extracción. Por lo tanto, su prevención es obligatoria.
Aún hay datos limitados y conflictivos disponibles sobre las posibles asociaciones entre la fractura de implantes y algunos factores de riesgo. Varios problemas biomecánicos fueron sugeridos por varios autores. El diseño del implante y de la prótesis (diámetro y longitud de los implantes, y tipo de restauraciones protésicas) fueron las razones más comunes sugeridas en cuatro estudios. Dentro de estos, el diámetro del implante es la variable más significativa, con un riesgo estimado hasta tres veces mayor para implantes estrechos colocados en el área molar. Tabrizi y sus colaboradores informaron una mayor incidencia de fracturas de implantes para coronas individuales. Por otro lado, no se encontró diferencia en el estudio retrospectivo de Chrcanovic y sus colaboradores. Estos autores también informaron que el riesgo de fractura de implantes aumenta con el tiempo, como se esperaba debido a la fatiga del metal por sobrecarga. Berglundh y sus colaboradores sugirieron específicamente que el desajuste entre el implante y el pilar y la sobrecarga eran las razones más comunes para las fracturas de implantes. En la misma línea, Stoichkov y Kirov informaron que la sobrecarga biomecánica era una de las variables más comunes asociadas con la fractura de implantes. Además, Chrcanovic y sus colaboradores identificaron la presencia de titanio en voladizo, actividades parafuncionales, como el bruxismo (por ejemplo, apretar y rechinar los dientes), y el diámetro estrecho del implante como variables principales que pueden causar sobrecarga, y por lo tanto, se asociaron con un mayor riesgo de fractura de implantes. Por último, pero no menos importante, Berglundh, Stoichkov y sus colaboradores señalaron la mala planificación del implante como la principal razón del fracaso. Es opinión del autor que la mala planificación del implante es la base de todo. La posición tridimensional del implante, el diámetro y número de implantes, su inclinación, la selección precisa del implante/pilar, así como la gestión de la oclusión son obligatorias para asegurar la supervivencia y el éxito a largo plazo de una restauración soportada por implante.
La localización de los implantes, el diámetro y el número de implantes, su inclinación con respecto a los planos sagital y transversal, pueden aumentar el estrés en el hueso cortical peri-implantario.
Según Tabrizi et al., la incidencia de fracturas de implantes fue mayor para los implantes de conexión cónica y para las prótesis retenidas por un solo tornillo. La aflojamiento de tornillos y la pérdida ósea marginal a menudo se asociaron con fracturas de implantes. Ambas complicaciones pueden llevar al complejo implante-abutment a experimentar fuerzas horizontales aumentadas que pueden finalmente causar fracturas de implantes. Aunque es obvio, el aflojamiento de tornillos depende de razones técnicas, varias variables se asociaron con un aumento de la pérdida ósea peri-implantaria. De estas, una mala planificación del tratamiento, incluyendo una posición incorrecta de los implantes, la relación corona-implante y la sobrecarga se asociaron con un mayor riesgo de pérdida ósea marginal. Muy a menudo se utilizan implantes de diámetro estándar o estrecho en el área de los molares para evitar la reconstrucción ósea. En opinión de los autores, en caso de que la regeneración ósea guiada no esté indicada, se deben utilizar implantes de nivel de tejido de diámetro estándar. Los implantes de nivel de tejido con un cuello de implante más ancho presentan una fuerte resistencia en el complejo implante-abutment. De hecho, los datos de la presente revisión narrativa sugieren fuertemente que debe haber un aumento proporcional en el diámetro/resistencia en caso de que se deban reemplazar dientes molares y premolares. Debido a que los implantes de 3.5 mm de diámetro son débiles, su uso debe limitarse a los dientes anteriores mandibulares o al área del incisivo lateral maxilar donde la carga oclusal no es pesada. Los implantes de 4.0 mm de diámetro son la primera opción en dientes anteriores maxilares o en el área de ambos dientes premolares. Finalmente, se recomienda un tamaño mínimo de 4.5 mm de diámetro al reemplazar dientes molares. Sin embargo, se informa de una gran disparidad cuando el implante está completamente sumergido en hueso o está parcialmente expuesto por la reabsorción ósea. En muchos casos, se podrían esperar algunas señales preliminares: típicamente el aflojamiento de tornillos, a veces incluso la fractura del tornillo pasante. La relación corona-implante parece ser una variable más relevante al considerar la resistencia a la fractura de los implantes, ya que se observaron reducciones significativas cuando se compararon subgrupos desfavorables de relación corona-implante (2.5:1 y 3:1) con las muestras de 2:1.
Las empresas de implantes dentales están trabajando en una mayor resistencia de los implantes dentales. De hecho, según Chrcanovic y colaboradores, un alto grado de titanio fue un factor protector, así como un diámetro de implante más amplio. Los resultados de un ensayo clínico aleatorizado prospectivo sugieren que los implantes Ti-Zr estrechos eran comparables con los implantes de titanio convencionales de diámetro estándar a corto plazo, incluso si se reportó un implante Ti-Zr fracturado. Desafortunadamente, la mayor parte de los datos disponibles provienen de investigaciones in vitro, estudios retrospectivos o revisiones anteriores.
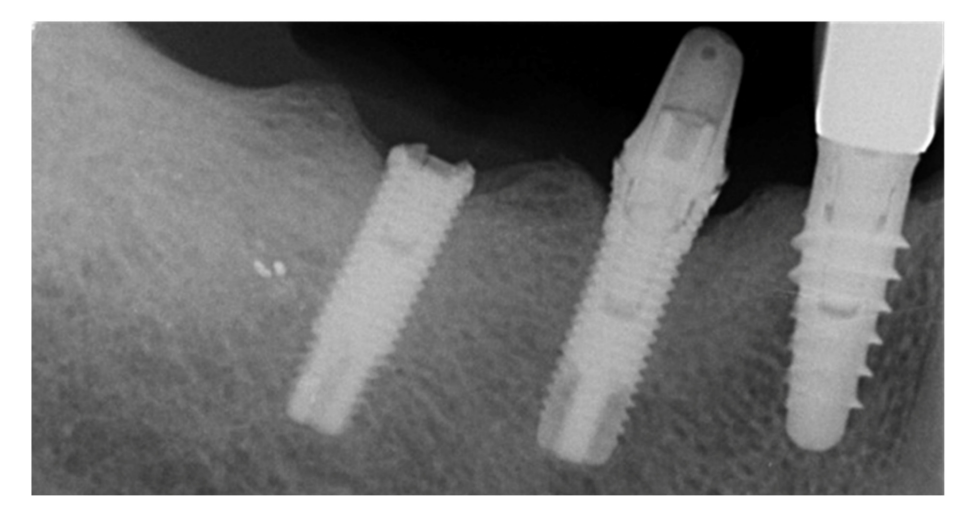
La fractura de implantes es una condición intratable. Hay varias herramientas que pueden ayudar al clínico a retirar el implante. Sin embargo, el implante fracturado a menudo presenta una conexión implante-abutment dañada, por lo tanto, las herramientas/kits de recuperación de implantes (Figuras 1–4) pueden no funcionar. En casos donde el implante está severamente dañado y/o la osteointegración residual es muy fuerte, como en la mandíbula, la única posibilidad es usar fresas de trepanación (Figuras 5–10).
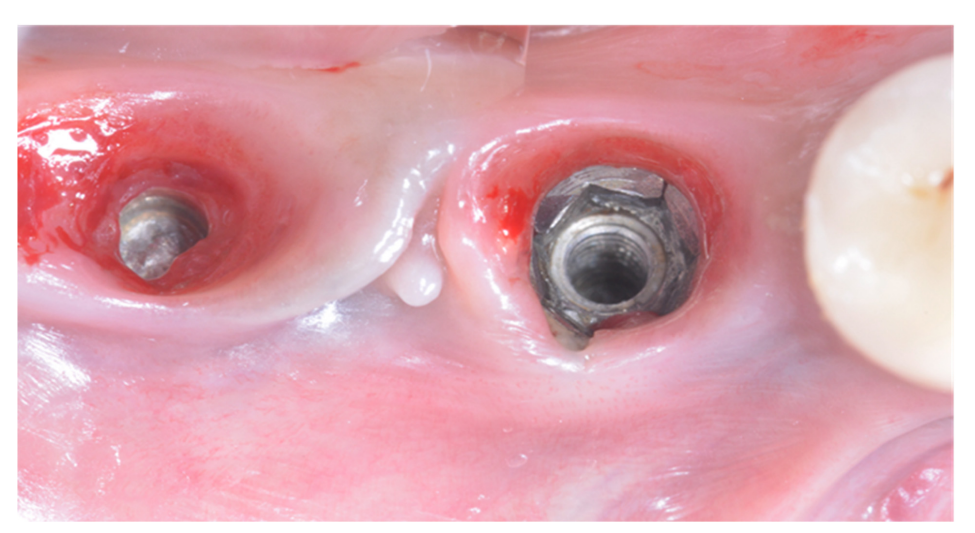
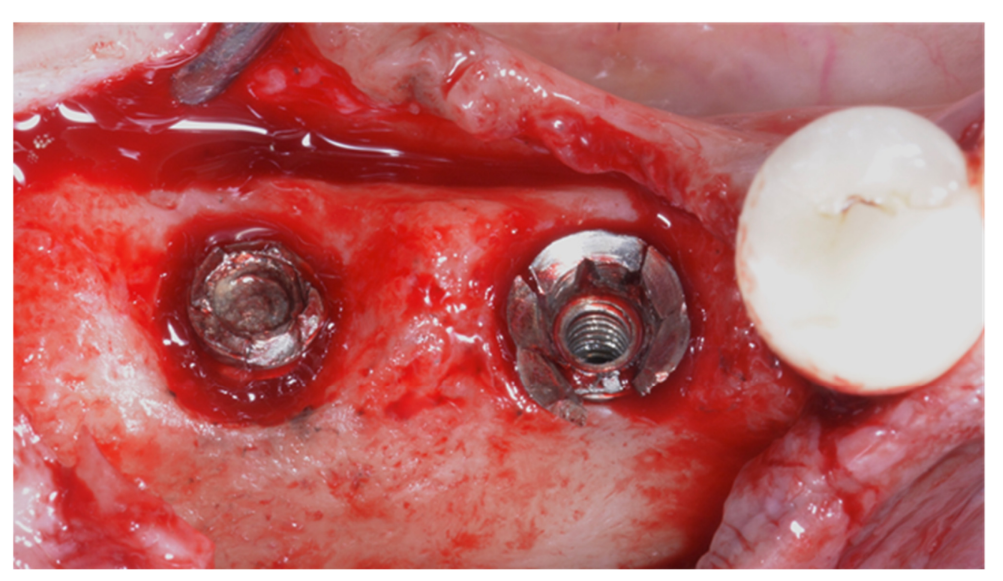


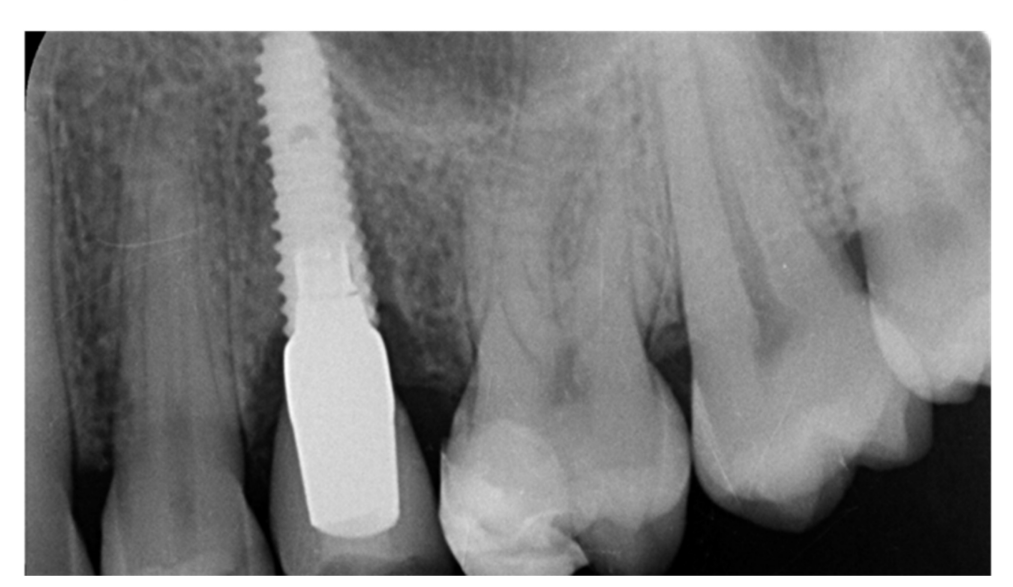
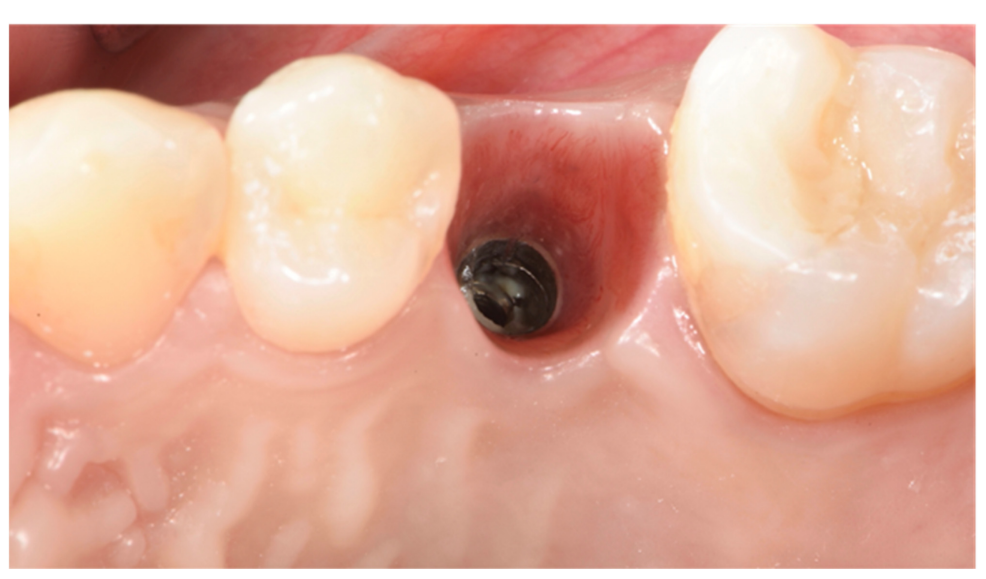
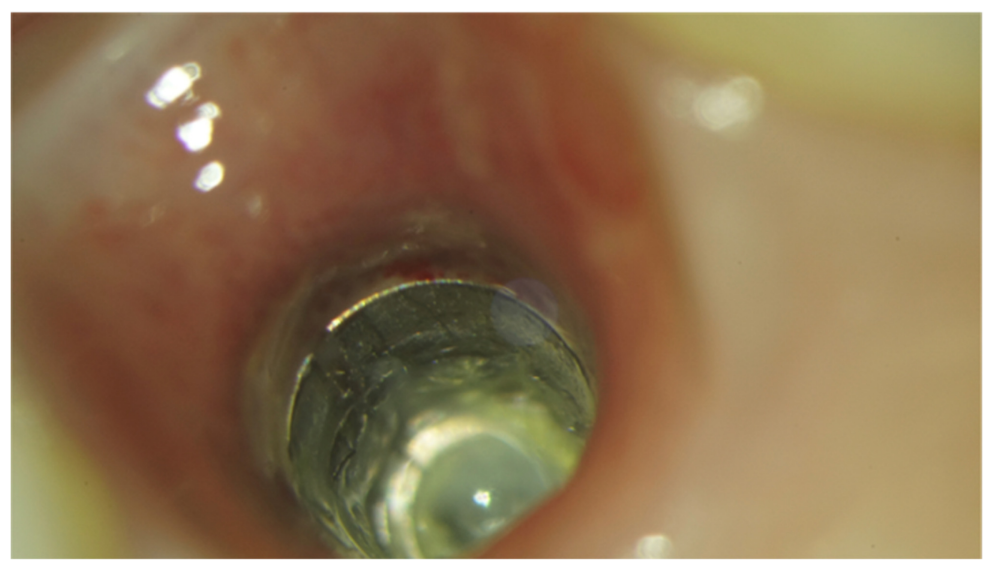
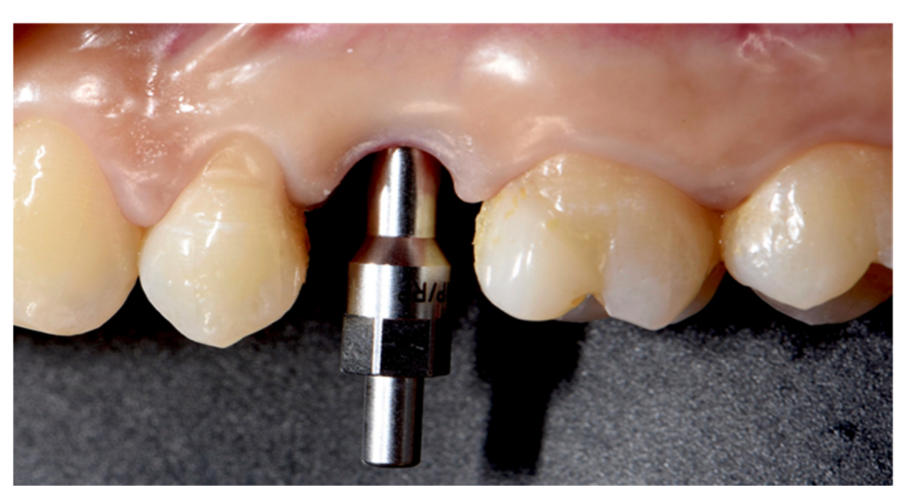
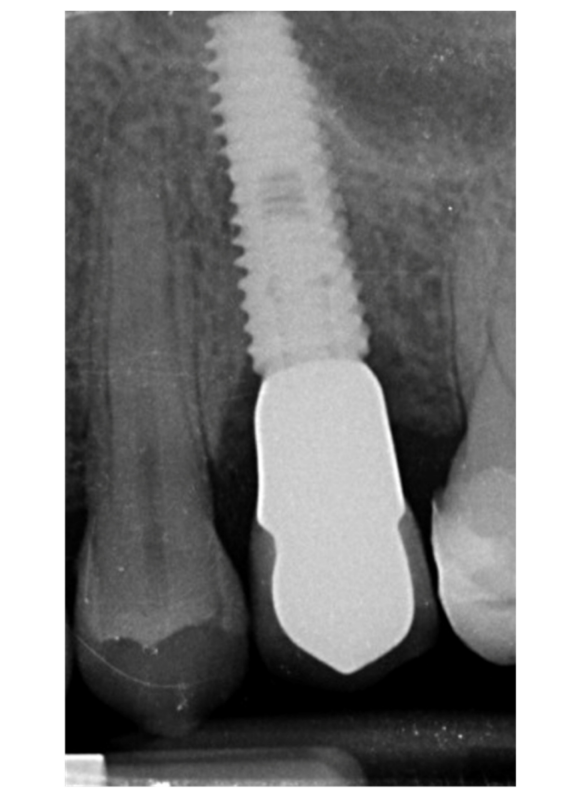
La principal limitación de la presente investigación es su diseño de estudio (revisión narrativa). Sin embargo, no es fácil desarrollar una revisión sistemática. Por razones éticas, no es posible realizar un ensayo controlado aleatorio que evalúe la fractura de implantes, por lo que los datos se derivan únicamente de evaluaciones retrospectivas o revisiones anteriores. No obstante, un estudio retrospectivo podría ayudar a encontrar posibles factores de riesgo asociados a la fractura de implantes, ayudando a prevenir esta complicación irreversible.
Materiales y Métodos
Pregunta de Enfoque y Estrategia de Búsqueda
La pregunta de enfoque de la presente revisión narrativa fue evaluar si existían factores posibles que influyeran en la fractura de implantes dentales. Se realizó una estrategia de búsqueda de literatura que abarcaba la literatura en inglés desde 1967 hasta julio de 2021 para identificar estudios relevantes que cumplieran con los criterios de inclusión. Se consultó la base de datos PubMed de la Biblioteca Nacional de Medicina de EE. UU. utilizando una combinación de palabras clave booleanas que incluían MeSH (Términos Médicos en Inglés), términos de texto libre y filtros con la siguiente combinación: Búsqueda: (“Implantes Dentales/efectos adversos” [Mesh] Y “fractura”) Filtros: Resumen, Revistas dentales, Inglés. La selección se realizó de manera independiente por dos examinadores expertos (SSM, FMC).
Criterios de Elegibilidad
Se definieron los siguientes criterios de inclusión para la selección de los artículos: trabajos escritos en inglés; examen clínico de pacientes humanos que informan la incidencia de fractura de implantes; estudios observacionales prospectivos y retrospectivos; revisiones sistemáticas; meta-análisis; revisiones narrativas y conferencias de consenso. Se excluyeron los artículos si eran: estudios en animales o in vitro; informes con menos de 15 pacientes; informes de resultados de implantes con menos de un año en función.
Proceso de Recolección de Datos
Se obtuvieron artículos de texto completo para todos los resúmenes y títulos seleccionados que parecían cumplir con los criterios de inclusión y exclusión, y fueron evaluados para su inclusión por los mismos dos revisores. Un revisor final (MT) evaluó posibles inconsistencias entre los dos revisores. Además, se revisaron las listas de referencias de los estudios seleccionados en busca de artículos adicionales que pudieran cumplir con los criterios de elegibilidad de esta revisión. Dada la naturaleza narrativa de este estudio, no se realizó ninguna metodología ni evaluación de la calidad de los informes de los artículos seleccionados con el fin de recopilar el mayor número de manuscritos. Además, considerando que no se pudo realizar ningún ensayo controlado aleatorio que evaluara la fractura de implantes como resultado primario por razones éticas, no se pudo llevar a cabo un enfoque sistemático ni un metaanálisis. Todos los textos completos de los artículos seleccionados se almacenaron en carpetas compartidas accesibles a todos los revisores.
Medidas y Análisis de Resultados
Se consideró la incidencia de fracturas de implantes y los factores de riesgo para fracturas de implantes para el análisis de datos. Los datos del manuscrito seleccionado se dividieron y evaluaron para encontrar la incidencia de fracturas de implantes y los posibles factores de riesgo. Se realizó un cálculo de la prueba de chi-cuadrado en línea (https://www.socscistatistics.com/tests/chisquare2/default2.aspx) para encontrar cualquier diferencia estadísticamente significativa entre los factores de riesgo y la incidencia de fracturas de implantes.
Conclusiones
La fractura de implantes es una complicación rara pero dramática que conduce a fallos de implantes y prótesis. Las propiedades mecánicas juegan un papel clave. La media de fracturas de implantes es del 0.52%. Para superar este inconveniente, la prevención es obligatoria. La mala planificación del implante, incluyendo el diseño y diámetro del implante y la sobrecarga oclusal, fueron las variables más comunes asociadas con la fractura de implantes. La prevención de la pérdida ósea marginal también es importante. Se necesitan más estudios para confirmar estos resultados.
Marco Tallarico, Silvio Mario Meloni, Chang-Joo Park, Łukasz Zadrożny, Roberto Scrascia y Marco Cicciù
Referencias
- Adell, R.; Lekholm, U.; Rockler, B.; Brånemark, P.I. Un estudio de 15 años de implantes oseointegrados en el tratamiento de la mandíbula edéntula. Int. J. Oral Surg. 1981, 10, 387–416. [CrossRef]
- AlFarraj Aldosari, A.; Anil, S.; Alasqah, M.; Al Wazzan, K.A.; Al Jetaily, S.A.; Jansen, J.A. La influencia de la geometría del implante y la composición de la superficie en la respuesta ósea. Clin. Oral Implant. Res. 2014, 25, 500–505. [CrossRef]
- Berglundh, T.; Persson, L.; Klinge, B. Una revisión sistemática de la incidencia de complicaciones biológicas y técnicas en odontología implantológica reportadas en estudios longitudinales prospectivos de al menos 5 años. J. Clin. Periodontol. 2002, 29 (Supl. S3), 197–233. [CrossRef]
- Tabrizi, R.; Behnia, H.; Taherian, S.; Hesami, N. ¿Cuáles son la incidencia y los factores asociados con la fractura del implante? J. Oral Maxillofac. Surg. 2017, 75, 1866–1872. [CrossRef]
- Brånemark, P.I.; Hansson, B.O.; Adell, R.; Breine, U.; Lindström, J.; Hallén, O.; Ohman, A. Implantes oseointegrados en el tratamiento de la mandíbula edéntula. Experiencia de un período de 10 años. Scand. J. Plast. Reconstr. Surg. Suppl. 1977, 16, 1–132.
- Velásquez-Plata, D.; Lutonsky, J.; Oshida, Y.; Jones, R. Un vistazo cercano a una fractura de implante: Un informe de caso. Int. J. Periodontics Restor. Dent. 2002, 22, 483–491.
- Goodacre, C.J.; Kan, J.Y.; Rungcharassaeng, K. Complicaciones clínicas de los implantes oseointegrados. J. Prosthet. Dent. 1999, 81, 537–552. [CrossRef]
- Chrcanovic, B.R.; Kisch, J.; Albrektsson, T.; Wennerberg, A. Factores que influyen en la fractura de implantes dentales. Clin. Implant. Dent. Relat. Res. 2017, 20, 58–67. [CrossRef] [PubMed]
- Grunder, U.; Gracis, S.; Capelli, M. Influencia de la relación hueso-implante 3-D en la estética. Int. J. Periodontics Restor. Dent. 2005, 25, 113–119.
- Gargallo Albiol, J.; Satorres-Nieto, M.; Puyuelo Capablo, J.L.; Sánchez Garcés, M.A.; Pi Urgell, J.; Gay Escoda, C. Fracturas de implantes dentales endóseos: Un análisis de 21 casos. Med. Oral Patol. Oral y Cir. Bucal 2008, 13, E124–E128.
- Tallarico, M.; Luzi, C.; Galasso, G.; Lione, R.; Cozza, P. Rehabilitación integral y estética natural con implantes y ortodoncia (CRANIO): Un enfoque interdisciplinario para los incisivos laterales maxilares ausentes. J. Oral Sci. Rehabil. 2017, 3, 8–16.
- Reis, T.; Zancopé, K.; Karam, F.K.; Neves, F. Comportamiento biomecánico de implantes extraestrechos después de pruebas de fatiga y extracción. J. Prosthet. Dent. 2019, 122, 54.e1–54.e6. [CrossRef]
- Tuzzolo Neto, H.; Tuzita, A.S.; Gehrke, S.A.; de Vasconcellos Moura, R.; Zaffalon Casati, M.; Mikail Melo Mesquita, A. Un análisis comparativo de implantes con diferentes diámetros: Extraestrechos, estrechos y convencionales. Materials 2020, 13, 1888. [CrossRef]
- Tallarico, M.; Caneva, M.; Baldini, N.; Gatti, F.; Duvina, M.; Billi, M.; Iannello, G.; Piacentini, G.; Meloni, S.M.; Cicciù, M. Rehabilitación centrada en el paciente de edentulismo simple, parcial y completo con prótesis dental fija cementada o atornillada: La Primera Conferencia de Consenso del Centro de Investigación y Educación Avanzada en Implantes Dentales Osstem 2017. Eur. J. Dent. 2018, 12, 617–626. [CrossRef]
- Sánchez-Pérez, A.; Moya-Villaescusa, M.J.; Jornet-Garcia, A.; Gomez, S. Etiología, factores de riesgo y manejo de fracturas de implantes. Med. Oral Patol. Oral y Cir. Bucal 2010, 15, e504–e508. [CrossRef] [PubMed]
- Stoichkov, B.; Kirov, D. Análisis de las causas de fractura de implantes dentales: Un estudio clínico retrospectivo. Quintessence Int. 2018, 49, 279–286. [CrossRef]
- Lee, D.W.; Kim, N.H.; Lee, Y.; Oh, Y.A.; Lee, J.H.; You, H.K. Tasa de fracaso por fractura de implantes y posibles indicadores de riesgo asociados: Un estudio retrospectivo de hasta 12 años de implantes en 5124 pacientes. Clin. Oral Implant. Res. 2019, 30, 206–217. [CrossRef] [PubMed]
- Canullo, L.; Tallarico, M.; Radovanovic, S.; Delibasic, B.; Covani, U.; Rakic, M. Distinción de perfiles predictivos para la evaluación del riesgo basada en el paciente y diagnósticos de periimplantitis inducida por placa, desencadenada quirúrgica y protésicamente. Clin. Oral Implant. Res. 2016, 27, 1243–1250. [CrossRef]
- Cervino, G.; Romeo, U.; Lauritano, F.; Bramanti, E.; Fiorillo, L.; D’Amico, C.; Milone, D.; Laino, L.; Campolongo, F.; Rapisarda, S.; et al. Análisis de Fem y Von Mises de los componentes estructurales del implante dental OSSTEM®: Evaluación de diferentes cargas dinámicas en dirección. Open Dent. J. 2018, 12, 219–229. [CrossRef] [PubMed]
- Leitão-Almeida, B.; Camps-Font, O.; Correia, A.; Mir-Mari, J.; Figueiredo, R.; Valmaseda-Castellón, E. Efecto de la relación corona-implante y la implantoplastia en la resistencia a la fractura de implantes dentales estrechos con pérdida ósea marginal: Un estudio in vitro. BMC Oral Health 2020, 20, 329. [CrossRef] [PubMed]
- Ghazal, S.S.; Huynh-Ba, G.; Aghaloo, T.; Dibart, S.; Froum, S.; O’Neal, R.; Cochran, D. Un estudio clínico multicéntrico, controlado y aleatorizado que evalúa el cambio en el nivel óseo crestal de implantes de nivel óseo SLActive Ø 3.3 mm en comparación con implantes de nivel óseo SLActive Ø 4.1 mm para el reemplazo de un diente. Int. J. Oral Maxillofac. Implant. 2019, 34, 708–718. [CrossRef] [PubMed]
- Karl, M.; Krafft, T.; Kelly, J.R. Fractura de un implante de roxolid de diámetro estrecho: Consideraciones clínicas y fractográficas. Int. J. Oral Maxillofac. Implant. 2014, 29, 1193–1196. [CrossRef] [PubMed]
- Pérez, R.A.; Gargallo, J.; Altuna, P.; Herrero-Climent, M.; Gil, F.J. Fatiga de implantes dentales estrechos: Influencia del método de endurecimiento. Materials 2020, 13, 1429. [CrossRef] [PubMed]
- Velasco-Ortega, E.; Flichy-Fernández, A.; Punset, M.; Jiménez-Guerra, A.; Manero, J.M.; Gil, J. Fractura y fatiga de implantes dentales estrechos de titanio: Nuevas tendencias para mejorar la respuesta mecánica. Materials 2019, 12, 3728. [CrossRef]
- Santonocito, D.; Nicita, F.; Risitano, G. Un estudio paramétrico sobre la influencia de la geometría de un implante dental en la remodelación ósea a través de un algoritmo numérico. Prosthesis 2021, 3, 16. [CrossRef]
- D’Amico, C.; Bocchieri, S.; Sambataro, S.; Surace, G.; Stumpo, C.; Fiorillo, L. Consideraciones sobre la carga oclusal en restauraciones fijas soportadas por implantes. Prosthesis 2020, 2, 23. [CrossRef]
