Un caso raro de quiste odontogénico ortokeratinizado en la mandíbula anterior: manejo quirúrgico con osteosíntesis rígida preventiva.
Traducción automática
El artículo original está escrito en idioma EN (enlace para leerlo) .
Propósito: Los quistes y otras lesiones intraboneales pueden crecer asintomáticos hasta ser diagnosticados por un examen radiológico realizado ocasionalmente. La falta de un diente y la malposición de los dientes adyacentes deben inducir a los clínicos a realizar un diagnóstico por rayos X.
Métodos: Un paciente masculino de 37 años fue admitido con un diente 36 sin esperanza, que debía ser extraído y reemplazado por un implante. El examen clínico también reveló la falta de uno de los incisivos inferiores y la malposición de los incisivos inferiores restantes. La tomografía computarizada de haz cónico reveló un incisivo inferior impactado horizontalmente rodeado por un defecto óseo de −15 × 20 × 8 mm con un grosor óseo que permanecía solo en 3.5 mm en el área más estrecha. Basándose en los fuertes músculos masticatorios y el bajo grosor del hueso después de la extracción quirúrgica del diente y la lesión, se planificó una osteosíntesis profiláctica. Para explicar la cirugía al paciente, se imprimió en 3D un modelo de la mandíbula.
Resultados: Se presentaron dos planes de tratamiento al paciente: 1. producción de una placa personalizada de acuerdo con el defecto óseo y la forma del hueso restante y 2. elección de una placa estándar y ajuste en el modelo impreso en 3D. Los costos del material eran 10 veces más altos en una solución personalizada. El plan 2 fue entonces aceptado. Se precurvó una placa recta de 1.2 mm en el modelo y se esterilizó. La lesión y el diente impactado fueron removidos bajo anestesia local. Las placas preparadas fueron fijadas.
Conclusiones: En el caso presentado, la placa de osteosíntesis personalizada impresa en 3D fue aproximadamente 10 veces más cara en comparación con la placa de osteosíntesis estándar utilizada. La impresión 3D del modelo óseo puede ser útil para precurvar la placa estándar elegida y planificar la cirugía.
Los quistes y otras lesiones intrabony pueden crecer asintomáticos hasta ser diagnosticados por un examen radiológico realizado ocasionalmente. La falta de un diente y la malposición de los dientes adyacentes deben inducir a los clínicos a realizar un diagnóstico por rayos X. El Quiste Odontogénico Ortokeratinizado (OOC) fue descrito por primera vez como una variante ortokeratinizada del Quiste Queratocístico Odontogénico por Wright en 1981 debido a su diferente histopatología y bajo riesgo de recurrencia. El OOC ocurre predominantemente en la mandíbula y en hombres. Estos quistes son a menudo asintomáticos y se descubren como un hallazgo incidental, especialmente en las radiografías de ortodoncia. El OOC se localiza principalmente en los segmentos laterales de la mandíbula y es extremadamente raro en la parte frontal de ese hueso. Según el mejor conocimiento de los autores, este es el primer caso en la literatura que describe OOC en la mandíbula anterior. Las fracturas causadas por la lesión patológica subyacente en la mandíbula son raras y no alcanzan el 2% de todas las fracturas de la mandíbula. Las fracturas patológicas generalmente resultan de regiones de osteomielitis, osteorradionecrosis, osteonecrosis de la mandíbula relacionada con bisfosfonatos y razones idiopáticas, o son facilitadas por lesiones quísticas, tumores benignos, malignos y metastásicos. Las fracturas patológicas de la mandíbula asociadas con lesiones quísticas benignas son relativamente raras, particularmente las fracturas patológicas que surgen de quistes radiculares. Sin embargo, la fractura puede ocurrir durante la extracción dental. Especialmente, un diente impactado combinado con una lesión patológica puede llevar a una fractura iatrogénica de la mandíbula. La mayoría de los casos publicados están relacionados con fracturas durante o después de las extracciones de terceros molares impactados. En este caso, el riesgo del segmento frontal de la mandíbula durante la extracción de un diente impactado o como una fractura retrasada se calculó como alto. Por lo tanto, se realizó una osteosíntesis rígida preventiva.
Informe clínico
Un paciente masculino de 37 años fue admitido en la clínica con el diente 36 en estado desesperado, para ser extraído y reemplazado por un implante. El examen clínico también reveló la falta de uno de los incisivos inferiores y la malposición de los incisivos inferiores restantes (Fig. 1). La tomografía computarizada de haz cónico (CBCT) reveló un incisivo inferior impactado horizontalmente rodeado de un defecto óseo − 15 × 20 × 8 mm con un grosor óseo que solo queda de 3.5 mm en el área más estrecha (Fig. 1). Basado en músculos masticatorios fuertes, peso del paciente − 120 kg, y bajo grosor del hueso restante después de la extracción quirúrgica del diente y la lesión, se planeó una osteosíntesis rígida preventiva. La osteosíntesis también se planeó para prevenir una posible fractura iatrogénica de la mandíbula durante la extracción del incisivo impactado. Para explicar la cirugía al paciente, la visualización de Imágenes Digitales y Comunicación en Medicina se exportó como archivo de Estereolitografía y se fabricó un modelo de mandíbula (Fig. 1) con una impresora 3D de Procesamiento de Luz Digital. Al mismo tiempo, se realizó la planificación y diseño de una placa de osteosíntesis personalizada (Fig. 1) mediante Customy 3D Planner (Smart Labs Sp. z o.o., Chorzów, Polonia), una plataforma en línea para la planificación quirúrgica. Se presentaron dos planes de tratamiento al paciente: 1. producción de placa personalizada de acuerdo con el defecto óseo y la forma del hueso restante y 2. elección de una placa estándar y ajuste en el modelo impreso en 3D. Los costos del material eran 9 veces más altos en la solución personalizada. El segundo plan fue aceptado principalmente por razones financieras. Se precurvó una placa recta de 1.5 mm de grosor en el modelo preparado (Fig. 1) y se esterilizó. Dos horas antes de la cirugía, el paciente tomó 2 g de Amoxicilina y 100 mg de Nimesulida. Se recogieron 30 ml de sangre venosa y se centrifugaron para obtener tapones y membranas de factores ricos en plaquetas (PRF). La cirugía se realizó bajo anestesia local con Articaína al 4% + Noradrenalina (1/100,000). Se extrajo el diente 31 después de realizar una incisión sulcular con un bisturí 15C. Se cortó un colgajo trapezoidal de grosor total con un bisturí número 15C desde la sección mesial del diente 42 hasta la sección distal del diente 33. Se elevó el colgajo y se expuso el aspecto facial de la mandíbula frontal, alcanzando también la exposición del nervio mental izquierdo. Con los fórceps Luer, se retiró el borde óseo de la lesión y se eliminó parcialmente la lesión. Se verificó la placa de osteosíntesis precurvada para su ajuste y se fijó con dos tornillos de 2.0 mm en cada lado. La placa preparada se fijó con tornillos del sistema de 2.0, como se había planeado en el modelo. Después de la fijación de la placa, se extrajo el diente impactado seccionándolo en 3 piezas. El resto de la lesión se eliminó junto con el diente. El material recolectado se almacenó con una solución de Formalina al 3% y se envió para examen histopatológico. Se tuvo que eliminar una placa ósea bucal adicional para crear un acceso para extraer el diente. Esto llevó a la falta de la placa ósea bucal al nivel de la lesión en toda la dimensión vertical. Para crear un mejor soporte para el tejido blando durante el período de curación, se ajustó otra placa de osteosíntesis durante la cirugía y se fijó coronariamente a la placa principal con dos tornillos de 2.0 mm, uno a cada lado. Se colocaron coágulos de PRF en el defecto óseo y se colocaron membranas de PRF sobre las placas fijas. El colgajo se suturó con suturas de nylon 4.0 y 6.0. Se cortó la corona del diente extraído 31, se eliminó la pulpa y la cámara se llenó con material fluido. Se utilizaron fibra de vidrio y material compuesto fluido para fijar la corona del 31 a los dientes adyacentes como una restauración temporal. Se realizó una CBCT postoperatoria (Fig. 1). La terapia antibiótica se continuó durante 5 días después de la cirugía: 1 g cada 8 horas. La curación fue sin complicaciones. Las suturas se retiraron en 2 sesiones, parte después de 1 y el resto después de 2 semanas de curación. Se sugirió una dieta blanda durante 4 meses después de la cirugía. Después de 5 meses, el paciente presentó una exposición parcial de la placa superior a través del tejido blando. Se realizó otra CBCT para evaluar el patrón de curación ósea y se tomó la decisión de retirar la placa superior. Con anestesia local con Articaína al 4% + Noradrenalina (1/100,000), se realizó una pequeña incisión de la mucosa sobre la placa, se retiraron los tornillos y se retiró la placa. El sitio se enjuagó con solución de NaCl al 0.9% y la mucosa se suturó con suturas de nylon 6.0 más apicalmente que la línea de incisión para lograr mejores condiciones del vestíbulo. Las suturas se retiraron después de 7 días.
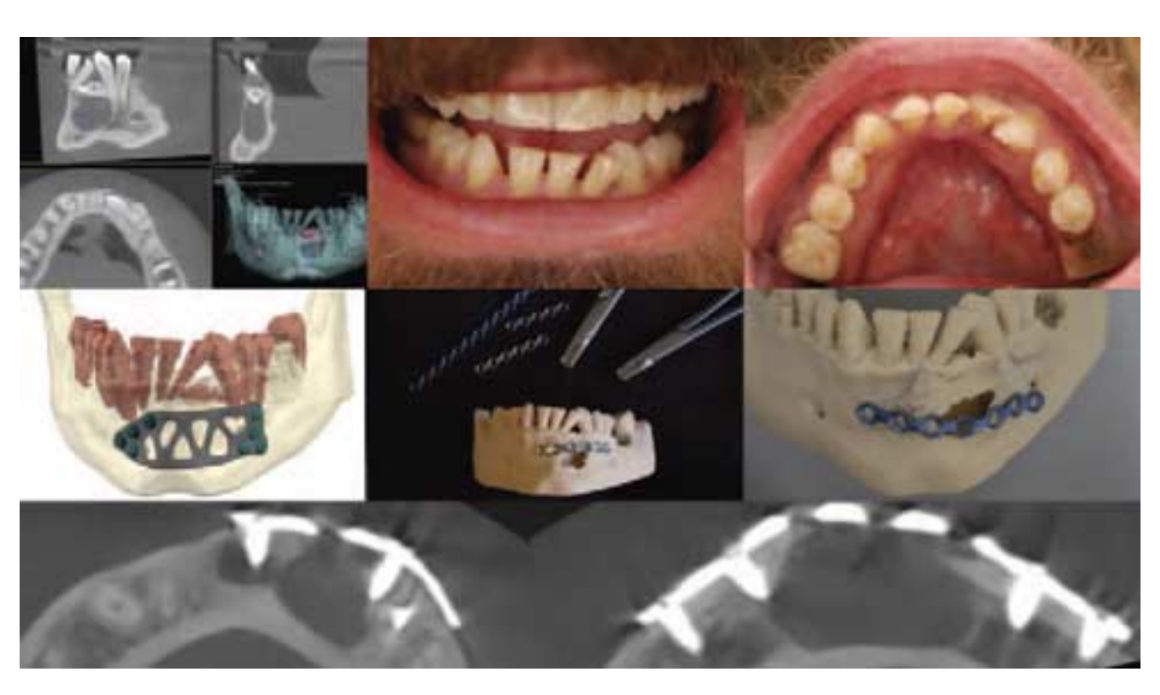
Resultados
La CBCT postoperatoria reveló una adecuada adaptación de ambas placas de osteosíntesis a la superficie ósea. El examen histopatológico de la lesión reveló OOC (Fig. 2). Después de 5 meses de observación, no hubo complicaciones en términos de fractura ósea y reconstrucción temporal del diente (Fig. 2). La CBCT de control realizada 5 meses después de la operación reveló signos de curación ósea en el sitio postoperatorio (Fig. 2). Sin embargo, para el tratamiento con implantes en este sitio se requerirá cirugía adicional de reconstrucción ósea.
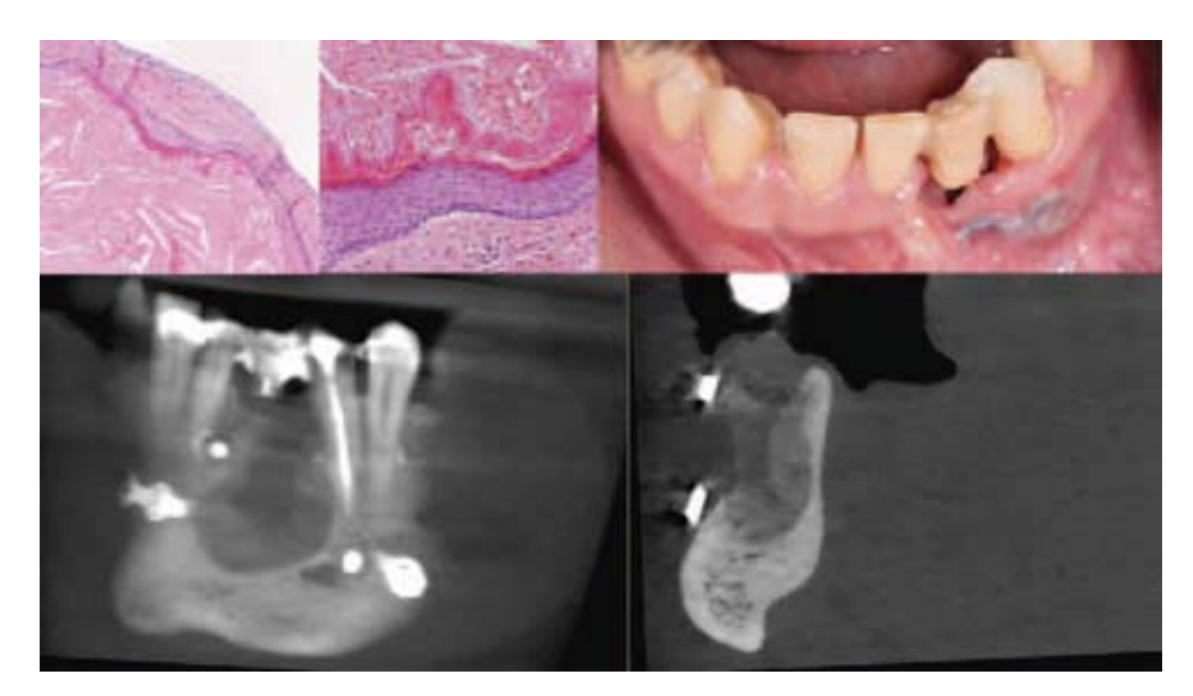
Discusión
Los hombres con dentición completa son capaces de generar altas fuerzas de mordida que se transmiten a la mandíbula durante la masticación, y, en consecuencia, el riesgo de fractura es mayor que en las mujeres. Sin embargo, la mayoría de los casos de fractura mandibular descritos en la literatura se encontraron en hombres en la quinta década de vida, el paciente presentado estaba en la tercera pero era muscular y muy fuerte. Los dientes completamente impactados, especialmente los horizontales con lesiones asociadas, tienen una mayor incidencia de fractura mandibular porque el volumen del hueso que rodea el diente y la lesión ya es bajo o necesita ser removido durante la operación, lo que debilita la mandíbula. Bodner et al analizaron 189 casos y encontraron que el 86% de los casos de fracturas mandibulares se desarrollan postoperatoriamente y generalmente ocurren entre la primera y la tercera semana después de la operación. Las posibles razones para esto pueden ser una fuerza de mordida excesiva o un trauma menor a un hueso debilitado. Sin embargo, otros autores afirmaron que la masticación no afecta la fractura mandibular tardía, se debería recomendar una dieta blanda hasta 4 semanas postoperatorias. Si ocurre la fractura, la fijación rígida es hoy en día un método de elección en el tratamiento. La fijación rígida profiláctica de la mandíbula también debería ser considerada en casos donde hay un riesgo aumentado de fractura iatrogénica para prevenir cirugía adicional y aumentar la morbilidad. La investigación de Análisis de Elementos Finitos por Murakami et al ilustró la eficacia teórica de la aplicación de placas para disminuir el estrés en la mandíbula después de la extracción quirúrgica de un quiste que incluye un tercer molar basado en una simulación por computadora. En el paciente presentado se decidió realizar una fijación rígida como procedimiento preventivo durante la extracción del diente y la lesión en la parte frontal de la mandíbula. Inicialmente, se consideró usar una placa de osteosíntesis personalizada impresa en 3D. Tal placa fortalecerá el hueso restante así como soportará el tejido blando sobre el defecto. Desafortunadamente, la solución personalizada era 9 veces más cara en comparación con la placa de osteosíntesis estándar. Utilizar la impresión 3D del modelo óseo fue, sin embargo, una ayuda asequible y útil para elegir y predoblar la placa estándar y para la planificación de la cirugía. En este caso, se planeó una placa de fijación única para la fijación ósea. Sin embargo, se utilizó una placa adicional para soportar el tejido blando. El uso de placas de osteosíntesis adicionales, como en la técnica de cerca descrita por Merli et al en 2015, ayudó a soportar el tejido blando durante hasta 5 meses durante el período inicial de curación. Desafortunadamente, sin materiales de injerto adicionales, en este caso, la placa de soporte tuvo que ser removida debido a la dehiscencia del tejido blando. Durante el período más crítico después de la cirugía, no ocurrió ninguna fractura en el caso presentado. Durante 5 meses de seguimiento, no se detectaron signos de recurrencia de OOC.
Conclusiones
Dentro de las limitaciones de este informe clínico se puede extraer la siguiente conclusión. El mensaje educativo para los clínicos y cirujanos se puede resumir de la siguiente manera:
Se debe realizar un examen clínico preciso durante cada cita dental y se deben referir diagnósticos adicionales si se han detectado signos de malposición dental. Las tecnologías digitales, como el CBCT y el software de planificación quirúrgica, pueden ayudar a planificar cuidadosamente la cirugía, pero por ahora las placas de osteosíntesis personalizadas CAD/CAM son significativamente más caras que los materiales estándar disponibles. El modelo óseo impreso en 3D es barato, asequible y útil en el análisis quirúrgico y ajuste de las placas de osteosíntesis estándar. Para evaluar si la osteosíntesis rígida preventiva es efectiva en la prevalencia de fracturas óseas postextractivas, se necesitan más estudios en grupos más grandes.
Łukasz Zadrozny, Pawel Rogus, Michał Pyzlak, Marco Tallarico y Marco Cicciu
Referencias
- Bilodeau EA, Collins BM. Quistes y neoplasias odontogénicas. Surg Pathol Clin 2016;10:177–222
- Wright JM. El quiste odontogénico queratinizado: variante ortoqueratinizada. Oral Surg Oral Med Oral Pathol 1981;51:609–618
- Wright BA, Fanibunda K. ¿Quiste odontogénico queratinizado tipo quiste dentígero? J Can Dent Assoc 1981;47:313–314
- Mahdavi N, Taghavi N. Quiste odontogénico ortoqueratinizado del maxilar: informe de un caso y revisión de la literatura. Turk Patoloji Derg 2017;33:81–85
- Macdonald-Jankowski DS. Quiste odontogénico ortoqueratinizado: una revisión sistemática. Dentomaxillofac Radiol 2010;39:455–467
- Sarvaiya B, Vadera H, Sharma V, et al. Quiste odontogénico ortoqueratinizado de la mandíbula: un informe de caso raro con una revisión sistemática. J Int Soc Prev Community Dent 2014;4:71–76
- de Souza AS, Colombo LT, Hadad H, et al. Regeneración ósea alrededor de implantes con superficie modificada por acondicionamiento ácido con deposición de iones de flúor. J Osseointegration 2020;12:222–228
- Xiao X, Dai JW, Li Z, et al. Fractura patológica de la mandíbula causada por quiste radicular: un informe de caso y revisión de la literatura. Medicine (Baltimore) 2018;97:13529
- Bodner L, Brennan PA, McLeod NM. Características de las fracturas mandibulares iatrogénicas asociadas con la extracción dental: revisión y análisis de 189 casos. Br J Oral Maxillofac Surg 2011;49:567–572
- Miyaura K, Matsuka Y, Morita M, et al. Comparación de fuerzas de mordida en diferentes grupos de edad y sexo: un estudio de la eficiencia de mordida con dientes móviles y no móviles. J Oral Rehabil 1999;26:223–227
- Al-Belasy FA, Tozoglu S, Ertas U. Masticación y fractura mandibular tardía después de la cirugía de muelas del juicio impactadas asociadas sin patología evidente. J Oral Maxillofac Surg 2009;67:856–861
- Van Sickels JE, Richardson DA. Estabilidad de la cirugía ortognática: una revisión de la fijación rígida. Br J Oral Maxillofac Surg 1996;34:279–285
- Hartman MJ, Sibley DM. Fijación interna profiláctica para evitar fractura de mandíbula con extracción de muelas del juicio: uso de cirugía asistida por computadora para mejorar los resultados clínicos. J Oral Maxillofac Surg 2020;78:2147–2152
- Baron J, Hazubski S, Otte A. Impresión 3D de múltiples materiales de una mano de reemplazo antropomórfica y personalizada para su uso en neuroprótesis utilizando escaneo 3D y diseño asistido por computadora: primer estudio de prueba de concepto técnico. Prosthesis 2020;2:362–370
- Murakami K, Yamamoto K, Tsuyuki M, et al. Eficacia teórica de las medidas preventivas para fracturas patológicas después de la extracción quirúrgica de lesiones mandibulares basadas en un análisis de elementos finitos tridimensional. J Oral Maxillofac Surg 2014;72:833e1–833e18
- Krakowczyk Ł, Piotrowska-Seweryn A, Szymczyk C, et al. Planificación quirúrgica virtual y tomografía computarizada de haz cónico en la reconstrucción de tumores de cabeza y cuello - estudio piloto. Otolaryngol Pol 2020;75:28–33
- Farré-Guasch E, Wolff J, Helder MN, et al. Aplicación de la fabricación aditiva en cirugía oral y maxilofacial. J Oral Maxillofac Surg 2015;73:2408–2418
- Barazanchi A, Li KC, Al-Amleh B, et al. Propiedades mecánicas del cobalto cromo impreso en 3D sinterizado por láser y cobalto cromo fresado suave. Prosthesis 2020;2:313–320
- Lavorgna L, Cervino G, Fiorillo L, et al. Fiabilidad de un proyecto prostodóntico virtual realizado a través de una adquisición fotográfica 2D y 3D: un estudio experimental sobre la precisión de diferentes sistemas digitales. Int J Environ Res Public Health 2019;16
- Merli M, Mariotti G, Moscatelli M, et al. Técnica de cerca para aumento óseo tridimensional localizado: una descripción técnica e informes de casos. Int J Periodontics Restorative Dent 2015;35:57–64
- Merli M, Nieri M, Mariotti G, et al. La técnica de cerca: injerto óseo autógeno versus matriz ósea bovina desproteinizada al 50% / injerto óseo autógeno al 50% - un ensayo clínico controlado aleatorio doble ciego. Clin Oral Implants Res 2020;31:1223–1231