Implantes dentales individuales: un ensayo controlado aleatorio multicéntrico de 5 años sobre pilares mecanizados frente a pilares fundidos.
Traducción automática
El artículo original está escrito en idioma EN (enlace para leerlo) .
Propósito. Comparar los resultados clínicos de los pilares mecanizados de titanio (grupo mecanizado) frente a los pilares fundidos de cobalto-cromo (grupo fundido).
Materiales y Métodos. Treinta y un sujetos parcialmente edéntulos recibieron dos coronas individuales no adyacentes soportadas por implantes en tres centros. Tres meses y medio después de la colocación del implante, al tomar las impresiones, los implantes fueron aleatorizados para recibir un pilar mecanizado y un pilar fundido según un diseño de estudio dentro del paciente. Cuatro pacientes se retiraron y un paciente perdió un implante antes de la aleatorización, por lo que solo 26 pacientes tuvieron sus implantes aleatorizados. Las medidas de resultado fueron: fallos de prótesis e implante, cualquier complicación y cambios en el nivel óseo marginal peri-implantario radiográfico. Los pacientes fueron seguidos hasta 5 años después de la carga.
Conclusiones. Los datos clínicos presentes sugieren que hasta 5 años después de la carga, el pronóstico del implante puede no verse afectado por el uso de pilares mecanizados o fundidos.
Introducción
Una de las preguntas que a menudo se debate en la odontología de implantes es el efecto potencial de la filtración bacteriana marginal proveniente de la unión implante-abutment sobre la ocurrencia de inflamación peri-implantaria, pérdida ósea marginal y peri-implantitis. Teóricamente, sería lógico pensar que cualquier procedimiento capaz de minimizar esta filtración podría mejorar el pronóstico a largo plazo de las prótesis soportadas por implantes. Hay diferentes opciones para abordar este problema, como el uso de diferentes tipos de conexiones. Desafortunadamente, los resultados recientes de un ECA a largo plazo no validaron esta hipótesis. Un enfoque alternativo podría ser maximizar el ajuste abutment-implante utilizando abutments pre-mecanizados (fresados) más precisos en lugar de abutments completamente fundidos, que se cree que son un poco menos precisos. Obviamente, esto debe evaluarse primero in vitro para ver si existe esta diferencia en el ajuste y si puede ser cuantificada, y luego en ECA a largo plazo para evaluar si un mayor grado de ajuste podría mejorar el pronóstico a largo plazo de los implantes dentales.
Un estudio in vitro que evaluó conexiones de hexágono externo no mostró diferencia en el desajuste vertical, pero sí un mayor grado de desajuste horizontal de aproximadamente 66 μm en los pilares de titanio mecanizado en comparación con los pilares de cobalto-cromo fundidos. Dos estudios in vitro del mismo grupo que evaluaron conexiones de hexágono externo, no mostraron diferencia en la fuga bacteriana entre pilares de cobalto-cromo mecanizados o completamente fundidos. Resultados similares fueron reportados en otros estudios in vitro.
Todos los estudios in vitro mencionados anteriormente no mostraron un mejor ajuste de los pilares mecanizados en comparación con los pilares completamente fundidos en implantes con el mismo tipo de conexión externa. Sin embargo, podría ser de interés evaluar también implantes con una conexión interna tanto in vitro como en condiciones clínicas reales. Desafortunadamente, no hay estudios in vitro ni ECA que evalúen pilares mecanizados versus completamente fundidos en implantes con una conexión interna, por lo tanto, se necesitan estudios in vitro y ECA a largo plazo para entender cómo son realmente los hechos.
Este estudio tenía originalmente dos objetivos:
comparar in vitro el ajuste del pilar del implante de pilares de titanio mecanizados (grupo mecanizado) frente a pilares de cobalto-cromo completamente fundidos (grupo fundido). Estos datos se presentaron previamente y no mostraron diferencia en el ajuste/aperturas entre los dos tipos de pilares;
comparar, en un ensayo controlado aleatorizado (ECA) de diseño dentro del paciente, el resultado clínico de los pilares de titanio (grupo mecanizado) frente a los pilares de cobalto-cromo completamente fundidos (grupo fundido). La hipótesis de prueba era que no había diferencia en los resultados clínicos entre los pilares mecanizados y los completamente fundidos, frente a la hipótesis alternativa de una diferencia.
Este informe presenta los resultados clínicos hasta 5 años después de la carga, los datos in vitro se publicaron previamente junto con los datos clínicos de 1 año y los datos de 3 años se publicaron en otro artículo8. En la etapa del protocolo, se planeó seguir a los pacientes hasta 10 años después de la carga. El presente artículo se informa de acuerdo con la declaración CONSORT (http://www.con-sort-statement.org/) y su lista de verificación de extensión para la presentación de ensayos aleatorizados dentro de la persona (http://www.consort-statement.org/extensions/overview/withinperson) para mejorar la calidad de los informes de ensayos controlados aleatorizados dentro de la persona.
Materiales y métodos
Diseño del estudio
Este ensayo fue diseñado como un ECA multicéntrico de diseño dentro del paciente con evaluación radiográfica a ciegas. Las complicaciones y fracasos fueron reportados por los dentistas tratantes de manera no ciega. Cada paciente proporcionó dos implantes no adyacentes que recibieron un pilar mecanizado o fundido asignado aleatoriamente, respectivamente. La asignación aleatoria se realizó en el momento de la toma de impresiones.
Criterios de inclusión/exclusión
Cualquier paciente parcialmente edéntulo, que requiriera al menos dos coronas individuales soportadas por implantes no adyacentes, que tuviera al menos 18 años y que pudiera entender y firmar un consentimiento informado fue evaluado para su elegibilidad. Se utilizaron criterios de inclusión amplios que incluían cualquier tipo de hueso, cualquier ubicación, fumadores, etc. Los volúmenes óseos permitieron la colocación de dos implantes de al menos 8 mm de largo y 3.75 mm de ancho. Los implantes también podían colocarse en alvéolos post-extracción anteriores o en hueso aumentado, si habían pasado al menos 3 meses desde la extracción y 6 meses desde el procedimiento de aumento.
No se admitieron pacientes en el estudio si se presentaba alguno de los siguientes criterios de exclusión:
- contraindicaciones generales a la cirugía de implantes;
- sometidos a irradiación en el área de cabeza y cuello;
- pacientes inmunosuprimidos o inmunocomprometidos;
- tratados o en tratamiento con amino-bisfosfonatos intravenosos;
- afectados por periodontitis no tratada;
- con mala higiene oral y falta de motivación;
- diabetes no controlada;
- embarazadas o en lactancia;
- abusadores de sustancias;
- problemas psiquiátricos;
- expectativas poco realistas;
- infección/inflamación aguda/crónica en el área destinada para la colocación del implante;
- necesitando cualquier forma de aumento de tejido en la colocación del implante;
- pacientes que participan en otros ensayos, si el protocolo presente no se puede seguir adecuadamente;
- referidos solo para la colocación del implante y no pueden ser seguidos en el centro de tratamiento;
- sitios de extracción con menos de 3 meses de cicatrización;
- incapaces de comprometerse a un seguimiento de 10 años después de la carga.
Los pacientes fueron categorizados en tres grupos según lo que declararon: no fumadores, fumadores moderados (hasta 10 cigarrillos por día) y fumadores empedernidos (más de 10 cigarrillos por día). Se iba a reclutar y tratar a los pacientes en cuatro centros diferentes utilizando procedimientos similares y se suponía que cada centro reclutaría y trataría a 15 pacientes, sin embargo, pronto fue obvio que un centro no estaba dispuesto a reclutar a ningún paciente. Los tres centros restantes eran todas prácticas privadas, dos ubicadas en Italia (Dr. Marco Tallarico en Roma y Dr. Silvio Mario Meloni en Arzachena) y una en Albania (Dr. Etha Xhanari en Tirana).
Se evaluó a los pacientes para establecer su elegibilidad para el estudio. Se obtuvieron radiografías preoperatorias para cada paciente potencialmente elegible para cuantificar los volúmenes óseos en los sitios de implante planificados. A los pacientes que tenían volúmenes óseos suficientes para recibir dos implantes individuales no adyacentes se les invitó a unirse al estudio y se les informó sobre su naturaleza. Solo después de que comprendieron completamente la naturaleza del estudio, se les pidió que se unieran firmando un consentimiento informado por escrito. Para los pacientes con más de dos sitios de implante adecuados, los operadores podían elegir aquellos sitios con características más similares en la visita de selección. Los sitios de implante seleccionados para el estudio fueron codificados como número 1 y número 2.
Procedimientos clínicos
Alrededor de 10 días antes de la colocación del implante, todos los pacientes fueron sometidos a una higiene oral profesional, incluyendo desbridamiento según fuera necesario.
Todos los pacientes recibieron terapia antibiótica profiláctica: 2 g de amoxicilina 1 hora antes de la intervención. A los pacientes alérgicos a la penicilina se les administró clindamicina 600 mg 1 hora antes de la colocación del implante. Todos los pacientes enjuagaron con enjuague bucal de clorhexidina al 0.2% durante 1 minuto antes de cualquier procedimiento quirúrgico y fueron tratados bajo anestesia local utilizando articaína con adrenalina 1:100.000. Después de incisiones crestal o ligeramente palatales y elevación de colgajos de grosor total, se prepararon los dos sitios de implante no adyacentes bajo guía protésica utilizando una plantilla quirúrgica. Ambos implantes se colocaron en la misma sesión quirúrgica. Se adoptó el procedimiento estándar de colocación de implantes según lo recomendado por el fabricante. Se utilizaron brocas con diámetros crecientes para preparar los sitios de implante a una velocidad de 800 a 1000 revoluciones por minuto bajo abundante irrigación salina. Se utilizó la siguiente secuencia de perforación: broca localizadora, broca de 2 mm, broca de 3 mm, broca de 3.3 mm y broca perfil para implantes de 3.75 mm. En caso de hueso duro, también se utilizó la broca de 3.5 mm, seguida, si era necesario, por la perforación de hueso de 3.75 mm. Para los implantes de 4.25 mm se utilizó el mismo procedimiento, añadiendo la broca de 3.8 mm y la broca perfil para implantes de 4.25 mm, seguida, en presencia de hueso duro solamente, por la perforación de hueso de 4.1 mm y, si era necesario, por la perforación de hueso de 4.25 mm. La calidad del hueso se informó subjetivamente como dura, media y blanda y se registraron las longitudes y diámetros de los implantes.
Los implantes utilizados fueron implantes Ticare Inhex autoperforantes (Mozo-Grau, Valladolid, España) con conexión cónica interna de 11° y una indexación protésica en su parte apical, teniendo una superficie de titanio RBM (Resorbable Blast Media). Los operadores pudieron elegir longitudes de implante (8, 10, 11.5, 13 y 15 mm) y diámetros (3.75 y 4.25 mm) de acuerdo con las indicaciones clínicas y sus preferencias. Los implantes se colocaron al nivel del hueso crestal con su porción coronal al ras del hueso circundante, idealmente con un par de 35 a 45 Ncm. Se colocaron tornillos de cobertura, los implantes se sumergieron y los colgajos se cerraron con suturas vicryl 4.0. Se tomaron radiografías periapicales de referencia de los implantes del estudio utilizando la técnica de paralelogramo. Si los niveles de hueso marginal peri-implantario no eran legibles o difíciles de estimar, se tomó una nueva radiografía.
Se prescribió ibuprofeno 600 mg para tomar de dos a cuatro veces al día durante las comidas, según fuera necesario. En caso de alergia o problema estomacal, se prescribió 1 g de paracetamol en su lugar. Se instruyó a los pacientes para que usaran enjuague bucal de clorhexidina al 0.12% durante un minuto dos veces al día durante 2 semanas, para tener una dieta blanda durante una semana y para evitar cepillarse y traumatismos en los sitios quirúrgicos. Las suturas se retiraron después de siete a 10 días.
Después de 3 meses de cicatrización sumergida, se expusieron los implantes, se probaron manualmente para verificar su estabilidad entregando un torque de 10 Ncm, y se colocaron los pilares de cicatrización estándar Ticare-Inhex (Mozo-Grau). Se colocaron suturas si era necesario.
Dos semanas después, se tomaron impresiones a nivel del implante utilizando copings de impresión retenidos por tornillo estándar Ti-care-Inhex (Mozo-Grau), un material de impresión de poliéter (ImpregumTM, 3M ESPE, Seefeld, Alemania) y bandejas de impresión abiertas personalizadas. Se colocaron los pilares de cicatrización y los implantes se aleatorizaron de acuerdo con un diseño de estudio dentro del paciente para recibir ya sea un pilar preparable de titanio estándar Ticare-Inhex pre-mecanizado (Mozo-Grau) con una altura de cuello de 3 mm (grupo mecanizado; Figs. 1A-G) o un pilar de cromo-cobalto fundido idéntico derivado del pilar hexagonal UCLA totalmente fundible (Mozo-Grau) (grupo fundido; Figs. 2A-G) abriendo el sobre numerado secuencialmente correspondiente al número de reclutamiento del paciente. Todos los pilares totalmente fundidos se fundieron en un único laboratorio español (Laboratorio Viloria, Valladolid, España) utilizando una máquina de fundición por inducción (Ally Digital, Manfredi Reddish Stone, Pinerolo, Italia). Los operadores prepararon luego los pilares en su propio laboratorio. Se utilizaron pilares de 4 o 5 mm de diámetro según las indicaciones clínicas y las preferencias del operador.
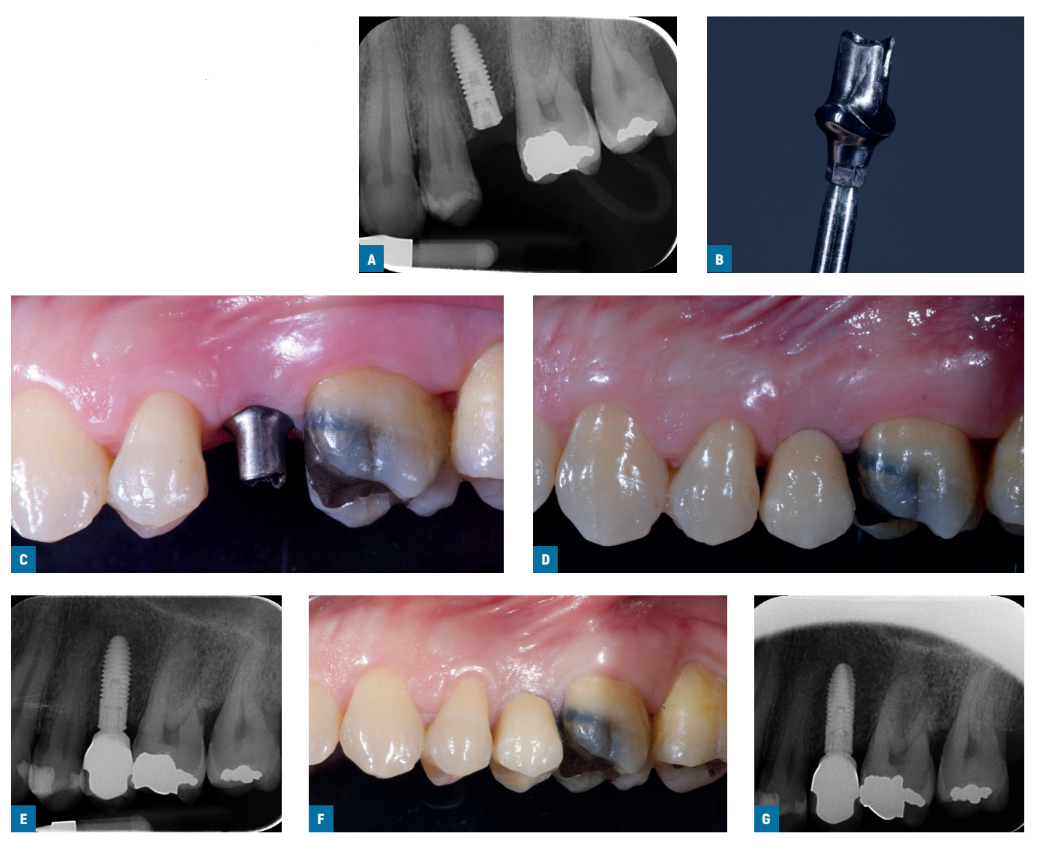
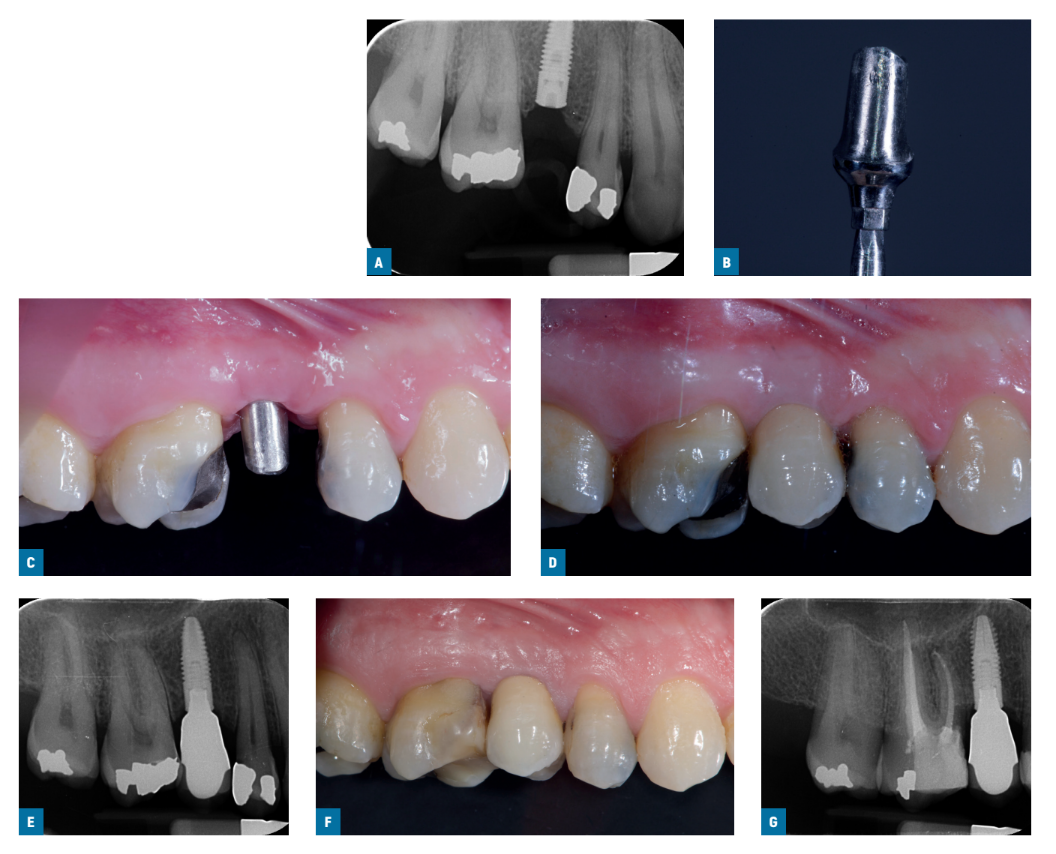
Dentro de un mes, después de haber probado la estabilidad de los implantes individuales, los pilares preparados se atornillaron con un torque de 30 Ncm en los implantes del estudio, de acuerdo con la asignación aleatoria, y se cementaron coronas metálicas-cerámicas definitivas retenidas por cemento con cemento provisional radiopaco (ImplaCem Automix, Dentalica, Milán, Italia) en los pilares del estudio. Las superficies oclusales estaban en ligero contacto con la dentición opuesta. Se tomaron radiografías periapicales de los implantes del estudio. Si los niveles de hueso marginal peri-implantario no eran legibles, se tomó una nueva radiografía. Se entregaron instrucciones de higiene oral. Una semana después de la carga inicial, se verificó la oclusión y se reforzó la higiene oral, si era necesario. Los pacientes fueron inscritos en un programa de higiene oral con visitas de control al menos cada 6 meses durante toda la duración del estudio. La oclusión dental se evaluó en cada visita de seguimiento. Los seguimientos fueron realizados por evaluadores de resultados locales ciegos junto con los operadores principales.
Medidas de resultado
Las medidas de resultado fueron:
- Fallos de coronas: pérdida de la corona secundaria a fallo del implante, o reemplazo de la corona por cualquier motivo.
- Fallos de implantes: movilidad del implante, extracción de implantes estables dictada por pérdida progresiva de hueso marginal o infección, o cualquier fallo mecánico que haga que el implante sea inutilizable, como fractura del implante o deformación de la conexión implante-abutment. La estabilidad de los implantes individuales fue medida por evaluadores independientes locales que no fueron informados de la naturaleza del estudio, apretando manualmente los tornillos con un par de 10 Ncm en la conexión del abutment (3 meses después de la colocación del implante) y con un par de 30 Ncm en la carga inicial (entrega de coronas definitivas). A 1, 3 y 5 años después de la carga, la estabilidad de la corona única fue evaluada moviendo la corona con los mangos de metal de dos instrumentos dentales.
- Cualquier complicación biológica o protésica fue reportada.
Cambios en el nivel de hueso marginal peri-implantario evaluados en radiografías intraorales digitales tomadas con la técnica de paralelogramo en la colocación del implante, en la carga inicial (línea base), 1, 3 y 5 años después de la carga. En caso de que las radiografías no fueran legibles, se debían tomar nuevas radiografías. Un evaluador de resultados centralizado y capacitado midió los niveles de hueso marginal peri-implantario utilizando el software Image J (Institutos Nacionales de Salud, Bethesda, Maryland, EE. UU.). El software fue calibrado para cada imagen utilizando la longitud del implante conocida. En caso de que la longitud completa del implante no estuviera representada en la radiografía, se utilizó el diámetro en el cuello del implante para la calibración. Se realizaron mediciones del nivel de cresta ósea mesial y distal adyacente a cada implante con una precisión de 0.01 mm. Los puntos de referencia para las mediciones lineales fueron el margen coronal del collar del implante y el punto más coronal estimado de contacto hueso-implante. A los implantes con hueso hasta el margen coronal del collar del implante se les asignó el valor cero. Las mediciones mesiales y distales de cada implante se promediaron y se calcularon las medias a nivel grupal.
Un evaluador independiente en cada centro, enmascarado a las intervenciones, evaluó la estabilidad del implante. Las complicaciones fueron gestionadas e informadas directamente por el dentista tratante. Un único evaluador centralizado de resultados (Dra. Caroline Bolle), que no participó en el tratamiento de los pacientes ni conocía el alcance del estudio, midió todos los niveles de hueso marginal peri-implantario, de forma ciega hasta 3 años después de la carga. La evaluación del nivel óseo a los 5 años después de la carga fue realizada por Riccardo Visconti. Uno de los clínicos notó que los pilares de cobalto-cromo fundido aparecían en las radiografías un poco más radiopacos que los pilares de titanio mecanizado; sin embargo, los evaluadores de resultados no notaron esa posible diferencia.
No se calculó el tamaño de la muestra ya que no hay ensayos previos que evalúen este asunto; sin embargo, se decidió incluir solo a 60 pacientes (15 pacientes por centro), ya que esa era nuestra capacidad de reclutamiento realista durante un período de reclutamiento de 2 años. Se crearon cuatro listas de aleatorización restringida generadas por computadora. Solo uno de los investigadores (Dr. Marco Esposito), que no participó en la selección y tratamiento de los pacientes, conocía la secuencia de aleatorización y podía acceder a las listas de aleatorización almacenadas en su computadora portátil protegida por contraseña. Los códigos aleatorizados estaban encerrados en sobres sellados, idénticos, opacos y numerados secuencialmente. Los sobres se abrieron secuencialmente después de la toma de impresiones; por lo tanto, la asignación del tratamiento fue oculta a los investigadores encargados de inscribir y tratar a los pacientes.
Análisis estadístico
Todos los análisis de datos se llevaron a cabo de acuerdo con un plan de análisis preestablecido. El pilar fue la unidad estadística de los análisis. Un estudiante de odontología (Riccardo Visconti) específicamente capacitado en estadísticas analizó los datos sin conocer la asignación de grupos. Se presentó una comparación de las características en la colocación del implante entre grupos. Las diferencias en la proporción de resultados dicotómicos (fallos de corona/implante y complicaciones) se compararon entre los grupos utilizando una prueba de chi-cuadrado de McNemar. Las diferencias entre grupos para resultados continuos (cambios en el nivel marginal de hueso medio) se compararon utilizando una prueba t pareada. Las comparaciones entre los diversos puntos finales de seguimiento y las mediciones de colocación y carga del implante (línea base) se realizaron mediante pruebas t pareadas, para detectar cualquier cambio en el nivel marginal de hueso medio para cada grupo de estudio. Se creó un modelo de efectos mixtos utilizando el grupo de tratamiento y el centro como efectos fijos, los niveles de hueso radiográfico de línea base (carga) como covariable y el paciente como efecto aleatorio para comparar los cambios entre grupos y centros de niveles de hueso marginal entre la carga del implante (línea base), seguimientos a 1 y 3 años. Las diferencias entre centros para resultados dicotómicos se calcularon utilizando la prueba de chi-cuadrado o la extensión de Freeman-Halton de la prueba exacta de Fisher (cuando el conteo de celdas <5). Todas las comparaciones estadísticas se realizaron al nivel de significancia de 0.05. Se aplicó un análisis de intención modificada a tratar.
Resultados
Sesenta y cinco pacientes fueron evaluados para determinar su elegibilidad, pero solo 31 pacientes fueron inscritos de manera consecutiva en el ensayo por los tres centros participantes. Las razones para no incluir a 34 pacientes fueron: incapacidad para comprometerse a un seguimiento de 10 años (12 pacientes), necesidad de aumento óseo en la colocación del implante (nueve pacientes); necesidad de dos implantes adyacentes (ocho pacientes); solicitaron carga inmediata (tres pacientes); se negaron a participar en los ensayos (dos pacientes).
Cada centro debía inscribir a 15 pacientes, sin embargo, ningún centro logró alcanzar este objetivo y en particular: el Dr. Tallarico reclutó a 13 pacientes, el Dr. Meloni a cinco pacientes, y el Dr. Xhanari a 13 pacientes.
Desafortunadamente, cinco pacientes abandonaron después de la colocación del implante pero antes de la randomización y carga por las siguientes razones:
- Paciente #2 (centro Roma) falleció de un infarto 6 semanas después de la colocación del implante
- Paciente #3 (centro Roma) se negó a continuar con el tratamiento por problemas familiares y luego por el COVID-19.
- Paciente #5 (centro Roma) fue diagnosticada con cáncer de mama 2 meses después de la colocación del implante, dejó el tratamiento dental para el tratamiento del cáncer primero y luego por miedo al COVID-19.
- Paciente #11 (centro Roma) perdió el implante #26 1 semana después de la cirugía de segunda etapa pero antes de la asignación aleatoria en la toma de impresiones. Desafortunadamente, el paciente prefirió finalizar su tratamiento con una prótesis fija parcial sobre dientes naturales (#25 a #27), evitando un nuevo implante.
- Paciente #3 (centro Arzachena) se mudó a Panamá 3 meses después de la colocación del implante.
Después de la aleatorización y más precisamente en el seguimiento de 5 años, ocurrieron cinco abandonos:
- Paciente #6 (centro de Roma) se mudó a otro país después del seguimiento de 1 año.
- Paciente #4 (centro de Tirana) se mudó a otro país después del seguimiento de 2 años.
- Paciente #9 (centro de Tirana) se mudó a otro país antes del seguimiento de 1 año.
- Paciente #10 (centro de Tirana) se mudó a otro país después del seguimiento de 3 años.
- Paciente #13 (centro de Roma) se volvió inalcanzable después del seguimiento de 3 años.
Se registraron las siguientes desviaciones del protocolo:
Los dentistas administraron postoperatoriamente 600 mg de Ibuprofeno en lugar de 400 mg según el protocolo. Los pacientes #4, #7, #9, #12 (centro de Roma) recibieron dos implantes adyacentes cuando según el protocolo no deberían haberlo hecho.
Las radiografías periapicales del paciente #6 (centro de Roma) en la colocación de ambos implantes se perdieron. El paciente #2 (centro de Arzachena) el implante del estudio 45 (grupo de fundición) se conectó bajo la misma prótesis al implante en la posición 46 que no estaba en el estudio.
El paciente #8 (centro de Tirana) perdió las radiografías periapicales en el momento de la colocación de ambos implantes. El paciente #3 (centro de Tirana) la corona fue rehecha retenida por tornillo, en lugar de cementada, después de una mucositis causada por la retención del cemento.
Los pacientes fueron reclutados y tratados desde abril de 2017 hasta enero de 2019. El seguimiento de todos los pacientes restantes fue de 5 años después de la carga del implante.
Las principales características de los 26 pacientes a quienes se les asignaron aleatoriamente sus implantes fueron: 15 mujeres y 11 hombres, con una edad media de 45 años (rango de 21 a 83), 22 no fumadores y cuatro fumadores de hasta 10 cigarrillos al día.
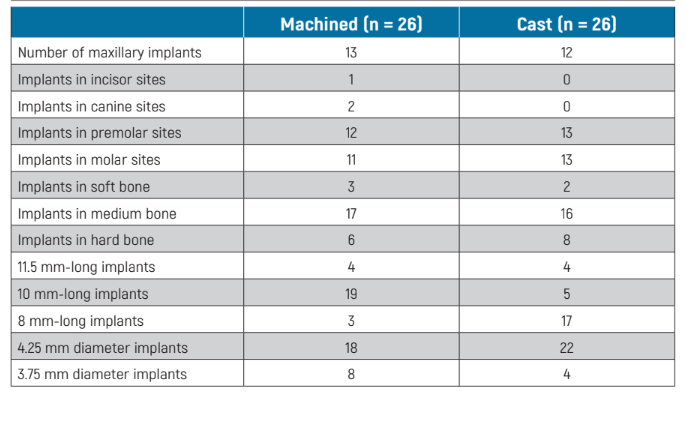
Las principales características basales del implante que fueron realmente aleatorizadas se presentan en la Tabla 1. No hubo desequilibrios basales significativos aparentes entre los dos grupos, con la posible excepción de más implantes de 10 mm de longitud en el grupo mecanizado y más implantes de 8 mm de longitud en el grupo fundido.
Fallos de prótesis: tres coronas del grupo fundido fallaron frente a ninguna del grupo mecanizado. La diferencia no fue estadísticamente significativa (diferencia en proporciones = 0.143 95% CI no estimado, prueba de McNemar P = 0.248). Una corona cementada en un pilar fundido (#46) en el paciente #3 (Tirana) fue reemplazada por una corona atornillada porque el implante se vio afectado por mucositis peri-implantaria, 1 mes después de la carga, debido a la retención del cemento. El paciente #5 (Arzachena) se presentó en la clínica sosteniendo en su mano el implante que fue colocado en la posición #15 con su propia corona, 17 meses después de la carga. El paciente #2 (Roma) tuvo su implante removido 4 años y medio después de la carga debido a peri-implantitis recurrente.
Fallos de implantes: dos implantes fallaron del grupo fundido (ver arriba) frente a ninguno del grupo mecanizado. La diferencia no fue estadísticamente significativa (diferencia en proporciones = 0.095; 95% CI no estimado, prueba de McNemar P = 0.480).
Además, dos implantes fallaron antes de la aleatorización:
- Paciente #7 (Tirana): durante la cirugía se colocó el implante #24 demasiado cerca del diente adyacente. Fue retirado de inmediato y reemplazado después de 2 meses. El paciente permaneció en el ensayo.
- Paciente #11 (Roma): el implante #26 falló 1 semana después de la cirugía de segunda etapa. El paciente prefirió una prótesis fija tradicional soportada por dientes naturales, evitando un nuevo implante, por lo tanto, salió del ensayo.
Complicaciones: ocurrieron tres complicaciones en el grupo de fundición frente a una en el grupo mecanizado, siendo la diferencia no estadísticamente significativa (diferencia en proporciones = 0.095; IC del 95% -0.077 a 0.259, prueba de McNemar P = 0.480). Las complicaciones en el grupo de fundición (paciente #3, Tirana) consistieron en una mucositis peri-implantaria que afectó al #46, 1 mes después de la carga, causada por la retención de cemento. Se resolvió cambiando la corona de cementada a atornillada. El paciente #12 (Roma) fue afectado por un pequeño astillado cerámico en el margen de la corona, notado en el seguimiento de 3 años, tratado con un poco de pulido. El paciente #2 (Roma) fue afectado por peri-implantitis con abscesos recurrentes aproximadamente cada dos meses a partir del cuarto año en función, tratado sin éxito con antibióticos sistémicos y desbridamiento.
La complicación en el grupo mecanizado (paciente #1 Roma) fue un pequeño astillado de cerámica en el margen de la corona, notado en el seguimiento de 1 año, que no requirió tratamiento.
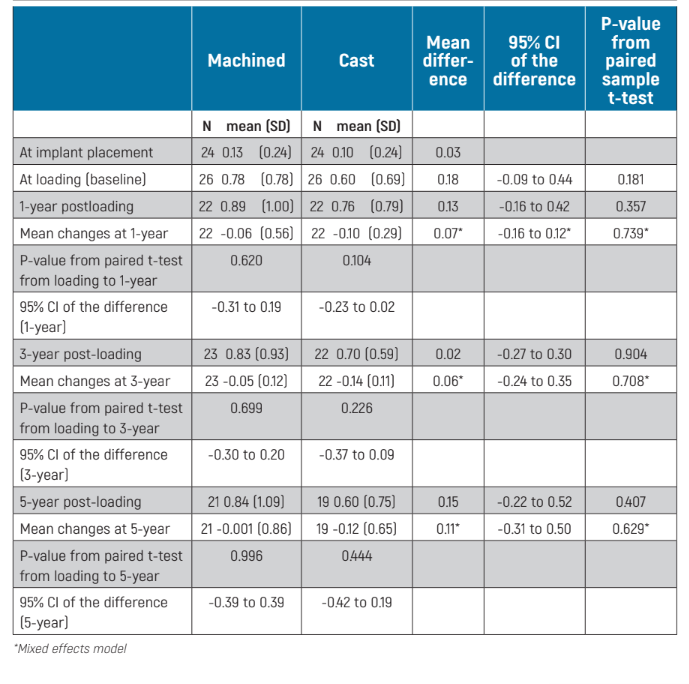
Cambios en el nivel óseo marginal peri-implantario se pudieron medir en todas las superficies del implante de las radiografías periapicales. No hubo diferencias estadísticamente significativas en los niveles óseos en la carga (línea base), 1, 3 y 5 años después de la carga entre los dos grupos (Tabla 2). Ambos grupos perdieron gradualmente hueso marginal peri-implantario y esto fue estadísticamente significativo (P = 0.001 para los pilares mecanizados y <0.001 para los pilares fundidos), pero no desde la carga del implante (línea base): P = 0.699 para los pilares mecanizados y P = 0.226 para los pilares fundidos (Tabla 2). A los 5 años después de la carga, los pacientes con pilares mecanizados perdieron -0.76 ± 1.09 mm en comparación con -0.56 ± 0.77 mm para los pilares fundidos, desde la colocación del implante, sin diferencias estadísticamente significativas entre los dos grupos (diferencia media -0.19 mm; IC 95% -0.54 a 0.25; P = 0.454). Mientras que desde la carga del implante (línea base), a los 5 años después de la carga, los pacientes con pilares mecanizados perdieron -0.001 ± 0.86 mm en comparación con -0.12 ± 0.65 mm para los pilares fundidos, la diferencia entre grupos no fue estadísticamente significativa (diferencia media 0.11 mm; IC 95% –0.31 a 0.50, modelo de efectos mixtos P = 0.629; Tabla 2).
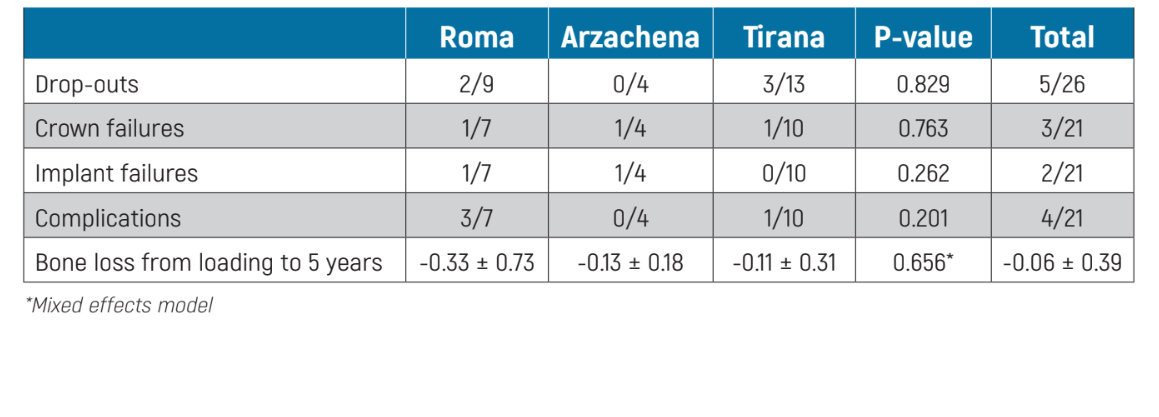
Comparación entre centros de diferencia: no hubo diferencias para ninguna de las medidas de resultado entre los tres centros (Tabla 3).
Discusión
Este ensayo fue diseñado para tener algunos datos preliminares sobre si sería más aconsejable utilizar pilares mecanizados o fundidos con el objetivo de reducir la posible fuga bacteriana de la unión implante-pilar caracterizada por una conexión interna, con el fin de minimizar la pérdida ósea y el riesgo de periimplantitis. Nuestros resultados preliminares basados en una pequeña población de estudio sugieren resultados clínicos a medio plazo muy similares para ambos tipos de pilares. Obviamente, nuestros resultados preliminares deben ser confirmados por seguimientos más largos (de al menos 10 años en función) y por más ensayos con tamaños de muestra más grandes.
Es difícil comparar los resultados actuales con los de otros ECA similares ya que no hay otros ensayos que prueben esta hipótesis.
Las principales limitaciones del presente ensayo son el pequeño tamaño de la muestra, las radiografías perdidas, que redujeron aún más el tamaño de la muestra para la evaluación radiográfica, y la duración limitada de este ensayo. Desafortunadamente, el tamaño de muestra planificado no se logró ya que un centro no proporcionó ningún dato y los tres centros restantes no reclutaron el número de pacientes acordado a priori. Además, algunos pacientes fallecieron o tuvieron fallos en los implantes después de la colocación del implante pero antes de ser aleatorizados y, finalmente, las restricciones de viaje impuestas por la pandemia de COVID-19 también afectaron el número de pacientes que pudieron asistir al seguimiento de 1 año, aunque dos pacientes reaparecieron para el seguimiento de 3 años.
Si los datos de otros ECA están disponibles, podría ser posible combinar los datos presentes con los de ensayos similares en metaanálisis, obteniendo tamaños de muestra más grandes para tener una estimación más precisa de las posibles diferencias, si las hay. En cuanto a la duración del seguimiento, se espera que todos los centros continúen monitoreando estas cohortes de pacientes hasta el seguimiento de 10 años, ya que, si existen algunas diferencias entre los dos tipos de pilares, podrían aparecer solo después de varios años en función.
Ambos pilares fueron evaluados en condiciones clínicas reales y los criterios de inclusión de pacientes fueron bastante amplios, por lo tanto, los resultados de la presente investigación pueden generalizarse con confianza a una población más amplia con características similares. Además, los datos in vitro obtenidos en una publicación anterior de este estudio no encontraron diferencias en el ajuste de los pilares fundidos y mecanizados. Estos resultados estaban en buena concordancia con los hallazgos de estudios in vitro anteriores y coinciden bien con las observaciones clínicas del presente estudio.
Conclusiones
Los datos clínicos presentes sugieren que hasta 5 años después de la carga, el pronóstico del implante no se ve afectado por el uso de pilares mecanizados o fundidos. Por lo tanto, los dentistas pueden elegir lo que prefieran. Sin embargo, estos resultados preliminares necesitan ser confirmados por ensayos más grandes con seguimientos de al menos 10 años.
Marco Tallarico, Katia Greco, Riccardo Federico Visconti, Erta Xhanari, Silvio Mario Meloni, Marco Esposito
Referencias
- Esposito M, Maghaireh H, Pistilli R, Grusovin MG, Lee ST, et al. Implantes dentales con conexiones internas versus externas: resultados a 10 años después de la carga de un ensayo controlado aleatorio multicéntrico pragmático. Clinical Trials in Dentistry. 2020;2:5-19.
- Kano SC, Binon PP, Curtis DA. Un sistema de clasificación para medir el microespacio entre el implante y el pilar. Int J Oral Maxillofac Implants. 2007;22(6):879-85.
- do Nascimento C, Barbosa RE, Issa JP, Watanabe E, Ito IY, et al. Filtración bacteriana a lo largo de la interfaz implante-pilar de componentes premecanizados o fundidos. Int J Oral Maxillofac Surg. 2008;37(2):177-80.
- do Nascimento C, Barbosa RE, Issa JP, Watanabe E, Ito IY, et al. Uso de hibridación de ADN-ADN en tablero de ajedrez para evaluar la contaminación interna de implantes dentales y comparación de la filtración bacteriana con pilares fundidos o premecanizados. Clin Oral Implants Res. 2009;20(6):571-7.
- Malaguti G, Denti L, Bassoli E, Franchi I, Bortolini S, et al. Tolerancias dimensionales y precisión de ensamblaje de implantes dentales y pilares mecanizados versus fundidos. Clin Implant Dent Relat Res. 2011;13(2):134-40.
- Atzenia E, Bassolib E, Dentib L, Gattob A, Iulianoa L, et al. Análisis de tolerancia para implantes dentales fundidos vs mecanizados. Procedia CIRP 33. 2015;263-8.
- Esposito M, Aparicio C, Xhanari E, Meloni SM, Bolle C, et al. Pilares mecanizados versus fundidos para implantes dentales: un ensayo controlado aleatorio multicéntrico de 1 año dentro de pacientes sobre coronas individuales evaluando la capacidad de sellado marginal y resultados. Clinical Trials in Dentistry. 2021;3:19-31.
- Xhanari E, Tallarico M, Bolle C, Buti J, Meloni SM, et al. Pilares mecanizados versus fundidos para implantes dentales individuales: un ensayo controlado aleatorio multicéntrico de 3 años dentro de pacientes. Clinical Trials in Dentistry. 2023;5:5-16.
