¿Deberíamos recomendar la reducción temprana del overjet para prevenir traumas dentales?
Traducción automática
El artículo original está escrito en idioma EN (enlace para leerlo) .
Resumen
Existe una asociación entre el aumento del overjet y el riesgo de trauma en los dientes incisivos maxilares en niños y adolescentes. Por lo tanto, parecería sensato recomendar la reducción del overjet lo antes posible para ayudar a reducir este riesgo. Sin embargo, los resultados ortodónticos son esencialmente los mismos, ya sea que comience el tratamiento en la dentición mixta temprana o tardía, mientras que el tratamiento temprano conlleva una mayor carga en el cumplimiento: toma más tiempo e involucra más citas. Este artículo explora la compleja asociación entre la reducción temprana del overjet y el trauma dental en el contexto de la mejor evidencia actual. Se aconseja una cuidadosa selección de casos al justificar la intervención temprana para el aumento del overjet basado en la reducción del riesgo de trauma.
Introducción
Las lesiones traumáticas en la dentición son un problema relativamente común entre niños y jóvenes adultos, con consecuencias de por vida para los individuos afectados. La prevalencia del trauma dental, que afecta predominantemente a los dientes incisivos maxilares, varía del 10 al 12% a las edades de 15 y 12 años, respectivamente, en el Reino Unido. La prevalencia global se ha informado en poco más del 15% en la dentición permanente, con hasta un 18% de los niños de 12 años afectados. Una amplia gama de factores de riesgo están asociados con el trauma dental, incluyendo: sexo del paciente; aumento del overjet (particularmente con protrusión dental y cobertura labial inadecuada); mordida abierta anterior; niños que toman riesgos; ciertos trastornos médicos, como epilepsia, parálisis cerebral o dificultades de aprendizaje; privación social; obesidad; uso inapropiado de los dientes; lesiones dentales previas y piercings orales (Tabla 1).
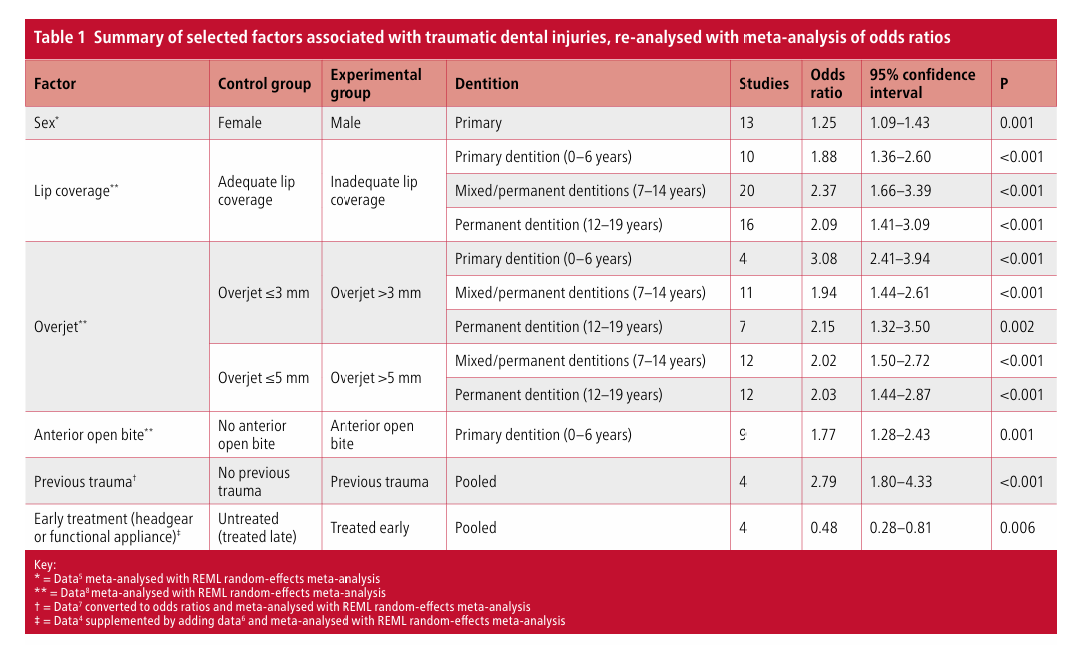
Entre estos factores de riesgo, un aumento del overjet está significativamente asociado con mayores probabilidades de desarrollar trauma a todas las edades y etapas del desarrollo dental, con lesiones dentales traumáticas atribuibles a un gran overjet en el 21% de los casos a nivel mundial. Los niños en las denticiones mixta o permanente (7-14 años) con un overjet >5 mm tienen 2 veces más probabilidades de experimentar una lesión dental traumática, mientras que los niños en la dentición permanente (>12 años) con un overjet >5 mm tienen 2 veces más probabilidades en comparación con los niños con un overjet <5 mm. Dada esta información, es importante que se consideren medidas preventivas en una etapa temprana en niños con un overjet aumentado para reducir el riesgo de trauma dental. Estas medidas deberían incluir consejos preventivos y el uso de protección bucal, particularmente durante deportes de contacto, y en última instancia, la reducción del overjet con tratamiento ortodóntico. Una pregunta importante para el dentista general (GDP) y el ortodoncista es si recomendar un tratamiento ortodóntico temprano para la reducción del overjet específicamente para disminuir la probabilidad de trauma. Aunque esto parecería sensato, el tratamiento temprano de la maloclusión de Clase II está asociado con algunas desventajas; en particular, un aumento del tiempo total de tratamiento, la necesidad de una retención prolongada de la reducción del overjet en la dentición mixta antes de una fase final de tratamiento con aparato fijo una vez que el niño entra en la dentición permanente y la posible pérdida de cumplimiento a largo plazo (Fig. 1). Además, los datos relacionados con la reducción temprana del overjet y la prevención del trauma son complejos y requieren un examen cuidadoso.
Corrección temprana de la maloclusión de Clase II
Es inevitable que el GDP en ejercicio vea a muchos niños con un aumento del overjet durante su vida laboral y si es >6 mm, hay una necesidad de tratamiento definida en el Reino Unido. Un aumento del overjet a menudo se establece mucho antes de los diez años y puede ser difícil aconsejar sobre el mejor momento para intervenir. Los problemas más amplios relacionados con la corrección temprana de Clase II han sido debatidos entre la comunidad ortodóntica durante décadas, con algunos de los primeros estudios clínicos que demostraron cambios dentales y esqueléticos significativos en niños con discrepancias de Clase II moderadas a severas que se sometieron a un tratamiento intensivo en la dentición mixta temprana. Los defensores de la intervención temprana afirmaron que comenzar en este momento maximizaba el éxito a través de efectos esqueléticos mejorados, utilizando principalmente aparatos funcionales y/o aparatos de ortodoncia. Sin embargo, gran parte de los datos que respaldan estas afirmaciones eran retrospectivos, lo que inevitablemente sobreenfatizaba los efectos positivos del tratamiento. Además, había más que una sospecha de que algunos de estos estudios indicaban que el crecimiento esquelético mejorado proporcionado por el tratamiento temprano a menudo se perdía a largo plazo. Reconociendo esta falta de evidencia de alta calidad, se llevaron a cabo tres ensayos clínicos aleatorizados (ECA) emblemáticos durante más de una década a principios de los 2000, dos en los EE. UU. y uno en el Reino Unido. Estos ensayos compararon el tratamiento temprano de la maloclusión de Clase II en dentición mixta con un aparato funcional (bionador o bloque doble) y/o aparato de ortodoncia, seguido de cualquier tratamiento adicional requerido en la dentición permanente, con un único curso de tratamiento integral realizado en la adolescencia temprana. Más recientemente, otro ECA basado en Suecia ha investigado los efectos del tratamiento temprano con activador de aparato de ortodoncia en niños de Clase II con un overjet excesivo. Colectivamente, los estudios estadounidenses y del Reino Unido encontraron que, si bien el tratamiento temprano es efectivo para reducir un overjet aumentado; al final del período de evaluación general, no se observan diferencias dentales o esqueléticas clínicamente significativas entre los niños tratados temprano o tarde. Estos hallazgos son consistentes con la literatura prospectiva más amplia sobre el tratamiento de la maloclusión de Clase II en niños, sugiriendo pocas ventajas reales del tratamiento temprano.
Cuadro 1 Factores que podrían influir en la decisión de corregir un aumento del overjet temprano
- Aumento significativamente del overjet (>10 mm) o exposición dental (longitud corta del labio superior, sonrisa gingival, proclividad significativa)
- El paciente está siendo acosado en la escuela
- Paciente femenina (que entra en el pico de crecimiento puberal antes)
¿Tratamiento temprano para prevenir el trauma en los incisivos superiores?
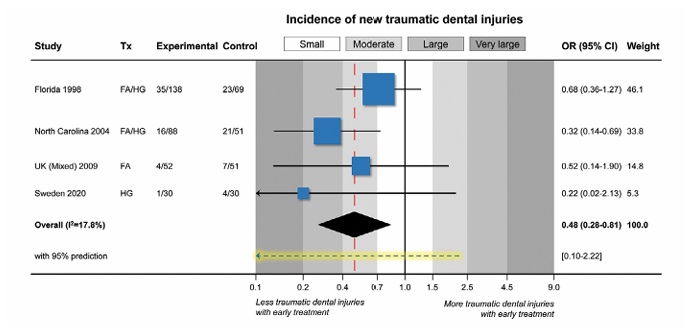
Curiosamente, estos cuatro ensayos han mostrado alguna asociación entre el tratamiento temprano y una reducción del nuevo trauma en los incisivos (Fig. 2). Esto es potencialmente importante porque representa una buena razón para considerar la reducción del overjet más temprano. En términos simples, el riesgo de trauma en los incisivos se redujo aproximadamente a la mitad (del 25.5% al 14.2%) en los niños que tuvieron su overjet corregido temprano, pero se aconseja precaución al interpretar estos resultados porque hubo una amplia variación en el efecto entre los ensayos (Fig. 2). El mayor efecto se ha observado en el ensayo sueco más reciente; sin embargo, la mayoría de estos niños de 8 a 10 años habían experimentado su trauma antes de la inscripción en el ensayo y, por lo tanto, la prevención a través de la reducción del overjet habría requerido comenzar el tratamiento incluso antes. Además, no está claro si aquellos que experimentaron trauma durante el ensayo eran nuevos casos o recurrencias y este estudio aún no ha informado sobre los resultados finales del tratamiento (después de la fase del aparato fijo) para ambos grupos aleatorizados. También es importante señalar que el estudio sueco tiene muy poco peso en el metaanálisis (5.3%) debido a su pequeña muestra y baja incidencia general de trauma (8.3%, en comparación con el 10.7% del estudio del Reino Unido; 26.6% del estudio de Carolina del Norte; y 28.0% del estudio de Florida) (Fig. 2). Una posible razón para estas variaciones es que ninguno de estos ECA utilizó el trauma como su resultado primario (lo que casi seguramente requeriría tamaños de muestra mucho más grandes) y la recolección de datos relacionada con el trauma en los incisivos careció de especificidad entre los ensayos. Hubo diferencias en cómo se registró el trauma dental y una falta de detalle clínico en las clasificaciones del tipo y la gravedad del trauma. Esto podría haber influido en por qué los datos de trauma basales parecen haber cambiado con la revisión sistemática sucesiva de este tema para tres de los ensayos, a pesar de la obvia naturaleza binaria de la incidencia del trauma (sucedió o no sucedió). Esto ha afectado inevitablemente el análisis e interpretación de los datos y la evidencia actual solo debe considerarse de calidad baja a moderada.
Decisiones sobre el momento del tratamiento
Entonces, ¿dónde deja todo esto al GDP o al ortodoncista frente a un niño pequeño que tiene un gran overjet? ¿Qué nos dice la mejor evidencia sobre el momento del tratamiento para este niño y qué consejo deberíamos dar a los pacientes y a sus padres? Estos estudios no dicen que el tratamiento temprano deba realizarse de manera rutinaria en estos niños, pero demuestran que podría haber una diferencia potencial en los resultados entre aquellos tratados temprano o más tarde. También deberíamos considerar algunos otros factores. Aparte de un mayor riesgo de trauma, un overjet aumentado se ha asociado con un impacto negativo en la calidad de vida relacionada con la salud oral (OHRQL) y potencialmente hace que un niño sea más susceptible a la victimización y al acoso, aunque la corrección temprana no parece influir en el OHRQL. Por lo tanto, parecería sensato adoptar un enfoque pragmático e incorporar un principio clave de la medicina basada en la evidencia: usar su juicio clínico para hacer lo que es mejor para su paciente dentro del contexto de la mejor evidencia disponible. En algunos niños, por lo tanto, parecería prudente considerar el tratamiento temprano, particularmente si hay un riesgo percibido mayor de trauma dentoalveolar o si están siendo molestados debido a dientes muy prominentes (Caja 1). Sin embargo, necesitamos ser honestos con nuestros pacientes y no abogar por un tratamiento temprano de Clase II para todos basado en el concepto de lograr una alteración significativamente mejorada en el crecimiento facial o la función oral, menos necesidad de extracciones de premolares en la adolescencia, o de hecho, un resultado de tratamiento fundamentalmente mejor. Se debe recordar que el tratamiento temprano impone una carga aumentada al paciente, dura más tiempo e involucra más citas con el ortodoncista. Todos estos factores deben ser equilibrados y las decisiones fundamentales sobre el momento del tratamiento deben adaptarse a cada paciente individual. La base de evidencia sobre este tema está creciendo, pero se necesita hacer más trabajo.
Conclusiones
Esta breve revisión ha destacado la cuestión del tratamiento ortodóntico temprano y se ha centrado en la gestión de discrepancias de Clase II y el riesgo de trauma dental. Aunque el tratamiento temprano no resulta en mejores resultados generales en comparación con el tratamiento posterior, se debe considerar iniciar temprano cuando se piensa que hay un riesgo real aumentado de trauma dental o un niño está siendo burlado debido a su sobrejet.
Autores: Martyn T. Cobourne, Andrew T. DiBiase, Jadbinder Seehra y Spyridon N. Papageorgiou
Referencias:
- Andreasen J O, Andreasen F, Andersson L. Manual y Atlas de Color de Lesiones Traumáticas en los Dientes. John Wiley & Sons: Nueva Jersey, 2018.
- NHS Digital. Encuesta de Salud Dental Infantil 2013, Inglaterra, Gales e Irlanda del Norte. 2015. Disponible en https://digital.nhs.uk/data-and-information/publications/statistical/children-s-dental-health-survey/child-dental-health- survey-2013-england-wales-and-northern-ireland (accedido en agosto de 2022).
- Petti S, Glendor U, Andersson L. Prevalencia e incidencia de lesiones dentales traumáticas en el mundo, un meta-análisis – Mil millones de personas vivas han tenido lesiones dentales traumáticas. Dent Traumatol 2018; 34: 71–86.
- Batista K B, Thiruvenkatachari B, Harrison J E, O’Brien K D. Tratamiento ortodóntico para dientes frontales superiores prominentes (maloclusión de Clase II) en niños y adolescentes. Cochrane Database Syst Rev 2018; DOI: 10.1002/14651858.CD003452.pub4.
- Corrêa-Faria P, Martins C C, Bönecker M, Paiva S M, Ramos-Jorge M L, Pordeus I A. Factores clínicos y características sociodemográficas asociadas con trauma dental en niños: una revisión sistemática y meta-análisis. Dent Traumatol 2016; 32: 367–378.
- Kallunki J, Bondemark L, Paulsson L. Tratamiento temprano con activador de ortodoncia de maloclusión de Clase II con sobrejet excesivo: un ensayo controlado aleatorio. Eur J Orthod 2021; 43: 639–647.
- Magno M B, Neves A B, Ferreira D M, Pithon M M, Maia L C. La relación del trauma dental previo con nuevos casos de trauma dental. Una revisión sistemática y meta-análisis. Dent Traumatol 2019; 35: 3–14.
- De Andrade Vieira W, Pecorari V G A, Gabriel P H et al. La asociación de una cobertura labial inadecuada y maloclusión con trauma dental en niños y adolescentes brasileños – Una revisión sistemática y meta-análisis. Dent Traumatol 2021; 38: 4–19.
- Petti S. Más de doscientos millones de lesiones en dientes anteriores atribuibles a un gran sobrejet: un meta-análisis. Dent Traumatol 2015; 31: 1–8.
- Fernandes L M, Neto J C L, Lima T F R et al. El uso de protectores bucales y la prevalencia de trauma dento-alveolar entre atletas: una revisión sistemática y meta-análisis. Dent Traumatol 2019; 35: 54–72.
- NHS England. Guías para la contratación de especialidades dentales – Ortodoncia. 2015. Disponible en https://www.england.nhs.uk/commissioning/wp-content/uploads/sites/12/2015/09/guid-comms-orthodontics.pdf (accedido en agosto de 2022).
- Kluemper G T, Beeman C S, Hicks E P. Tratamiento ortodóntico temprano: ¿cuáles son los imperativos? J Am Dent Assoc 2000; 131: 613–620.
- Wieslander L. Tratamiento intensivo de maloclusiones severas de Clase II con un aparato de cabeza-Herbst en la dentición mixta temprana. Am J Orthod 1984; 86: 1–13.
- Papageorgiou S N, Xavier G M, Cobourne M T. El diseño básico del estudio influye en los resultados de las investigaciones clínicas ortodónticas. J Clin Epidemiol 2015; 68: 1512–1522.
- Wieslander L. Efecto a largo plazo del tratamiento con el aparato de cabeza-Herbst en la dentición mixta temprana. ¿Estabilidad o recaída? Am J Orthod Dentofacial Orthop 1993; 104: 319–329.
- Keeling S D, Wheeler T T, King G J et al. Cambios esqueléticos y dentales anteroposteriores después del tratamiento temprano de Clase II con bionadores y aparato de cabeza. Am J Orthod Dentofacial Orthop 1998; 113: 40–50.
- O’Brien K, Wright J, Conboy F et al. Tratamiento temprano para maloclusión de Clase II División 1 con el aparato Twin-block: un ensayo controlado aleatorio multicéntrico. Am J Orthod Dentofacial Orthop 2009; 135: 573–579.
- O’Brien K, Wright J, Conboy F et al. Efectividad del tratamiento ortodóntico temprano con el aparato Twin-block: un ensayo controlado aleatorio multicéntrico. Parte 1: Efectos dentales y esqueléticos. Am J Orthod Dentofacial Orthop 2003; 124: 234–243.
- Tulloch J F, Phillips C, Koch G, Proffit W R. El efecto de la intervención temprana en el patrón esquelético en la maloclusión de Clase II: un ensayo clínico aleatorio. Am J Orthod Dentofacial Orthop 1997; 111: 391–400.
- Tulloch J F C, Proffit W R, Phillips C. Resultados en un ensayo clínico aleatorio de 2 fases de tratamiento temprano de Clase II. Am J Orthod Dentofacial Orthop 2004; 125: 657–667.
- Wheeler T T, McGorray S P, Dolce C, Taylor M G, King G J. Efectividad del tratamiento temprano de la maloclusión de Clase II. Am J Orthod Dentofacial Orthop 2002; 121: 9–17.
- Chen D R, McGorray S P, Dolce C, Wheeler T T. Efecto del tratamiento temprano de Clase II en la incidencia de trauma en incisivos. Am J Orthod Dentofacial Orthop 2011; DOI: 10.1016/j.ajodo.2011.02.023.
- Koroluk L D, Tulloch J F C, Phillips C. Trauma en incisivos y tratamiento temprano para maloclusión de Clase II División 1. Am J Orthod Dentofacial Orthop 2003; 123: 117–126.
- Thiruvenkatachari B, Harrison J E, Worthington H V, O’Brien K D. Tratamiento ortodóntico para dientes frontales superiores prominentes (maloclusión de Clase II) en niños. Cochrane Database Syst Rev 2013; DOI: 10.1002/14651858.CD003452.pub3.
- Kallunki J, Sollenius O, Paulsson L, Petrén S, Dimberg L, Bondemark L. Calidad de vida relacionada con la salud oral entre niños con sobrejet excesivo o mordida cruzada posterior unilateral con desplazamiento funcional en comparación con niños sin necesidad de tratamiento ortodóntico o con necesidad leve. Eur J Orthod 2019; 41: 111–116.
- Seehra J, Fleming P S, Newton T, DiBiase A T. Acoso en pacientes ortodónticos y su relación con la maloclusión, la autoestima y la calidad de vida relacionada con la salud oral. J Orthod 2011; 38: 247–256.
