Síndrome de Costen
Traducción automática
El artículo original está escrito en idioma RU (enlace para leerlo) .
Las enfermedades de la articulación temporomandibular son un conjunto de procesos patológicos que afectan todos los componentes estructurales de la propia articulación, así como la musculatura masticatoria, acompañándose de la afectación del funcionamiento normal de la mandíbula y la aparición de un síndrome doloroso en la región maxilofacial.
Más detalles sobre este tema en el curso en línea Disfunción de la ATM: una mirada moderna al problema.
Las enfermedades de la articulación temporomandibular a menudo se convierten en la causa de la supresión de funciones vitales del organismo: respiración, habla, alimentación, así como trastornos psicoemocionales, que a medida que progresan llevan a la incapacidad del paciente y empeoran su estatus social.
Principios de diagnóstico
La base del diagnóstico de las enfermedades de la articulación temporomandibular radica en la cuidadosa recopilación y análisis de datos clínicos, así como en la realización de estudios funcionales y radiológicos.
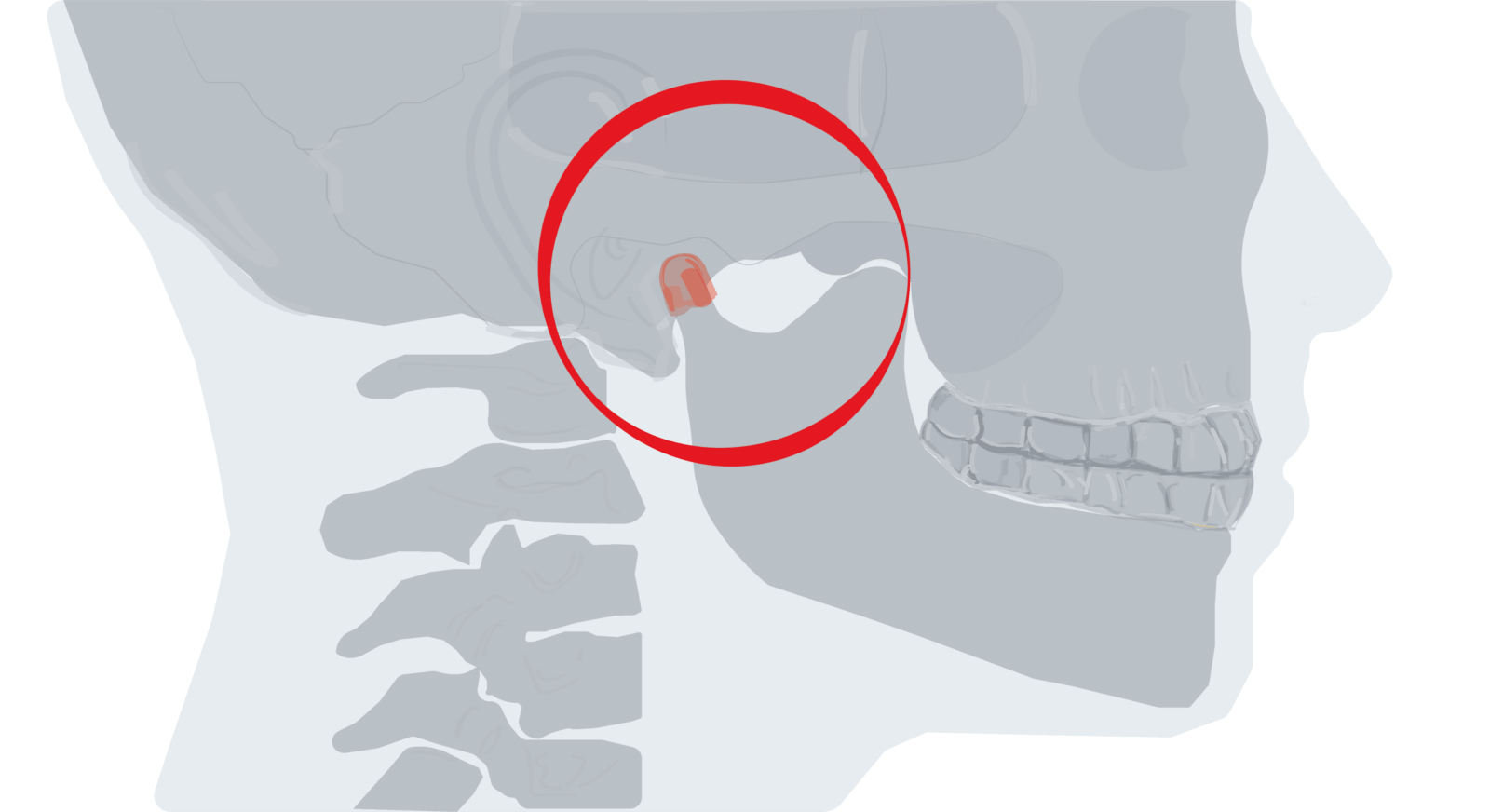
Figura 1. Localización del dolor en el síndrome de Costen.
Entre los métodos físicos de investigación, la recolección de quejas del paciente y la historia clínica de la enfermedad tienen una importancia clave. Las siguientes son las procedimientos clínicos obligatorios que se deben destacar:
- examen visual del sistema dentofacial;
- evaluación externa de la articulación temporomandibular;
- auscultación y palpación de la articulación;
- evaluación de la movilidad de la articulación;
- palpación de la musculatura masticatoria, así como de los músculos del cuello y del cinturón de las extremidades superiores.
En la diversidad de métodos radiológicos de investigación en la patología de la articulación temporomandibular, los siguientes han adquirido el mayor valor:
- tomografía,
- zonografía panorámica,
- ortopantomografía,
- tomografía computarizada,
- tomografía por resonancia magnética,
- tomografía dental volumétrica.
La tomografía por resonancia magnética es el estándar de oro para el diagnóstico en caso de daño a las estructuras de tejidos blandos de la articulación temporomandibular. Esto se debe a que, a diferencia de otros métodos de investigación radiológica, en la RM se visualizan el disco articular y el aparato ligamentoso circundante, así como la cápsula de la articulación en condiciones de contraste natural.
Entre los procedimientos diagnósticos funcionales, tienen una importante relevancia práctica los siguientes:
- electromiografía de la musculatura masticatoria,
- axiografías,
- audiografía de fenómenos sonoros de la articulación,
- MPI – análisis (evaluación de la posición de la mandíbula).
A medida que las tecnologías modernas se desarrollan y se implementan en la práctica dental, las tecnologías endoscópicas están ganando cada vez más popularidad en el diagnóstico de estados patológicos de la articulación.
La naturaleza de las enfermedades de la articulación temporomandibular es poliétiológica. Entre las causas que provocan la formación de cambios patológicos en la articulación, se pueden destacar numerosos factores locales y sistémicos.
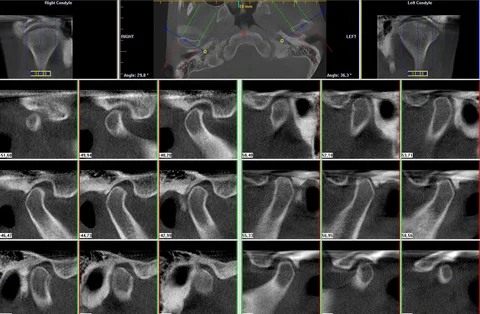
Figura 2. Tomografía de la articulación.
Los científicos han demostrado que en el proceso de desarrollo de los síntomas iniciales de disfunciones funcionales, que posteriormente conducen a la aparición de cambios estructurales en las formaciones óseas y de tejidos blandos, la influencia directa pertenece a los siguientes factores:
- la presencia de alteraciones en la oclusión,
- el estado del sistema musculoesquelético y del aparato muscular, incluyendo la columna vertebral,
- el estado de las estructuras internas de la articulación,
- el estado psicoemocional del paciente.
En este artículo nos detendremos más detalladamente en uno de los síndromes de disfunción dolorosa de la ATM (SDP ATM), el síndrome de Costen.
Síndrome de Costen
Según la clasificación CIE-10, este estado patológico tiene el código K07.60.
Diagnóstico del síndrome de Costen
Esta enfermedad se presenta con la misma frecuencia entre pacientes adultos y niños.
El síndrome de disfunción dolorosa se caracteriza por un dolor crónico, que se localiza alrededor de la propia articulación, así como en los músculos masticadores; es típica la irradiación a lo largo de la mandíbula inferior, hacia el oído, los dientes, la cabeza y el cuello.
Se suelen destacar dos principales factores etiológicos del dolor que aparece en la proyección de la articulación. Este síndrome doloroso puede ser causado por un espasmo muscular, en este caso se presenta un carácter miogénico del dolor. El segundo, de carácter artrógeno, se origina en las formaciones de tejidos blandos de la articulación, que se lesionan debido a un cambio en la posición natural de la cabeza de la mandíbula inferior.
Figura 3. Apófisis articular de la mandíbula inferior.
El dolor miogénico está principalmente relacionado con una lesión muscular en la historia clínica, esto puede ser consecuencia de una tensión repentina al morder alimentos duros, el resultado del desarrollo de miositis o estrés psicoemocional.
El dolor artrógeno es una consecuencia de la sobreextensión de los ligamentos intraarticulares de la articulación, se localiza en la cápsula articular, o es el resultado de la compresión de la zona bilaminar en caso de desplazamiento de la cabeza articular hacia atrás (síndrome de compresión), lo que imita la clínica de la enfermedad del oído.
Principales manifestaciones clínicas de la DTM
- Dolor de carácter espontáneo, a menudo se determinan puntos gatillo en los músculos masticadores o en los músculos del cuello.
- La irradiación del dolor puede observarse en diferentes partes del tronco, cabeza, cuello, dientes, mandíbulas, paladar, oído, órbita, garganta.
- Un precursor del dolor a menudo es la movilidad patológica de la mandíbula, chasquido en la articulación.
- Son característicos los trastornos auditivos periódicos y constantes, dolor sordo en la región del oído, tinnitus, dolor de cabeza, dolor ocular, mareos.
Al recopilar la historia clínica de la enfermedad, es importante recordar que el síndrome de Costen o la disfunción dolorosa de la articulación tiene una naturaleza poliétiológica, pero entre esta diversidad se pueden destacar varios factores clave que influyen directamente en el desarrollo de los síntomas de la enfermedad:
- estado de la columna vertebral y del aparato muscular,
- presencia de trastornos de la oclusión,
- estado interno de las formaciones articulares,
- estado psicoemocional del paciente.
Figura 4. Irradiación del dolor en el síndrome doloroso de la ATM.
En el proceso de realizar el examen clínico, se evalúa visualmente el estado de la articulación temporomandibular, se palpa la musculatura masticatoria y la articulación. A menudo, al realizar la palpación en el tejido muscular se determinan puntos gatillo, se identifican signos de dolor referido, factores que provocan la aparición del dolor. Entre estos últimos se encuentran los siguientes:
- inestabilidad de la oclusión,
- presencia de parafunciones,
- hábitos nocivos.
Es importante al primer contacto evaluar cuidadosamente el estado odontológico del paciente (defectos en las arcadas dentales, deformaciones, prótesis o empastes ineficaces, mordida alta, alteraciones en la distancia interalveolar). Entre los factores sistémicos, tiene una importancia primordial la identificación de patologías en el sistema musculoesquelético, la columna vertebral, y la evaluación del estado psicoemocional del paciente. Es necesario palpar los músculos del cuello y del cinturón de los miembros superiores.
Diagnóstico diferencial
El síndrome de Costen debe diferenciarse de las artritis infecciosas, traumáticas e inflamatorias. Otras enfermedades con las que es necesario realizar el diagnóstico diferencial del SBD de la ATM:
- artritis de diversas etiologías,
- migraña,
- neuralgias de diversos nervios: glosofaríngeo, ramas del trigémino, nervios del tambor, neuralgia del ganglio pterigopalatino,
- arteritis temporal,
- síndrome del apófisis estiloides,
- osteocondrosis cervical.
La realización del diagnóstico diferencial se facilita con la recopilación de la historia clínica de la enfermedad y un minucioso examen clínico del paciente.
Así, la artritis purulenta se acompaña de hinchazón de las estructuras blandas cerca de la articulación afectada, dolor en el área de inflamación. A la palpación de la articulación se produce un dolor agudo, siendo característico la limitación de la apertura bucal.
La artritis reumatoide representa un daño crónico sistémico del tejido conectivo, en el que se involucran en el proceso patológico las articulaciones, presentando una clínica que recuerda a la artritis destructiva.
Conjunto de signos típicos de la artritis reumatoide:
- en el momento del examen y en la historia clínica, el dolor se localiza en varias articulaciones diferentes al mismo tiempo;
- simetría en la afectación de las articulaciones;
- hinchazón, limitación de movimiento en varias articulaciones, rápida implicación de la mano, pie, muñeca;
- prueba positiva para el factor reumatoide.
Si al menos dos de los criterios anteriores se determinan en el paciente, se puede diagnosticar con confianza artritis reumatoide.
En caso de sospecha de artritis psoriásica, además de los signos inflamatorios en la articulación, es necesario prestar atención a los cambios psoriásicos en la piel y las uñas, este es el principal signo diagnóstico de la enfermedad.
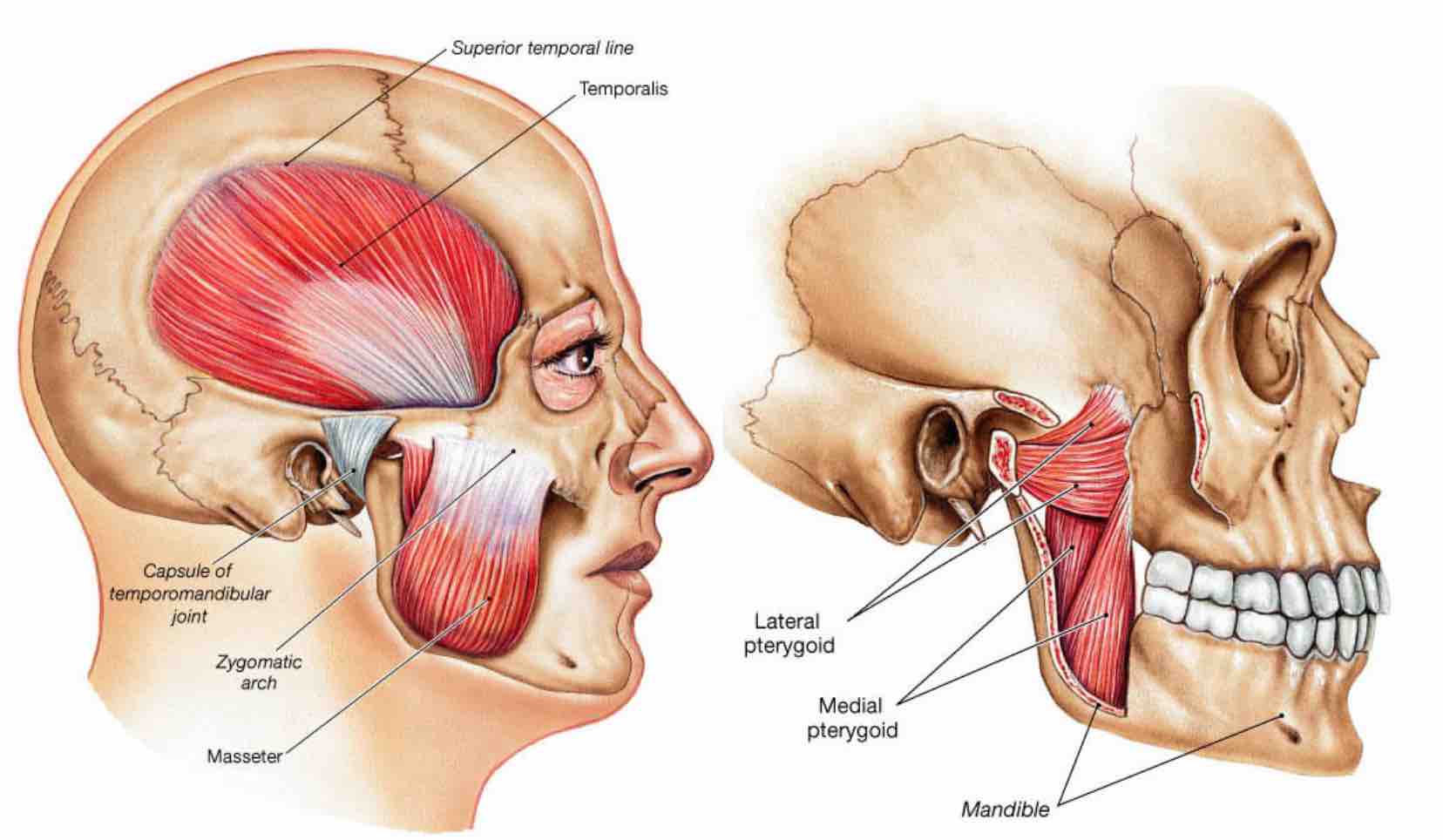
Figura 5. Músculos masticatorios.
Para realizar un diagnóstico diferencial del síndrome de Costen con neuralgias, es importante recordar que para estas últimas es característico la presencia de zonas gatillo, después de la irritación de las cuales el paciente experimenta un ataque agudo de dolor.
Principios de tratamiento
El tratamiento de esta enfermedad implica la interacción de muchos especialistas, comenzando por el cirujano maxilofacial, el ortopedista dental y el ortodoncista, y terminando con el fisioterapeuta, el ortopedista-traumatólogo, el psiquiatra y el psicoterapeuta. El objetivo del tratamiento es eliminar el dolor, normalizar las estructuras anatómicas de la ATM y la función de la musculatura masticatoria, y prevenir recaídas.
Los principios de la odontología neuromuscular en el seminario web Tratamiento de disfunciones musculoesqueléticas y disfunciones cráneo-cervico-mandibulares en la concepción de la ortodoncia neuromuscular.
