Necrosis de los tejidos duros del diente
Traducción automática
El artículo original está escrito en idioma RU (enlace para leerlo) .
El necrosis del tejido dental representa una patología grave que a menudo va acompañada de la pérdida del diente.
Cemento de ionómero de vidrio (GIC) y cemento de ionómero de vidrio modificado con resina (RMGIC): ventajas, indicaciones y aplicación clínica en el webinar Nuevos materiales en odontología pediátrica.
La enfermedad puede ser causada por varios factores causales externos e internos. Los endógenos incluyen los siguientes:
- trastornos en el funcionamiento de las glándulas de secreción interna,
- afecciones del sistema nervioso central,
- enfermedades hereditarias de los dientes,
- intoxicaciones crónicas del paciente.
Necrosis cervical
Una variante de esta patología no cariosa del diente es la necrosis cervical – una patología característica de pacientes con hipertiroidismo, mujeres embarazadas. La mayor intensidad de la enfermedad se observa cuando el hipertiroidismo se combina con el embarazo.
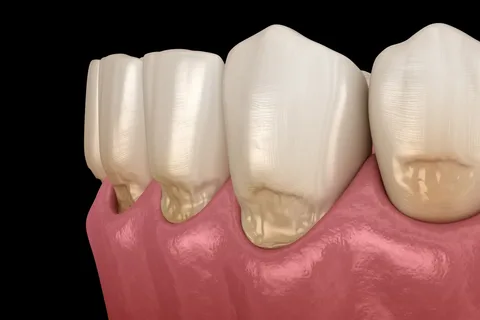
Figura 1. Defecto del esmalte en la zona cervical.
Los signos graves de tirotoxicosis son trastornos del metabolismo mineral y proteico. Manifestaciones clínicas características:
- formación de áreas de necrosis en la superficie vestibular principalmente en la región del cuello de los dientes frontales, menos en molares y premolares;
- inicialmente en la zona cervical se diagnostican pequeñas líneas calcáreas, cuya superficie es brillante y lisa;
- gradualmente, el área de los fragmentos afectados del esmalte aumenta, la superficie pierde brillo, se vuelve rugosa, y el esmalte adquiere un tono mate;
- con el tiempo, el esmalte en la zona afectada desaparece completamente, exponiendo la dentina;
- los bordes del defecto son borrosos, con tendencia a aumentar;
- en algunos pacientes, en ausencia de una higiene adecuada en el área del defecto, se forma una cavidad cariosa;
- el proceso patológico se extiende gradualmente a toda la superficie;
- el esmalte es tan frágil que se raspa con un excavador sin esfuerzo;
- la necrosis cervical, especialmente en la etapa de pérdida de la capa de esmalte, en la mayoría de los casos se acompaña de hipersensibilidad.
El paciente, al ser diagnosticado con necrosis cervical, debe someterse a un examen con un endocrinólogo. En casos de alta hipersensibilidad cervical se utilizan medios que ayudan a reducir su intensidad o eliminarla. Si se observa una lesión en la dentina y se ha formado una cavidad cariosa en la zona del foco necrótico, es necesario rellenar el diente. Solo es importante considerar el hecho de que en el futuro el esmalte alrededor de la restauración puede volver a sufrir necrosis, antes de rellenar se debe realizar una terapia de remineralización, esto permitirá fortalecer los tejidos del diente.
Necrosis ácida
La necrosis química, o ácida, es el resultado de un impacto local. Esta patología se observa en pacientes que han trabajado durante mucho tiempo en la producción de ácidos inorgánicos o orgánicos. En ausencia de una ventilación adecuada, los vapores de ácido se acumulan en el aire de los talleres de estas producciones, que al entrar en la boca, se conservan en la saliva. Esta última adquiere una reacción ácida, que posteriormente causa la descalcificación de los tejidos del diente.
Figura 2. Cierre de defectos en la zona cervical.
Las manifestaciones iniciales de la necrosis ácida son la aparición de entumecimiento y sensación de repugnancia en los dientes. A veces, la exposición a irritantes químicos y térmicos se acompaña de dolor, y puede notarse una sensación de que los dientes se pegan al cerrar la boca. Gradualmente, estas sensaciones desaparecen o se atenúan debido a la formación de dentina sustitutiva, el desarrollo de cambios distróficos en la pulpa o necrosis.
El esmalte de los dientes frontales durante un examen objetivo es mate, áspero y de un tono gris sucio. El desgaste de los dientes es significativo. En el borde cortante, el esmalte desaparece, formándose fragmentos puntiagudos de la corona que se rompen fácilmente, luego el proceso de desgaste y destrucción afecta los tejidos del diente no solo en la superficie vestibular, sino también en la lingual del grupo frontal. Con el tiempo, las coronas de los dientes frontales se destruyen hasta el nivel de la encía, y los premolares y molares se desgastan severamente.
La prevención del necrosis químico consiste principalmente en asegurar una ventilación adecuada de entrada y salida para sellar el proceso de producción. En los talleres se colocan dispositivos con agua alcalina, donde los empleados deben enjuagar la cavidad bucal. En el tratamiento del necrosis ácido, es necesario eliminar la influencia del agente ácido, someter al paciente a terapia de remineralización, y luego se realiza el sellado con cementos de ionómero de vidrio.
Necrosis tóxico
Se desarrolla debido a la inhalación frecuente de vapores de acetona, gasolina y otras sustancias similares. Es más común en adolescentes.
Figura 3. Remineralización del esmalte.
Manifestaciones clínicas típicas
- en las primeras etapas, el esmalte adquiere una coloración amarillo claro o marrón oscuro,
- el esmalte pierde su brillo, la superficie se vuelve rugosa;
- aparecen áreas de desmineralización;
- con el tiempo se forman extensos fragmentos de necrosis, cuya superficie está cubierta por masas necróticas sueltas.
Los pacientes de este grupo necesitan seguimiento médico regular.
Necrosis postradiación o radiación
Se desarrolla como resultado de la exposición a la radiación ionizante durante el tratamiento de tumores malignos, así como bajo la influencia de factores nocivos industriales.
La patogénesis del necrosis por radiación no está completamente establecida. La enfermedad tiene un curso crónico. La patología de la respiración tisular en su fase aeróbica se acompaña de la acumulación en los tejidos, incluyendo la pulpa dental, de productos de metabolismo suboxidados, característicamente hay una persistente alteración de la oxidación subsiguiente de estos a dióxido de carbono y agua. Bajo la influencia de la radiación ionizante, estos procesos que ocurren en la pulpa dental causan una alteración de la trofia y los mecanismos naturales de remineralización de los tejidos dentales.
Manifestaciones clínicas del necrosis postradiación:
- radiomucositis de la mucosa de los órganos de la cavidad oral,
- distorsión o pérdida de la sensibilidad gustativa,
- xerostomía,
- caries aguda,
- necrosis por radiación.
Los focos de necrosis son inicialmente locales, luego se extienden circularmente por la superficie del diente, adquieren un color oscuro, son indoloros, y se llenan con masas necróticas blandas. Las superficies oclusales y vestibulares de los dientes son frágiles y desgastadas.
Figura 4. Sequedad de los labios.
Características del caries agudo en necrosis postradiación:
- los bordes de las cavidades cariosas son irregulares, erosionados,
- las cavidades están llenas de masas sueltas de color gris sucio, que se eliminan prácticamente sin dolor;
- las obturaciones caen, tanto las antiguas como las recién colocadas;
- los indicadores de electroodontometría están disminuidos.
La prevención de la necrosis por radiación consiste en minimizar la exposición directa a la radiación, lo cual se logra mediante el uso de una capa de plomo que se coloca en la boca del paciente antes de cada sesión de radioterapia. Es importante reducir el impacto directo de la radiación penetrante mediante un curso de terapia de remineralización previo (el día antes de la irradiación) combinado con antioxidantes.
El sellado es posible después de un mes y medio con la aplicación obligatoria de un relleno terapéutico a base de hidróxido de calcio, que tiene un efecto odontotrópico. Los dientes afectados por esta patología se sellan exclusivamente con cemento de ionómero de vidrio.
Necrosis computarizada
Las manifestaciones clínicas de la necrosis computarizada se caracterizan por su multiplicidad, sistematicidad y extensión del daño dental. Las áreas de necrosis ocupan una parte significativa, a veces grande, de la superficie de los dientes, incluyendo áreas resistentes a la caries. Estas lesiones son predominantemente pigmentadas: de color marrón oscuro, casi negro, presentadas como masas sueltas de un tono marrón sucio, que se eliminan fácilmente con un excavador, pero son dolorosas. Los fragmentos no dañados son de color grisáceo-blanco o turbio-blanco, y carecen de brillo. Es característica una ligera hiperestesia en las etapas iniciales del proceso patológico.
Figura 5. Cemento de ionómero de vidrio para empastes.
Todos los pacientes notan hiposalivación, que gradualmente se convierte en xerostomía. Las raíces de los dientes están expuestas, especialmente en el lado vestibular, se observa reabsorción del hueso alveolar y de los tabiques interdentales.
Signos radiológicos: la imagen del hueso alveolar y del diente es borrosa, lo que confirma la hipomineralización de estas formaciones anatómicas.
En la sangre, el análisis bioquímico no revela anomalías, pero en los pacientes la coagulación de la sangre es más lenta, la operación de extracción de dientes requiere el uso obligatorio de medicamentos hemostáticos, preparación previa del paciente. Los dientes extraídos son frágiles, a menudo se desmoronan en las pinzas.
En la primera etapa, el tratamiento local implica la limpieza del diente de tejidos necrosados, realizando la remineralización mediante aplicaciones diarias de preparados que contienen fosfato. Después de varios meses, se puede comenzar a empastar selectivamente algunos dientes.
Sobre el uso de cemento de ionómero de vidrio para crear restauraciones directas en el webinar Restauraciones estéticas en odontología pediátrica. Tomando decisiones clínicas correctas.