Características generales de la mordida profunda
Traducción automática
El artículo original está escrito en idioma RU (enlace para leerlo) .
El sobremordida es una variedad de anomalías verticales, su principal característica es la superposición incisiva, que es aproximadamente 2/3 o más de la altura de las coronas.
Más información sobre el tratamiento de la sobremordida en el webinar Sobremordida y mordida cruzada: protocolos de tratamiento.
Se pueden identificar los siguientes cambios morfológicos característicos de la sobremordida:
Desde el lado de las mandíbulas:
- la mandíbula superior está rotada hacia adelante y hacia abajo en el eje transversal;
- la mandíbula inferior está rotada hacia atrás y hacia arriba;
- las dimensiones de las mandíbulas están alteradas: la mandíbula superior es un poco más grande en relación con la inferior.
Desde el lado de las filas dentales:
- en las áreas laterales de las mandíbulas se observa intrusión – esto es un acortamiento dentoalveolar;
- en la sección frontal se observa extrusión – esto es un alargamiento dentoalveolar.
Desde el lado de los dientes individuales:
- los dientes frontales inferiores ocupan una posición alta;
- los dientes frontales superiores ocupan una posición baja;
- las coronas de los incisivos superiores tienen una forma atípica.
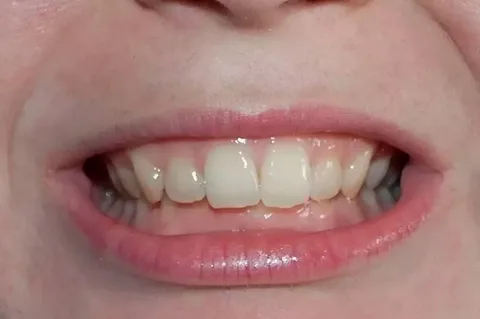
Figura 1. Profundo solapamiento incisal.
Razones para el desarrollo de una mordida profunda
Los factores etiológicos que contribuyen a la formación de un profundo solapamiento incisal son variados:
- Daños no cariosos y cariosos en los dientes posteriores, su extracción temprana o desgaste irregular: estas son las principales causas de la mordida profunda.
- Hábitos perjudiciales, entre los que se pueden destacar chuparse el dedo o morder diversos objetos, que promueven la desviación de los dientes frontales, interrumpen los contactos aproximales con los dientes antagonistas, lo que lleva a una reducción en la altura de la mordida, los primeros molares permanentes se establecen en un nivel oclusal atípico, los procesos alveolares en el área de los dientes posteriores permanecen subdesarrollados.
- La interrupción de los contactos de los dientes frontales es causada por la extrusión en esta área.
- El desarrollo de una mordida profunda, la posición incorrecta de los dientes frontales, la falta de soporte y la extrusión son precedidos por trastornos del habla, deglución y respiración.
- Los factores predisponentes de una mordida profunda también incluyen dientes supernumerarios, diastemas, adentia congénita, macro y microdontia, secuencia incorrecta de cambio de dientes, trastornos en los tiempos de erupción.
- La retrusión o protrusión de los dientes frontales, la rama mandibular acortada, su ángulo reducido son las premisas para el desarrollo lento de los procesos alveolares en el plano vertical.
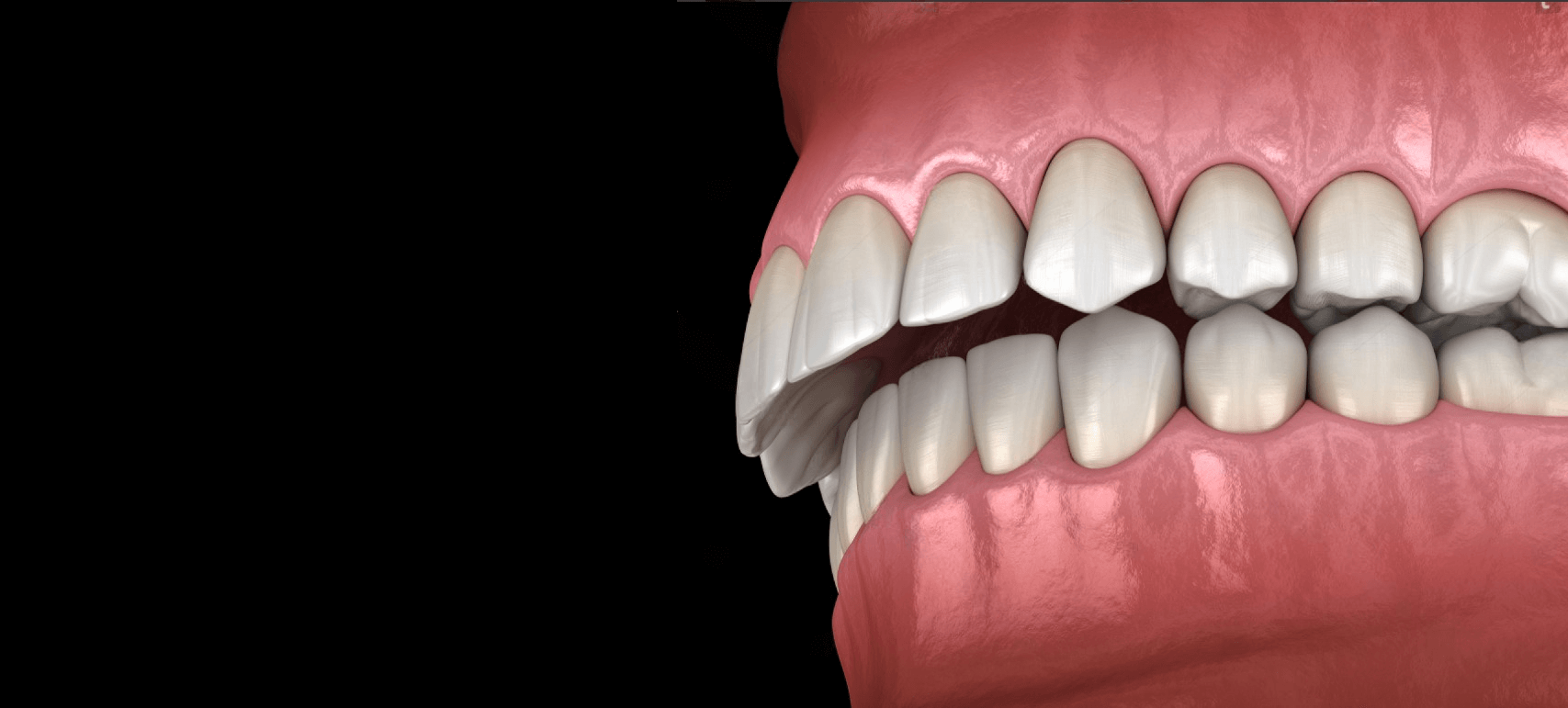
Figura 2. Clínica de mordida profunda.
Manifestaciones clínicas
Las manifestaciones de la mordida profunda se determinan por la combinación de esta con otras anomalías de la mordida. Características faciales típicas:
- acortamiento de la parte inferior de la cara,
- profundo pliegue supramental,
- el labio inferior es más grueso,
- cambios adicionales causados por síntomas de oclusión distal o mesial.
Cuando la mordida profunda se combina con una neutral, se observan las siguientes manifestaciones:
- arcos dentales aplanados,
- los dientes frontales están colocados estrechamente,
- se observa protrusión de los incisivos superiores y retrusión de los inferiores,
- los incisivos inferiores con sus bordes cortantes pueden dañar la mucosa del paladar, mientras que los superiores pueden lesionar los papilas interdentales vestibulares en el área de los dientes inferiores, pudiendo causar su desprendimiento.
En el contexto de una mordida distal combinada con la protrusión de los dientes frontales superiores, los inferiores dañan la mucosa del paladar o no entran en contacto con ella. En el contexto de una mordida distal combinada con la retrusión de los dientes frontales superiores, se observa un acortamiento de los arcos dentales, la mordida profunda crea un bloque que impide el desarrollo normal de la mandíbula inferior. Se limita la proyección hacia adelante de la mandíbula inferior, lo que afecta negativamente la masticación.
En el contexto de una mordida mesial se forma un solapamiento inverso de los incisivos, la posición de la mandíbula inferior y la forma de las filas dentales dependen de la posición de los dientes.
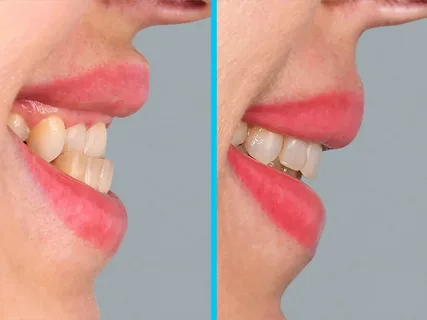
Figura 3. Solapamiento inverso de los incisivos.
Trastornos funcionales típicos
- La eficacia de la masticación disminuye.
- El periodonto de los dientes frontales experimenta sobrecargas significativas.
- La membrana mucosa a menudo sufre cambios traumáticos.
- Se desarrollan enfermedades del periodonto.
- Los bordes cortantes de los dientes frontales están sujetos a desgaste.
Diagnóstico de la mordida profunda
Para establecer un diagnóstico correcto se utilizan los siguientes métodos:
- Examen clínico.
- Estudio de modelos diagnósticos, mediciones en ellos.
- Evaluación de la fotometría de frente y de perfil.
- Radiografías laterales de la cabeza.
- Ortopantomografía de las mandíbulas.
Al analizar las radiografías laterales, es necesario especificar el tipo de crecimiento de la mandíbula. Si predomina el tipo de crecimiento horizontal, esto es un factor desfavorable en el pronóstico del tratamiento de la mordida profunda.
Principios de terapia
La corrección de la mordida profunda es especialmente efectiva en la etapa de erupción de los dientes de leche, el reemplazo de los incisivos de leche por permanentes, y la aparición de los primeros y segundos molares permanentes.
Tareas clave del tratamiento
- eliminación de las causas que impiden la extrusión de los dientes masticatorios, asegurando su separación, previniendo la extrusión adicional de los dientes frontales;
- corrección de la forma de las filas dentales, la disposición de los dientes individuales, optimización de la posición de la mandíbula inferior;
- creación de condiciones para el crecimiento y desarrollo de las mandíbulas.
En la etapa de la mordida temporal, se intenta acostumbrar a los niños al consumo de alimentos duros, lo que favorece la formación natural de los arcos dentales y los procesos alveolares. En caso de destrucción prematura de los molares temporales por un proceso carioso, es necesario restaurarlos con empastes o estructuras ortopédicas. En caso de hábitos dañinos, se utilizan placas vestibulares. Si el frenillo de la lengua está mal adherido, es necesario realizar una corrección, llevar a cabo una operación plástica. En caso de extracción prematura de los molares temporales, los defectos se reemplazan con prótesis.
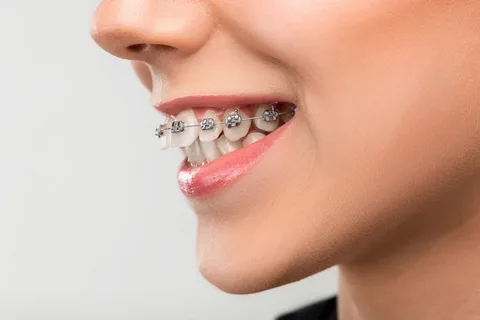
Figura 4. Tratamiento con el sistema de multibonding.
En el contexto de la adhesión de anomalías sagitales de oclusión, se recomienda realizar los siguientes pasos:
- fabricación de una placa vestibular, donde se proporciona una plataforma de mordida para los incisivos;
- miogimnasia para optimizar el funcionamiento de los músculos que rodean las filas dentales;
- gimnasia terapéutica dirigida a la corrección de la postura.
En la etapa de mordida mixta, se recomienda comenzar el tratamiento ortodóntico. Durante la erupción de los primeros molares permanentes, la disociación de los dientes masticatorios favorece su extrusión hasta el contacto con los dientes antagonistas, lo que ayuda a reducir la profundidad de la superposición incisiva. Para la disociación de los dientes masticatorios en una oclusión neutral, se utiliza una placa removible con una plataforma de mordida, que se fabrica para el maxilar superior.
Se debe tener en cuenta que la disociación debe exceder en dos milímetros la magnitud del reposo fisiológico (debe ser de 4 mm); la plataforma de mordida no puede ser lisa, se fabrica con impresiones de los dientes para prevenir su desplazamiento lateral o hacia adelante. Si el arco dental superior es estrecho, no hay diastema entre los incisivos, están ubicados muy juntos, la placa se equipa adicionalmente con un tornillo expansor.
En la etapa de finalización del oclusión mixta, a la edad de los pacientes de 10-12 años, se utiliza el aumento fisiológico de la oclusión mediante la colocación de premolares, caninos y incisivos en la oclusión correcta. Se utilizan los mismos aparatos que en el período anterior.
En la etapa de oclusión permanente, cuando la edad de los pacientes supera los 12 años, para corregir anomalías de la oclusión severamente pronunciadas, que se combinan con una oclusión profunda, se utilizan aparatos ortodónticos vestibulares de arco fijo intraorales — Engle, sistemas de multibonding. Junto con placas removibles disociadoras, que están equipadas con dispositivos de diseño como la plancha inclinada y la plataforma de mordida, también se utiliza el arco de reversión, que facilita el movimiento vertical de los dientes frontales. En la etapa preparatoria del tratamiento se realiza una compactosteotomía.
Si el tratamiento se inicia en la etapa de oclusión mixta o permanente, y se eliminan, además de los cambios morfológicos, también los cambios funcionales, y la oclusión profunda no es una característica familiar, y el tipo de crecimiento de las mandíbulas no es horizontal sino vertical, entonces el pronóstico será favorable. La duración de la retención se determina por el período de desarrollo de la oclusión y el tipo de aparatos utilizados para el tratamiento.
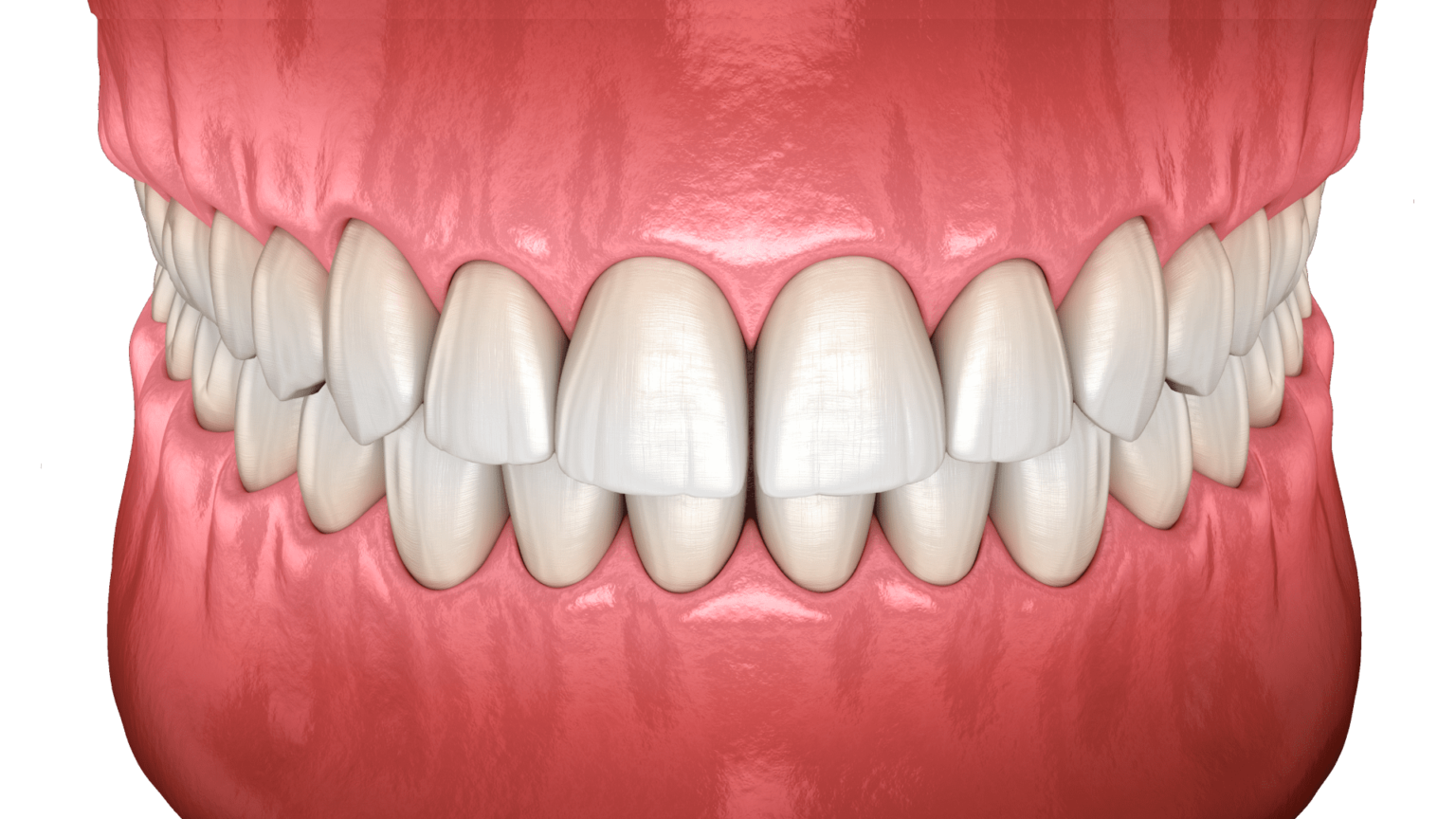
Figura 5. Oclusión neutra.
Errores más comunes al corregir una mordida profunda:
Uso de dispositivos con plataformas de mordida en el contexto de una posición apretada de los dientes frontales. Para lograr un resultado positivo, es importante primero eliminar la congestión mediante la expansión del arco dental o la extracción de dientes.
La eliminación de la protrusión de los incisivos agrava la superposición incisiva, esto debe recordarse al planificar el tratamiento de la mordida en diferentes etapas de su formación.
Técnica de tratamiento de la mordida profunda en pacientes adultos en el webinar Casos clínicos complejos y pacientes de edad avanzada. Características del tratamiento ortodóntico.