Estomatitis candidiásica. Etiología, síntomas, diagnóstico
Traducción automática
El artículo original está escrito en idioma RU (enlace para leerlo) .
Candidiasis oral, candidiasis oral, candidiasis de la mucosa bucal, y en el lenguaje popular — aftas bucales – todos estos son sinónimos de la misma enfermedad, causada por hongos similares a las levaduras. En el artículo, examinaremos la etiología, síntomas y diagnóstico del candidiasis oral.
Más información útil sobre enfermedades de la mucosa bucal en la sección de nuestro sitio Educación en Periodontología.
Etiología del candidiasis oral
La causa del candidiasis oral son los hongos similares a las levaduras del género Candida. Estos hongos pertenecen a los hongos imperfectos, deuteromicetos, que tienen una estructura compleja. Tienen una pared celular que consta de 5-6 capas, tienen un órgano perforador que afecta a las células del huésped, y presentan diferencias significativas en comparación con otros hongos similares a las levaduras.
La diferencia entre los hongos del género Candida y otros hongos similares a levaduras es la siguiente:
- capacidad de crecer en un entorno con temperaturas de 30-37 grados Celsius;
- el entorno óptimo es ligeramente ácido/ácido (pH = 5,8 – 6,5);
- capacidad para fermentar carbohidratos (su principal fuente de alimentación);
- aerobios (prefieren oxígeno);
- seleccionan medios con glucógeno.
Los Candida son hongos oportunísticamente patógenos, lo que significa que son seguros en ausencia de factores predisponentes. Pero tan pronto como ocurren cambios en este equilibrio, se vuelven patógenos. Es importante entender qué condiciones específicas llevan a la activación de la patogenicidad de los hongos del género Candida. Aquí, el papel principal no lo juegan los factores de patogenicidad, sino el estado de la defensa inmunitaria del organismo humano. Por supuesto, la patogenicidad de los hongos del género Candida varía entre animales y humanos. Para los humanos, la más peligrosa es Candida albicans, y para los niños, Candida tropicalis.
Factores predisponentes para la candidiasis oral
Los factores que contribuyen a la activación de los factores patógenos de las candidas son los siguientes:
- disminución de las defensas del cuerpo - inmunidad;
- presencia de inmunodeficiencias congénitas o adquiridas;
- trastornos metabólicos, trastornos endocrinos (diabetes, amenorrea, estados de deficiencia de hierro);
- avitaminosis (especialmente de las vitaminas B1, B2, B12, que participan en la supresión de la actividad de los microorganismos);
- enfermedades infecciosas agudas, exacerbaciones de enfermedades crónicas;
- enfermedades de los órganos genitales femeninos;
- uso prolongado de anticonceptivos orales;
- embarazo;
- quemaduras de gran tamaño;
- raquitismo;
- prematuridad;
- oncología;
- enfermedades del tracto gastrointestinal;
- uso de antibióticos, grandes dosis de drogas, inmunodepresores;
- condiciones laborales. Se ha observado que las personas que trabajan en plantas de hidrólisis y levadura, fábricas de producción de antibióticos, cerveza y otras bebidas alcohólicas, sufren de candidiasis oral más frecuentemente que otras;
- falta de higiene personal;
- falta de limpieza y orden en los objetos de uso doméstico (las candidas pueden encontrarse en juguetes infantiles, platos, tazas);
- consumo de vegetales y frutas sin lavar;
- en bebés lactantes, la candidiasis oral ocurre más a menudo cuando están sobrecalentados, es decir, cuando usan pijamas ajustadas o están envueltos de manera voluminosa.
- alimentación artificial de niños menores de 6 meses;
- factores yatrógenos: bordes afilados de empastes, prótesis dentales mal ajustadas, quemaduras químicas con formalina, pastas arsenicales. Todo lo que conduce a la violación de la integridad de la mucosa bucal.
Como se puede ver, hay muchas razones y factores que activan las candidiasis. Por lo tanto, el enfoque del tratamiento debe ser adecuado, y primero se debe tratar la causa y luego los síntomas.
Patogénesis de la candidiasis oral
La patogénesis de la candidiasis oral es bastante simple: el hongo se encuentra en la superficie de la mucosa oral o en la superficie de la piel, y si no hay daño o factores provocadores, no penetra dentro del epitelio; si están presentes, penetra y comienza la patología visible.
Sin embargo, estos son solo dos de los cinco mecanismos de acción de los hongos en el cuerpo. La candidiasis es un problema muy serio, ya que puede extenderse a los órganos. Así, después de penetrar en el epitelio, la candida puede interactuar con los macrófagos y los neutrófilos. Después de lo cual penetra en las células de órganos como el hígado, el corazón, los riñones, formando granulomas. Y la última y más ominosa etapa es la penetración en la sangre y el desarrollo de candidemia. Después de lo cual ocurre la muerte.
Clasificación de la candidiasis oral
Clasificación del estomatitis candidiásico según la ICD-10:
- A00-B99 Algunas enfermedades infecciosas y parasitarias;
- B35-B49 Micosis;
- B37 Candidiasis
- B37.0 Estomatitis candidiásica - candidiasis de la cavidad oral.
Clasificación del estomatitis candidiásico según N.D. Sheklakov:
- Candidiasis superficial de las membranas mucosas, piel, uñas;
- Candidiasis granulomatosa crónica generalizada;
- Candidiasis visceral (sistémica).
Por su curso:
- Candidiasis pseudomembranosa aguda (candidiasis oral);
- Candidiasis atrófica aguda;
- Candidiasis hiperplásica crónica;
- Candidiasis atrófica crónica.
Síntomas del estomatitis candidiásico
Síntomas del estomatitis candidiásico:
- dolor al comer;
- dolor en reposo;
- ardor;
- picazón;
- sequedad de la boca;
- mal aliento;
- presencia de manchas en la mucosa;
- alteración (cambio) del gusto;
- sangrado de las encías;
- aumento de los ganglios linfáticos;
- aumento de la temperatura corporal.
Las úlceras suelen ubicarse en la mucosa de las mejillas, las amígdalas palatinas y el interior de los labios. Menos frecuentemente en la lengua y debajo de la lengua.
Diagnóstico de la candidiasis oral
El diagnóstico de la candidiasis oral se basará en la entrevista al paciente y en el examen clínico por parte del especialista. Además, para confirmar el diagnóstico de CANDIDIASIS oral, es necesario realizar pruebas de laboratorio. Para ello, se realiza un raspado (frotis) de la superficie y se envía al laboratorio. En el laboratorio, los materiales se examinan en 2 direcciones:
- cultivos en medios nutritivos — medio Sabouraud, mosto - agar o candida - agar;
- microscopía de frotis teñidos.
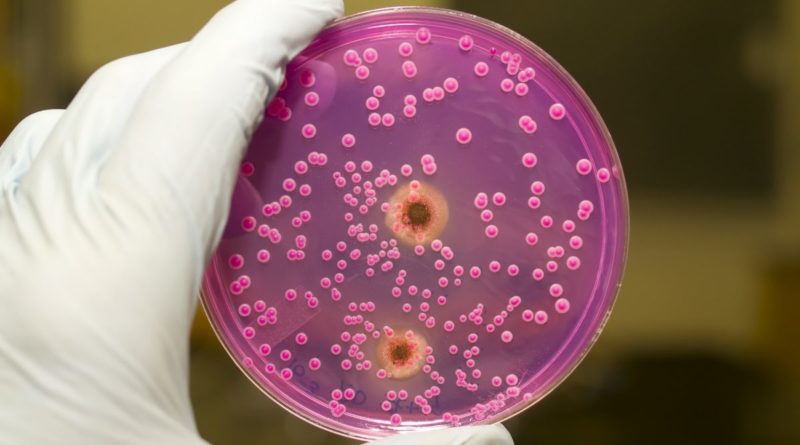
La detección de 300 colonias en 1 ml indica portación de Candida. La detección de un número mayor de colonias en el cultivo inicial sugiere candidiasis. Sin embargo, el diagnóstico solo se confirmará con un cultivo repetido y cuando los números sean mayores de 300 colonias por 1 ml.
Candidiasis pseudomembranosa aguda
La candidiasis pseudomembranosa aguda es la forma más común de candidiasis de las membranas mucosas de la boca. Precisamente, la candidiasis pseudomembranosa aguda es lo que se conoce como aftas, y no otros tipos de candidiasis. Es más frecuente en bebés y adultos debilitados.
Síntomas de la candidiasis pseudomembranosa aguda:
- quejas sobre la negativa del niño a alimentarse;
- niños letárgicos y caprichosos;
- quejas de dolor al comer, ardor y sequedad en la boca.
Clínica de la candidiasis pseudomembranosa aguda:
En la membrana mucosa de la cavidad oral — manchas blancas o azul-blanco, una capa que recuerda a "masas de cuajada", que al rasparse deja una superficie hiperémica. En otros casos, la capa es difícil de raspar, sangra y expone una superficie erosionada. El proceso a menudo afecta la lengua, el paladar, los labios, pero puede extenderse a la garganta, la laringe y el esófago. Sin tratamiento, la candidiasis pseudomembranosa aguda puede convertirse en candidiasis atrófica aguda.
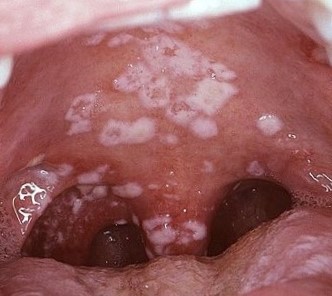
Candidiasis atrófico agudo
Síntomas de candidiasis atrófica aguda
- quejas de sequedad y ardor en la boca;
- dolor al masticar, al hablar;
- incapacidad para abrir la boca más ampliamente;
- quejas de escamas en los labios;
- sobre la sequedad y las grietas en los labios.
Clínica de candidiasis atrófica aguda
La clínica de estomatitis candidiásica aguda difiere de la clínica de candidiasis pseudomembranosa aguda por la AUSENCIA de placa.
En la candidiasis atrófica aguda, la mucosa está hiperemiada, ardiente, además seca, lo que dificulta la apertura de la cavidad oral. No hay placa. En la lengua hay atrofia de las papilas (es decir, suavidad del patrón), la lengua es lisa y brillantemente roja. Pueden haber impresiones de los dientes en la lengua. El borde rojo de los labios está hiperemiado, seco, con la presencia de escamas grises. En las comisuras de los labios hay grietas y erosiones.

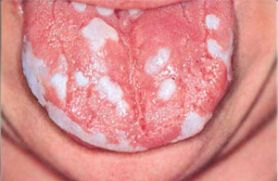
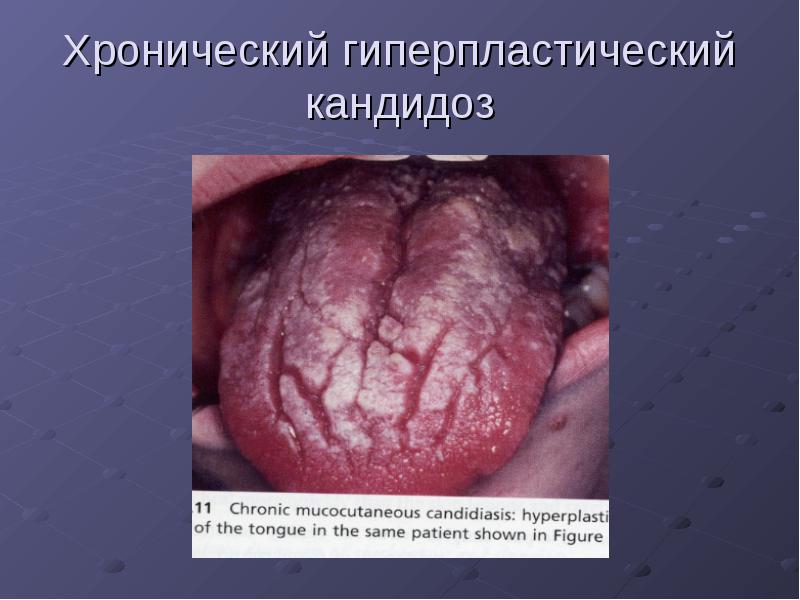
Candidiasis hiperplásico crónico
Síntomas del candidiasis hiperplásico crónico
- quejas de dolor al consumir alimentos picantes o calientes;
- alteración del gusto;
- ardor en la boca.
Clínica del candidiasis hiperplásico crónico
En la mucosa hiperemiada se observa la aparición de placas («adoquines»). Las placas son de color gris-blanco, firmemente adheridas a la mucosa, lo que al retirarlas provoca sangrado y dolor. Generalmente se encuentran en la parte posterior de la lengua. Pueden extenderse a las amígdalas, el velo del paladar, la garganta y el esófago.
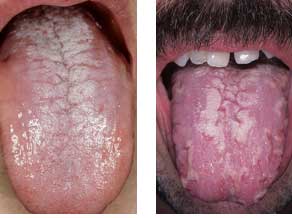
Candidiasis atrófico crónico
El candidiasis atrófico crónico se diagnostica más frecuentemente en pacientes con prótesis dentales.
Síntomas del candidiasis atrófico crónico
- quejas de ardor;
- quejas de dolor al comer;
- quejas de sequedad en la boca
Clínica del candidiasis atrófico crónico
La mucosa bajo la base de la prótesis está edematosa e hiperémica. En ciertos lugares, hay una capa blanca fácilmente removible. Al retirar la capa blanca, la superficie aparece hiperémica. En las comisuras de los labios hay erosiones cubiertas con una capa blanca. Puede observarse afectación de la lengua: la lengua es lisa, las papilas están atrofiadas, y hay impresiones dentales en la lengua. En algunos casos, se nota la hipertrofia de las papilas filiformes - "lengua negra vellosa".
Tratamiento de la candidiasis estomatitis
El tratamiento de la candidiasis estomatitis debe ser estrictamente individual. Dado que la candidiasis estomatitis es a menudo una enfermedad secundaria, es necesario buscar primero la causa y eliminarla.
El tratamiento de la candidiasis estomatitis debe ser tanto general como local.
El tratamiento general de la candidiasis estomatitis consiste en:
- prescripción de terapia fortalecedora general;
- prescripción de medicamentos antifúngicos;
- prescripción de dietas con exclusión de dulces y otros carbohidratos. La comida debe ser rica en fibra.
Se prefieren los antibióticos poliénicos, que son el principal medio para tratar la candidiasis estomatitis. Ejemplos de medicamentos incluyen nistatina, levorina (es preferible disolver la tableta y desecharla, ya que los antibióticos poliénicos son mal absorbidos por el cuerpo). Se prescriben simultáneamente complejos polivitamínicos con vitaminas del grupo B, calcio y hierro. También se realiza terapia desensibilizante con medicamentos como dimenhidrinato, suprastina.
El tratamiento local de la candidiasis oral consiste en:
- aplicaciones de mucosa con antibióticos poliénicos en forma de soluciones o ungüentos durante 14 días, 3-4 veces al día;
- prescripción de aplicaciones alcalinas con una solución de 2-4% de bicarbonato de sodio;
- se realiza una cuidadosa saneamiento de la cavidad oral, higiene profesional, reemplazo de viejas e irracionales construcciones ortopédicas.
Prevención de la candidiasis oral
La prevención de la candidiasis oral incluye:
- la prescripción y el uso adecuado de antibióticos, antidepresivos;
- tratamiento oportuno de enfermedades;
- planificación del embarazo;
- limpieza meticulosa de las habitaciones;
- consumo solo de vegetales y frutas lavadas, carne fresca y productos lácteos;
- visitar al dentista al menos una vez cada seis meses;
- las madres deben asegurarse de que los chupetes y biberones del bebé estén limpios, no descuidar la higiene.
En nuestro sitio siempre podrás encontrar mucha información actual sobre diferentes áreas de la odontología.
